Conducta venoasa pi norma 12 saptamani tabel. Dopplerometria fătului: norme pe săptămână, decodificarea indicatorilor
Majoritatea femeilor nu știu despre un astfel de studiu precum Doppler până la debutul celui de-al treilea trimestru și, din acel moment, Doppler-ul pentru femeile însărcinate devine o procedură destul de familiară.
Doppler- aceasta este una dintre metodele de diagnosticare cu ultrasunete care vă permite să evaluați intensitatea fluxului sanguin în diferite vase, de exemplu, în vasele uterului și a cordonului ombilical. Cel mai informativ este după 30 de săptămâni, dar în cazul abaterilor în timpul sarcinii (de exemplu, dacă fătul este în urmă în dezvoltare), ecografie Doppler poate fi prescrisă mai devreme - începând cu 20 de săptămâni.
Indicații Doppler
Fluxul sanguin placentar adecvat asigură cursul normal al sarcinii. Încălcarea fluxului sanguin poate duce la întârzierea creșterii intrauterine (RCIU), astfel încât principalul motiv pentru prescrierea dopplerometriei în timpul sarcinii este tocmai discrepanța dintre dimensiunea corpului și/sau organele bebelușului.
Nu neapărat cu fluxul sanguin afectat, copilul va rămâne în urmă în dezvoltare, doar riscul unui curs nefavorabil al sarcinii crește semnificativ. Și invers, dacă există o suspiciune de întârziere a fătului în dezvoltare, dar fluxul sanguin nu este perturbat, atunci în majoritatea cazurilor acest lucru indică faptul că femeia poartă un copil mic, dar sănătos.
Dopplerometria este, de asemenea, prescrisă pentru:
- maturarea prematură a placentei;
- oligohidramnios sau polihidramnios sever;
- anomalii ale cordonului ombilical;
- conflict Rhesus;
- gestoză (toxicoză tardivă, complicată de vărsături, umflare severă și presiune crescută la o femeie însărcinată);
- viitoarea mamă are boală de rinichi, hipertensiune arterială, diabet zaharat;
- patologie cromozomială suspectată;
- hidropizie non-imună a fătului;
- dezvoltarea neuniformă a bebelușilor în timpul sarcinii multiple (când există o diferență în greutatea lor corporală de peste 10%).
Dacă fătul are probleme cu inima, se efectuează Doppler împreună cu CTG, așa-numita ecocardiografie Doppler.
În cazul insuficienței fetoplacentare, dopplerometria se efectuează sistematic la fiecare 2-3 săptămâni.
De asemenea, odată cu dezvoltarea complicațiilor în timpul gestației anterioare a fătului, o ecografie Doppler poate fi prescrisă în timpul unei sarcini ulterioare.
Pregătirea pentru studiu și modul în care se realizează
Dopplerometria la femeile însărcinate se efectuează conform indicațiilor și nu este o examinare obligatorie în cursul normal al sarcinii. Dar din ce în ce mai des în clinicile prenatale, toate femeile, fără excepție, sunt supuse ecografiei Doppler la 30-34 de săptămâni ca evaluare a stării fătului.
Această procedură este nedureroasă și inofensivă atât pentru mamă, cât și pentru făt. Principiul ecografiei Doppler este același cu cel al ecografiei convenționale în timpul sarcinii: un senzor Doppler special este condus pe abdomen, care este echipat cu fiecare dispozitiv modern de diagnosticare cu ultrasunete. Prin urmare, acest tip de cercetare nu necesită pregătire specială.
Doppler- aceasta este o evaluare vizuală a fluxului sanguin (când de pe ecranul monitorului se observă o imagine color și grafică a curbelor vitezei fluxului sanguin).
dopplerografie- este aceeași dopplerometrie, doar indicațiile sunt înregistrate suplimentar pe bandă pentru a urmări modificarea (îmbunătățirea/deteriorarea) a fluxului sanguin după tratament.
Interpretarea indicatorilor dopplerometriei
Arterele uterine (a. uterina dextra - dreapta și respectiv a. uterina sinistra - arterele uterine stângi). Uzistul trebuie să determine natura fluxului sanguin atât în artera uterină stângă, cât și în cea dreaptă, deoarece cu gestoză poate fi perturbată doar într-o singură arteră. Astfel, evaluând fluxul de sânge într-o singură arteră, puteți da o concluzie falsă, care va afecta negativ sănătatea bebelușului și a viitoarei mame.
Există o astfel de teorie științifică că, dacă fluxul sanguin este perturbat într-o singură arteră uterină (în principal în dreapta), o femeie are un risc mare de toxicoză tardivă (preeclampsie) cu toate consecințele negative.
În cazul gestozei, fluxul sanguin în artera uterină este mai întâi perturbat, iar când situația se înrăutățește, fluxul sanguin în arterele cordonului ombilical se înrăutățește. Prin urmare, în cazul încălcării fluxului sanguin în arterele uterine, este necesar să se redoppler periodic pentru a controla situația.
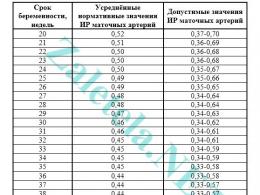
Pentru a evalua fluxul de sânge în arterele uterine, se calculează indicele de rezistență (IR sau RI).

Adesea, hipertensiunea indusă de sarcină se dezvoltă din cauza fluxului sanguin uterin afectat. Corpul viitoarei mame crește în mod independent tensiunea arterială pentru a crește fluxul de sânge în spațiul intervilos. Așa că mama, fără să-și dea seama, ajută copilul. Astfel, este necesară îmbunătățirea fluxului sanguin și hipertensiunea va dispărea de la sine.
Încălcarea fluxului sanguin în arterele uterine este atunci când valoarea IR, PI sau LMS este mai mare decât în mod normal.
Indicele de pulsație (PI) al arterelor uterine ar trebui să se încadreze în următoarele limite.

Indicatorii din artera uterină dreaptă și stângă pot diferi ușor unul de celălalt. Dacă ambii indicatori se află în intervalul normal, atunci o astfel de imagine nu este considerată un fenomen negativ.
Abaterea parametrilor fluxului sanguin de la norma în două artere uterine simultan indică o încălcare a circulației uteroplacentare. Această situație necesită un tratament specific - mișcați mai mult (mergeți în mod regulat la înot sau la gimnastică pentru gravide).
Încălcarea fluxului sanguin într-o singură arteră uterină indică asimetria fluxului sanguin uteroplacentar. Dacă sarcina decurge normal și copilul se dezvoltă în conformitate cu termenul, atunci placenta își îndeplinește funcțiile.
Trebuie să știți că la 18-21 săptămâni poate exista o încălcare temporară a fluxului sanguin în arterele uterine. Acest fenomen se explică prin faptul că procesul fiziologic adaptativ al invaziei citotrofoblastelor nu a fost încă finalizat. Prin urmare, dacă sunt detectate anomalii la nivelul arterelor uterine, trebuie efectuată o a doua ecografie Doppler după 2-3 săptămâni, adică. observați fluxul sanguin în dinamică.
Raportul sistolic-diastolic (SDO) în arterele uterine ar trebui să fie:

Arterele cordonului ombilical (a. umbilicalis). Pentru a obține rezultate adevărate, studiul trebuie efectuat numai într-un moment în care bebelușul este în repaus și numai atunci când ritmul cardiac este în intervalul 120-160 de bătăi pe minut. Într-adevăr, din punct de vedere fiziologic, este astfel stabilit încât, odată cu creșterea frecvenței cardiace, are loc o scădere a IR în artera ombilicală și invers, odată cu scăderea ritmului cardiac, are loc o creștere a IR.
Măsurarea fluxului de sânge în arterele ombilicale trebuie efectuată atunci când gravida este întinsă pe spate! O evaluare a severității tulburărilor de flux sanguin din cordonul ombilical nu poate fi obiectivă atunci când viitoarea mamă este situată „pe partea stângă”.
Cordonul ombilical trebuie să aibă două artere și o venă. Dacă există o anomalie (singura arteră a cordonului ombilical), atunci fătul poate suferi de o lipsă de oxigen și nutrienți, din cauza căreia există o întârziere în masa și creșterea sa. Dar se întâmplă ca fătul să se adapteze la o astfel de existență și să nu experimenteze o deficiență a substanțelor necesare. Astfel de copii se nasc cu greutate mică, dar absolut viabili. Prin urmare, dacă există o arteră ombilicală și fluxul de sânge în ea nu este perturbat, atunci nu există niciun motiv de îngrijorare. Dar dacă fluxul de sânge într-o singură arteră este perturbat, trebuie efectuat un tratament internat pentru a îmbunătăți fluxul sanguin și, dacă este necesar, nașterea timpurie (dacă fătul este cu mult în urmă în dezvoltare).
Cel mai utilizat în evaluarea naturii fluxului sanguin în arterele cordonului ombilical a fost indicele de rezistență. Citirile în ambele artere ale cordonului ombilical ar trebui să fie aproape aceleași.

O tulburare a fluxului sanguin în cordonul ombilical este atunci când valoarea IR, PI sau LMS în arterele cordonului ombilical este mai mare decât normal.
Indicele de pulsație (PI sau PI) al arterelor ombilicale trebuie să respecte următoarele standarde:

Patologică este înregistrarea valorilor zero și inverse ale fluxului sanguin diastolic. Aceasta înseamnă că fătul este în stare critică.
Au rămas doar 2-3 zile din momentul în care valorile inverse permanente apar până la moartea fătului, prin urmare, este necesar să se efectueze o operație cezariană cât mai curând posibil pentru a salva viața copilului. Acest lucru este posibil doar din a 28-a săptămână, când copilul este viabil.
Raportul sistolic-diastolic (SDO) în arterele ombilicale:

Dacă fluxul de sânge în cordonul ombilical este perturbat, atunci, de regulă, există o întârziere în dezvoltarea fătului. Dacă acum nu există o întârziere a dezvoltării și fluxul sanguin în cordonul ombilical este perturbat, atunci mai târziu, fără tratament, poate fi observată o întârziere a dezvoltării fetale.
Artera cerebrală medie a fătului (a. cerebri media). Când fătul suferă, există creșterea valorilor PI, SDO și viteza în SMA.

Viteza maximă (aka V max) în artera cerebrală medie fetală:

Raportul sistolic-diastolic (SDO) pentru artera cerebrală medie:

aorta fetală. Iese din ventriculul stâng al inimii, merge de-a lungul coloanei vertebrale și se termină în abdomenul inferior, unde aorta se împarte în două artere iliace, care asigură alimentarea cu sânge a picioarelor umane.
Abaterile în fluxul sanguin al aortei pot fi detectate numai după 22-24 de săptămâni de sarcină.
Perturbarea fluxului sanguin este creșterea valorilor IR, PI și SDO. Critic (vorbind despre moartea fătului) este considerat înregistrarea unor valori extrem de mici până la dispariția lor completă.

Modificările aortei caracterizează severitatea hipoxiei fetale intrauterine.


Raportul sistolic-diastolic (SDR) pentru aorta fetală:

Conducta venoasă (VP). Este studiat în evaluarea Doppler extinsă a fluxului sanguin.
În timpul studiului, este necesar să nu se ia în considerare episoadele de mișcări respiratorii asemănătoare sughițului ale copilului și mișcarea activă.
Indicii nu sunt utilizați pentru a evalua ductul venos.
Criteriul de diagnostic pentru starea patologică a fătului este prezența valori negative sau zero ale fluxului sanguinîn faza de contracţie atrială. Se înregistrează valori zero sau inverse cu malnutriție fetală, malformații congenitale ale inimii drepte, hidropizie non-imună a fătului.
Chiar și cu un flux sanguin critic în arterele cordonului ombilical, dar cu un flux sanguin conservat în ductul venos în faza de contracție atrială, este posibilă prelungirea gestației până la momentul optim pentru naștere.
Descrierea tulburărilor de flux sanguin și tratamentul acestora
1 grad
1 Un grad- încălcarea fluxului sanguin în arterele uterine, în timp ce în cordonul ombilical fluxul sanguin rămâne normal.
Acest grad de tulburare a fluxului sanguin nu este periculos pentru făt.
Tratamentul medical al acestei afecțiuni este ineficient. Medicii încă prescriu terapia cu Actovegin și Curantil. Nu vezi ocazional!
De fapt, dacă fluxul sanguin în arterele uterine este perturbat, este mai indicat să mergeți pur și simplu în aer curat mai des (respirând adânc) + mâncați corect + mișcați mai mult (drume, exerciții speciale pentru gravide, exerciții de dimineață, yoga, înot). Și nu sta ore în șir la computer! Asta e tot tratamentul.
1 grad B- încălcarea fluxului sanguin în arterele cordonului ombilical, iar în arterele uterine hemodinamica este normală.
Acest grad de tulburare a fluxului sanguin necesită utilizarea medicamentelor de subțiere a sângelui pentru a evita întârzierea dezvoltării și hipoxia fetală.
În acest caz, se prescrie un tratament care vizează îmbunătățirea circulației sângelui (Placenta compositum, Curantil sau Trental). Actovegin este prescris ca un antihipoxant, care îmbunătățește furnizarea de oxigen către făt.
De asemenea, este prescris un test de sânge pentru capacitatea de coagulare (coagulogramă). Cu o coagulare crescută a sângelui, este necesar să luați medicamente mai puternice pentru subțierea sângelui decât Curantil (de exemplu, heparină sau un agent care include acid acetilsalicilic).
Gradul I de încălcare nu duce la moartea fătului. Există o monitorizare sistematică a naturii fluxului sanguin (la fiecare 2 săptămâni) „plus” controlul CTG fetal (după 28 de săptămâni de sarcină). În plus, asigurați-vă că monitorizați tensiunea arterială la o femeie însărcinată.
2 grade- încălcarea simultană a fluxului sanguin în arterele uterine și în cordonul ombilical, care nu atinge valori critice (când fluxul sanguin este păstrat în ductul venos).
În această stare, tratamentul medical este obligatoriu într-un spital, unde se asigură monitorizarea non-stop a stării fetale. De asemenea, este necesar să se monitorizeze starea fluxului sanguin prin efectuarea Doppler + CTG la fiecare 2 zile.
În gradul II tulburările hemodinamice sunt rare, dar pot exista cazuri de deces intrauterin.
3 grade- tulburări critice ale fluxului sanguin în cordonul ombilical cu fluxul sanguin intact sau afectat în arterele uterine. O încălcare critică este înțeleasă ca înregistrarea fluxului sanguin diastolic invers sau absența acestuia.
Gradul III de încălcare reprezintă un pericol pentru sănătatea copilului, deoarece în jumătate din cazuri apare moartea intrauterină a copilului. Prin urmare, atunci când este detectată o perturbare a fluxului sanguin de gradul 3, este necesar să se efectueze urgent o operație cezariană pentru a salva viața bebelușului, deoarece în acest stadiu al tulburării, tratamentul nu este eficient.
Nașterea conservatoare (naturală) la clasa a 3-a poate duce la moartea perinatală a copilului.
1Costul unei ecografii Doppler într-o clinică privată este de aproximativ 1.200 de ruble.
Sonografia Doppler a fost utilizată pentru a studia indicatorii cantitativi ai vitezei fluxului sanguin în ductul venos al fătului în diferite faze ale ciclului cardiac la femeile sănătoase cu vârsta cuprinsă între 11 și 14 săptămâni de sarcină. Totodată, s-a luat în considerare concentrația din sângele unei gravide asociată cu proteina A plasmatică a sarcinii (PAPP-A) și subunitatea beta liberă a gonadotropinei corionice (beta-CG). S-a constatat că la gravidele sănătoase, vitezele liniare ale fluxului sanguin în ductul venos al fătului au un interval de variație semnificativ (aproape dublu), ceea ce exclude dependența acestor indicatori de durata sarcinii în săptămâni și de grosimea corionul. S-a stabilit o corelație negativă slabă între conținutul de proteine și hormoni specifici sarcinii (PAPP-A și beta-CG) în sângele unei femei și parametrii relativi independenți de unghi ai fluxului sanguin în ductul venos fetal - raportul dintre ratele fluxului sanguin în sistolă și diastola precoce, precum și indicele de viteză a venei și indicele de rezistență a venei. Dependența dezvăluită oferă motive pentru a utiliza parametrii independenți de unghi ai curbelor de viteză a fluxului sanguin în canalul venos al fătului, determinați la trecerea primului și al doilea trimestru de sarcină, ca un criteriu suplimentar pentru prezicerea riscului prenatal.
sarcina
dopplerografie
canal venos al fătului
curbele vitezei curgerii
1. Altynnik N.A. Valoarea evaluării Doppler a fluxului sanguin în canalul venos al fătului la începutul sarcinii pentru formarea unui grup cu risc ridicat pentru nașterea copiilor cu anomalii cromozomiale.Vestnik Volgogradskogo med. universitate. - 2012. - Nr. 4. - P. 66–68.
2. Lisyutkina E.V. Valoarea diagnostică a dopplerografiei fluxului sanguin în ductul venos al fătului în diferite etape ale sarcinii: autor. dis. ... cand. Miere. Științe. - M., 2013. - 18 p.
3. Procedura de acordare a îngrijirilor medicale în domeniul „obstetrică și ginecologie (cu excepția utilizării tehnologiilor de reproducere asistată)”. Ordinul Ministerului Sănătății al Federației Ruse din 01 noiembrie 2012 nr. 572n.
4. Radzinsky V.E. agresiune obstetricală. - M.: Editura revistei Status Praesens, 2011. - 618 p.
5. Ghid de practică ISUOG: Utilizarea tehnologiei cu ultrasunete Doppler în obstetrică. Societatea Internațională de Diagnostic cu Ultrasunete în Obstetrică și Ginecologie (ISUOG) / A. Bride, G. Acharya, C. M. Bilardo și colab. // Diagnosticare ultrasonică și funcțională. - 2014. - Nr. 5. - P. 87–98.
6. Maiz N. Ductus venosus Doppler la 11 până la 13 săptămâni de gestație în predicția rezultatului în sarcinile gemelare / N. Maiz, I. Staboulidou, A.M. Leal și colab. // obstet. Ginecol. - 2009. - Vol. 113. - R. 860-865.
Relevanța problemei predicției precoce și prevenirii dezvoltării complicațiilor obstetricale în vederea reducerii morbidității și mortalității perinatale și infantile determină căutarea de noi predictori ai rezultatelor problematice ale sarcinii și nașterii. În ultimul deceniu, instituțiile medicale de pretutindeni au fost echipate cu scanere cu ultrasunete echipate cu cartografiere Doppler color și reducând expunerea totală la radiații a fătului la un prag de siguranță. Acest lucru face posibilă extinderea domeniului de aplicare a examinării standard cu ultrasunete a femeilor însărcinate pentru formarea timpurie a grupurilor cu risc ridicat. Dintre parametrii dopplerografici determinați în primul trimestru de sarcină, studiul curbelor de viteză a fluxului sanguin (BFR) în ductul venos al fătului a atras cea mai mare atenție cercetătorilor. Valoarea prognostică ridicată a studierii spectrului CSC în acest vas la sfârșitul primului - începutul celui de-al doilea trimestru de sarcină a fost dovedită în legătură cu prezența anomaliilor cromozomiale, a malformațiilor cardiace congenitale la făt și a rezultatului sarcinii multiple. . Dar aceste studii au vizat doar studiul calitativ al CSC (înregistrarea fluxului sanguin retrograd sau unidirecțional). Parametrii normativi cantitativi ai vitezei fluxului de sânge în ductul venos al fătului la rândul său, primul și al doilea trimestru de sarcină în diferite faze ale ciclului cardiac rămân necunoscuți până în prezent. Acest lucru limitează posibilitatea utilizării acestei metode pentru a prezice alte tipuri de patologie obstetricală. Problema existentă a marcat direcția studiului.
Scopul lucrării este de a determina parametrii normativi ai debitului sanguin fetal la 11-14 săptămâni de sarcină.
Material și metode de cercetare
Obiectul studiului l-au constituit 72 de femei sănătoase somatic, cu un curs fiziologic de sarcină unică, având de la 11 săptămâni. + 0/7 zile până la 13 săptămâni + 6/7 zile de gestație. Criterii de includere în studiu:
a) vârsta de la 18 la 35 de ani;
b) sarcina de la 11 la 14 saptamani;
c) nașterea unui făt;
d) localizarea corionului în fundul sau de-a lungul pereților laterali ai uterului;
e) absenţa patologiei extragenitale în stadiul de sub- şi decompensare;
e) conceptie spontana;
g) absența unui episod de amenințare de întrerupere a sarcinii observate atât la momentul studiului, cât și în fazele sale anterioare.
Studiul circulației sângelui în ductul venos al fătului a fost efectuat pe un aparat cu ultrasunete Voluson E8 (SUA), în conformitate cu principiul ALARA (As Low As Reasonably Achieveble) - „As Low As Reasonably Achievable”, i.e. folosind cea mai prudentă putere de ieșire scăzută. Înregistrarea fluxului sanguin în canalul venos al fătului a fost efectuată de specialiști cu Certificatul corespunzător al Fundației de Medicină Fetală. Viteza fluxului sanguin a fost măsurată în sistolă (S), diastola (E) a ventriculilor inimii, precum și în timpul contracției vestibulilor inimii, de exemplu. în diastola tardivă (A).
Au fost calculate rapoartele vitezelor de fază ale fluxului sanguin (S/E și S/A), precum și indici independenți de unghi - indicele de rezistență a venelor (RII) și indicele de viteză a venei (VRI). Studiul a fost realizat ca o completare la examinarea standard în primul trimestru de sarcină, determinată de „Gama de bază de examinare a femeilor însărcinate” din Procedura federală pentru acordarea de îngrijiri medicale în profilul „obstetrică și ginecologie (excluzând utilizarea tehnologiilor de reproducere asistată)”. În plus față de datele examinării clinice a pacienților, munca a luat în considerare conținutul din sângele femeilor în ziua examinării proteinei plasmatice asociate sarcinii A (PAPP-A) și subunitatea beta liberă a gonadotropinei corionice. (beta-CG), atât în valori cantitative, cât și sub formă de „multiplu de mediană” (MoM).
Datele înregistrate au fost prelucrate prin metoda corelației și analizei varianței și sunt prezentate ca „medie ± abatere standard” (M ± SD) și interval de încredere 95% (IC 95%).
Rezultatele cercetării și discuții
Datele obținute indică faptul că rata fluxului de sânge în ductul venos la făt la rândul său, primul și al doilea trimestru de gestație în timpul sarcinii fiziologice variază foarte mult (tabel).
În diferite faze ale ciclului cardiac fetal, caracteristicile individuale ale grupului de subiecți au determinat o discrepanță mai mult de două ori între indicatorii înregistrați. În același timp, parametrii liniari ai circulației sanguine nu au depins nici de vârsta gestațională în săptămâni, nici de grosimea corionului măsurată prin ecografie. Nu au existat cazuri de flux sanguin retrograd în ductul venos la făt (un marker al hipoxiei intrauterine sau al patologiei ereditare) la femeile examinate.
Indicatori ai curbelor de viteză a fluxului sanguin în canalul venos al fătului în diferite faze ale ciclului cardiac în stadiile incipiente ale sarcinii fiziologice
Rapoartele debitului sanguin în sistolă și diastola precoce (S/E) la gravidele sănătoase au fost mai puțin variabile - discrepanțele în indicatori nu au fost mai mari de 11%. Acest lucru a făcut posibilă dezvăluirea unei corelații inverse slabe între acest indicator și concentrația de gonadotropină corionică în sângele unei femei gravide (r = -0,3; p< 0,05). Соотношение скоростей кровотока в венозном протоке плода в систолу и позднюю диастолу (S/А) также имело большую вариабельность (почти двухкратное превышение максимального значения над минимальным), что не позволило определить взаимосвязь этого показателя с другими результатами стандартного обследования беременных. Размах вариации индексов скоростей вен и резистентности вен был намного меньше - в пределах 46 и 37 % соответственно. Это определило наличие отрицательной корреляционной связи между сравниваемыми параметрами кровотока в венозном протоке плода и продукцией специфических гормонов и белков беременности - бета-ХГ и РАРР-а (коэффициенты корреляции соответственно равны - 0,41 (р < 0,05) и - 0,34 (р < 0,05). При этом не имел преимуществ вид представления бета-ХГ и РАРР-а (количественные значения или МоМ); связь указанных параметров была слабой, но доказанной посредством проверки нулевой гипотезы. Так как определение продукции бета-ХГ и РАРР-а в МоМ используется в качестве одного из критериев прогноза пренатального риска с ранних сроков беременности , выявленная взаимосвязь открывает перспективы использования для этих целей и числовых значений исследования кровотока в венозном протоке плода. Но оценка эффективности нового прогностического критерия становится возможной только при условии четкого представления о нормативных значениях КСК в указанном кровеносном сосуде.
Concluzie
Datele obținute sunt preliminare, dar arată că curbele vitezelor fluxului sanguin în canalul venos al fătului la începutul sarcinii pot fi supuse nu numai unei analize calitative (detecția fluxului sanguin retrograd și zero), dar pot fi și prezentate ca valori numerice pentru predicția precoce a complicațiilor gestaționale.
Recenzători:Agarkova L.A., Doctor în Științe Medicale, Profesor, Director, Institutul de Cercetare de Obstetrică, Ginecologie și Perinatologie, Filiala Siberiană a Academiei Ruse de Științe Medicale, Tomsk;
Sotnikova L.S., Doctor în Științe Medicale, Profesor al Departamentului de Obstetrică și Ginecologie al FPC și PPS, Universitatea Medicală de Stat Siberian a Ministerului Sănătății al Federației Ruse, Tomsk.
Lucrarea a fost primită de redactori pe 12 februarie 2015.
Link bibliografic
Mikheenko G.A., Yuriev S.Yu., Korotkova Yu.Yu. PARAMETRII DE FAZĂ A VITEZEI CURGELOR DE SANG ÎN CONDUCTUL VENOS FETULUI LA FEMEILE SĂNĂTATE LA 11–14 SĂPTĂMÂNI DE SARCINĂ // Cercetare fundamentală. - 2015. - Nr. 1-1. - S. 107-109;URL: http://fundamental-research.ru/ru/article/view?id=36777 (data accesului: 13/12/2019). Vă aducem la cunoștință revistele publicate de editura „Academia de Istorie Naturală”
Aproape fiecare gravidă a auzit ceva despre screening-ul pentru primul trimestru de sarcină (screening prenatal). Dar de multe ori chiar și cei care au trecut deja nu știu exact pentru ce este prescris.
Și pentru viitoarele mame care nu au făcut încă acest lucru, această frază în general pare uneori înspăimântătoare. Și înspăimântă doar pentru că femeia nu știe cum se face, cum să interpreteze rezultatele obținute ulterior, de ce are nevoie medicul. Veți găsi răspunsuri la aceste și multe alte întrebări legate de acest subiect în acest articol.
Așa că, de mai multe ori am avut de-a face cu faptul că o femeie, după ce a auzit un ecran de cuvinte de neînțeles și necunoscut, a început să-și deseneze în cap imagini groaznice care o înspăimântau, făcând-o să vrea să refuze să efectueze această procedură. Prin urmare, primul lucru pe care vi-l vom spune este ce înseamnă cuvântul „screening”.
Screening (screening în engleză - sortare) - acestea sunt diverse metode de cercetare care, datorită simplității, siguranței și disponibilității lor, pot fi folosite masiv în grupuri mari de oameni pentru a identifica un număr de semne. Prenatal înseamnă prenatal. Astfel, putem da următoarea definiție a conceptului de „screening prenatal”.
Screening-ul primului trimestru de sarcină este un set de studii de diagnostic utilizate la femeile însărcinate la o anumită vârstă gestațională pentru a detecta malformațiile fetale brute, precum și prezența sau absența semnelor indirecte de patologii fetale sau anomalii genetice.
Perioada permisă pentru screening-ul din primul trimestru este de 11 săptămâni - 13 săptămâni și 6 zile (vezi). Screening-ul nu se efectuează mai devreme sau mai târziu, deoarece în acest caz rezultatele obținute nu vor fi informative și de încredere. Cea mai optimă perioadă este considerată a fi 11-13 săptămâni obstetricale de sarcină.
Cine este trimis pentru screening-ul din primul trimestru?
Conform Ordinului nr. 457 al Ministerului Sănătății al Federației Ruse din 2000, screening-ul prenatal este recomandat tuturor femeilor. O femeie o poate refuza, nimeni nu o va conduce cu forța la aceste studii, dar a face acest lucru este extrem de nesăbuit și vorbește doar despre analfabetismul și atitudinea neglijentă a femeii față de ea însăși și, mai ales, față de copilul ei.
Grupuri de risc pentru care screening-ul prenatal ar trebui să fie obligatoriu:
- Femei care au 35 de ani sau mai mult.
- Prezența unei amenințări de întrerupere a sarcinii în stadiile incipiente.
- Avort spontan (e) în istorie.
- Sarcina(e) înghețată(e) sau în regres (și e) în istorie.
- Prezența riscurilor profesionale.
- Anomalii cromozomiale și (sau) malformații fetale diagnosticate anterior pe baza rezultatelor screening-ului în sarcini anterioare sau prezența copiilor născuți cu astfel de anomalii.
- Femeile care au avut o boală infecțioasă la începutul sarcinii.
- Femei care au luat medicamente care sunt interzise femeilor însărcinate în primele etape ale sarcinii.
- Prezența alcoolismului, dependența de droguri.
- Boli ereditare în familia unei femei sau în familia tatălui copilului.
- Sunt strâns legat de relația dintre mama și tatăl copilului.
Screeningul prenatal la 11-13 săptămâni de gestație constă în două metode de cercetare - screening-ul cu ultrasunete din primul trimestru și screening biochimic.
Screening cu ultrasunete
Pregătirea pentru studiu: Dacă ultrasunetele se efectuează transvaginal (sonda este introdusă în vagin), atunci nu este necesară nicio pregătire specială. Dacă ultrasunetele se efectuează transabdominal (senzorul este în contact cu peretele abdominal anterior), atunci studiul se efectuează cu vezica plină. Pentru a face acest lucru, se recomandă să nu urinați cu 3-4 ore înainte sau cu o oră și jumătate înainte de studiu, beți 500-600 ml de apă fără gaz.
Condiții necesare pentru obținerea datelor ecografice fiabile. Conform normelor, screening-ul primului trimestru se efectuează sub formă de ultrasunete:
- Nu mai devreme de 11 săptămâni obstetricale și nu mai târziu de 13 săptămâni și 6 zile.
- KTR (dimensiunea coccix-parietală) a fătului nu este mai mică de 45 mm.
- Poziția copilului ar trebui să permită medicului să ia în mod adecvat toate măsurătorile, în caz contrar, este necesar să tușească, să se miște, să meargă un timp, astfel încât fătul să își schimbe poziția.
Ca urmare a ultrasunetelor se studiază următorii indicatori:
- KTR (dimensiunea coccigiană-parietală) - măsurată de la osul parietal la coccis
- Circumferinta capului
- BDP (dimensiunea biparietală) - distanța dintre tuberculii parietali
- Distanța de la osul frontal la osul occipital
- Simetria emisferelor cerebrale și structura acesteia
- TVP (grosimea spațiului gulerului)
- HR (ritmul cardiac) al fătului
- Lungimea humerusului, femurului, precum și a oaselor antebrațului și piciorului inferior
- Localizarea inimii și stomacului în făt
- Dimensiunile inimii și ale marilor vase
- Locația placentei și grosimea acesteia
- Numărul de ape
- Numărul de vase din cordonul ombilical
- Starea orificiului cervical intern
- Prezența sau absența hipertonicității uterine
Decriptarea datelor primite:
Ce patologii pot fi detectate în urma ecografiei?
Conform rezultatelor screening-ului cu ultrasunete din primul trimestru, putem vorbi despre absența sau prezența următoarelor anomalii:
- Trisomia 21 este cea mai frecventă tulburare genetică. Prevalența detectării este de 1:700 de cazuri. Datorită screening-ului prenatal, natalitatea copiilor cu sindrom Down a scăzut la 1:1100 de cazuri.
- Patologiile tubului neural(meningocel, meningomielocel, encefalocel și altele).
- Omfalocelul este o patologie în care o parte a organelor interne este situată sub pielea peretelui abdominal anterior într-un sac herniar.
- Sindromul Patau este o trisomie a cromozomului 13. Frecvența de apariție este în medie de 1:10.000 de cazuri. 95% dintre copiii născuți cu acest sindrom mor în câteva luni din cauza leziunilor severe ale organelor interne. La ultrasunete - ritm cardiac rapid fetal, afectarea dezvoltării creierului, omfalocel, încetinirea dezvoltării oaselor tubulare.
- Cromozomul trisomiei 18. Frecvența de apariție este de 1:7000 de cazuri. Este mai frecventă la copiii ale căror mame au peste 35 de ani. La ecografie se observă o scădere a bătăilor inimii fetale, un omfalocel, oasele nazale nu sunt vizibile, o arteră ombilicală în loc de două.
- Triploidia este o anomalie genetică în care există un set triplu de cromozomi în loc de un set dublu. Însoțită de multiple malformații la făt.
- Sindromul Cornelia de Lange- o anomalie genetică în care fătul prezintă diverse malformații, iar pe viitor, retard mintal. Rata de incidență este de 1:10.000 de cazuri.
- sindromul Smith-Opitz- o boală genetică autosomal recesivă, manifestată printr-o tulburare metabolică. Ca urmare, copilul are multiple patologii, retard mintal, autism și alte simptome. Frecvența de apariție este în medie de 1:30.000 de cazuri.
Mai multe despre diagnosticarea sindromului Down
De cele mai multe ori, se efectuează o examinare cu ultrasunete la 11-13 săptămâni de gestație pentru a detecta sindromul Down. Principalul indicator pentru diagnostic este:
- Grosimea spațiului gulerului (TVP). TVP este distanța dintre țesuturile moi ale gâtului și piele. O creștere a grosimii spațiului gulerului poate indica nu numai un risc crescut de a avea un copil cu sindrom Down, ci și că sunt posibile alte patologii genetice la făt.
- La copiii cu sindrom Down, cel mai adesea pentru o perioadă de 11-14 săptămâni, osul nazal nu este vizualizat. Contururile feței sunt netezite.
Înainte de 11 săptămâni de gestație, grosimea spațiului gulerului este atât de mică încât nu poate fi evaluată în mod adecvat și fiabil. După 14 săptămâni, la făt se formează sistemul limfatic și acest spațiu poate fi umplut în mod normal cu limfă, astfel încât măsurarea nu este de asemenea fiabilă. Frecvența de apariție a anomaliilor cromozomiale la făt, în funcție de grosimea spațiului gulerului.
La descifrarea datelor de screening din primul trimestru, trebuie amintit că numai grosimea spațiului gulerului nu este un ghid pentru acțiune și nu indică o probabilitate de 100% ca un copil să aibă o boală.
Prin urmare, se efectuează următoarea etapă a screening-ului din primul trimestru - prelevarea de sânge pentru a determina nivelul de β-hCG și PAPP-A. Pe baza indicatorilor obținuți se calculează riscul de patologie cromozomială. Dacă riscul conform rezultatelor acestor studii este mare, atunci se recomandă o amniocenteză. Aceasta este luarea de lichid amniotic pentru un diagnostic mai precis.
În cazuri deosebit de dificile, poate fi necesară cordocenteza - luarea de sânge din cordonul ombilical pentru analiză. De asemenea, poate fi utilizată o biopsie a vilozităților coriale. Toate aceste metode sunt invazive și prezintă riscuri pentru mamă și făt. Prin urmare, decizia de a le efectua este decisă de femeie și de medicul ei în comun, ținând cont de toate riscurile de a efectua și de a refuza procedura.
Screening biochimic al primului trimestru de sarcină
Această etapă a studiului se efectuează în mod necesar după ultrasunete. Aceasta este o condiție importantă, deoarece toți parametrii biochimici depind de vârsta gestațională până la zi. În fiecare zi standardele se schimbă. Și ultrasunetele vă permit să determinați vârsta gestațională cu precizia necesară pentru un studiu adecvat. În momentul donării de sânge, ar trebui să aveți deja rezultatele unei ecografii cu vârsta gestațională indicată pe baza KTR. De asemenea, o ecografie poate dezvălui o sarcină înghețată, o sarcină în regres, caz în care o examinare ulterioară nu are sens.
Pregătirea studiului
Sângele se ia pe stomacul gol! Este de nedorit chiar și să bei apă în dimineața acestei zile. Dacă studiul este efectuat prea târziu, este permis să bei puțină apă. Este mai bine să luați mâncare cu dvs. și să luați o gustare imediat după prelevarea de sânge, decât să încălcați această condiție.
Cu 2 zile înainte de ziua stabilită a studiului, toate alimentele care sunt alergeni puternici ar trebui excluse din dietă, chiar dacă nu ați avut niciodată o alergie la acestea - acestea sunt ciocolată, nuci, fructe de mare, precum și alimente foarte grase și afumate. carne.
În caz contrar, riscul de a obține rezultate false este semnificativ crescut.
Luați în considerare ce abateri de la valorile normale ale β-hCG și PAPP-A pot indica.
β-hCG - gonadotropină corionică umană
Acest hormon este produs de corion („coaja” fătului), datorită acestui hormon, este posibil să se determine prezența sarcinii în stadiile incipiente. Nivelul β-hCG crește treptat în primele luni de sarcină, nivelul său maxim fiind observat la 11-12 săptămâni de sarcină. Apoi nivelul de β-hCG scade treptat, rămânând neschimbat pe parcursul a doua jumătate a sarcinii.
| Niveluri normale de gonadotropină corionică, în funcție de durata sarcinii: | O creștere a nivelului de β-hCG este observată în următoarele cazuri: | O scădere a nivelului de β-hCG este observată în următoarele cazuri: | |
| săptămâni | p-hCG, ng/ml |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A, proteina-A asociată sarcinii
Aceasta este o proteină produsă de placenta în corpul unei femei însărcinate, este responsabilă de răspunsul imun în timpul sarcinii și este, de asemenea, responsabilă pentru dezvoltarea și funcționarea normală a placentei.
coeficientul MoM
După primirea rezultatelor, medicul le evaluează calculând coeficientul MoM. Acest coeficient arată abaterea nivelului indicatorilor la această femeie de la valoarea normală medie. În mod normal, coeficientul MoM este de 0,5-2,5 (cu sarcină multiplă până la 3,5).
Datele coeficientului și indicatorilor pot diferi în diferite laboratoare, nivelul hormonului și al proteinei poate fi calculat în alte unități de măsură. Nu ar trebui să utilizați datele din articol ca norme specifice pentru studiul dvs. Este necesar să interpretați rezultatele împreună cu medicul dumneavoastră!
Apoi, folosind programul informatic PRISCA, luând în considerare toți indicatorii obținuți, vârsta femeii, obiceiurile ei proaste (fumatul), prezența diabetului și a altor boli, greutatea femeii, numărul de fetuși sau prezența FIV, se calculează riscul de a avea un copil cu anomalii genetice. Un risc ridicat este un risc mai mic de 1:380.
Exemplu: Dacă concluzia indică un risc ridicat de 1:280, înseamnă că din 280 de gravide cu aceiași indicatori, una va avea un copil cu patologie genetică.
Situații speciale în care indicatorii pot fi diferiți.
- FIV - valorile β-hCG vor fi mai mari, iar PAPP-A - sub medie.
- Când o femeie este obeză, nivelul hormonilor ei poate crește.
- În sarcinile multiple, β-hCG este mai mare, iar normele pentru astfel de cazuri nu au fost încă stabilite cu precizie.
- Diabetul matern poate determina creșterea nivelului hormonal.
În ultimul deceniu, instituțiile medicale de pretutindeni au fost echipate cu scanere cu ultrasunete echipate cu cartografiere Doppler color și reducând expunerea totală la radiații a fătului la un prag de siguranță. Acest lucru face posibilă extinderea domeniului de aplicare a examinării standard cu ultrasunete a femeilor însărcinate pentru formarea timpurie a grupurilor cu risc ridicat. Dintre parametrii dopplerografici determinați în primul trimestru de sarcină, studiul curbelor de viteză a fluxului sanguin (BFR) în ductul venos al fătului a atras cea mai mare atenție cercetătorilor. Valoarea prognostică ridicată a studierii spectrului CSC în acest vas la sfârșitul primului - începutul celui de-al doilea trimestru de sarcină a fost dovedită în legătură cu prezența anomaliilor cromozomiale, a malformațiilor cardiace congenitale la făt și a rezultatului sarcinii multiple. . Dar aceste studii au vizat doar studiul calitativ al CSC (înregistrarea fluxului sanguin retrograd sau unidirecțional). Parametrii normativi cantitativi ai vitezei fluxului de sânge în ductul venos al fătului la rândul său, primul și al doilea trimestru de sarcină în diferite faze ale ciclului cardiac rămân necunoscuți până în prezent. Acest lucru limitează posibilitatea utilizării acestei metode pentru a prezice alte tipuri de patologie obstetricală. Problema existentă a marcat direcția studiului.
Scopul lucrării este de a determina parametrii normativi ai debitului sanguin fetal la 11-14 săptămâni de sarcină.
Material și metode de cercetare
Obiectul studiului l-au constituit 72 de femei sănătoase somatic, cu un curs fiziologic de sarcină unică, având de la 11 săptămâni. + 0/7 zile până la 13 săptămâni + 6/7 zile de gestație. Criterii de includere în studiu:
a) vârsta de la 18 la 35 de ani;
b) sarcina de la 11 la 14 saptamani;
c) nașterea unui făt;
d) localizarea corionului în fundul sau de-a lungul pereților laterali ai uterului;
e) absenţa patologiei extragenitale în stadiul de sub- şi decompensare;
e) conceptie spontana;
g) absența unui episod de amenințare de întrerupere a sarcinii observate atât la momentul studiului, cât și în fazele sale anterioare.
Studiul circulației sângelui în ductul venos al fătului a fost efectuat pe un aparat cu ultrasunete Voluson E8 (SUA), în conformitate cu principiul ALARA (As Low As Reasonably Achieveble) - „As Low As Reasonably Achievable”, i.e. folosind cea mai prudentă putere de ieșire scăzută. Înregistrarea fluxului sanguin în canalul venos al fătului a fost efectuată de specialiști cu Certificatul corespunzător al Fundației de Medicină Fetală. Viteza fluxului sanguin a fost măsurată în sistolă (S), diastola (E) a ventriculilor inimii, precum și în timpul contracției vestibulilor inimii, de exemplu. în diastola tardivă (A).
Au fost calculate rapoartele vitezelor de fază ale fluxului sanguin (S/E și S/A), precum și indicii independenți de unghi, indicele de rezistență a venelor (RII) și indicele de viteză a venei (VRI). Studiul a fost realizat ca o completare la examinarea standard în primul trimestru de sarcină, determinată de „Gama de bază de examinare a femeilor însărcinate” din Procedura federală pentru acordarea de îngrijiri medicale în profilul „obstetrică și ginecologie (excluzând utilizarea tehnologiilor de reproducere asistată)”. În plus față de datele examinării clinice a pacienților, munca a luat în considerare conținutul din sângele femeilor în ziua examinării proteinei plasmatice asociate sarcinii A (PAPP-A) și subunitatea beta liberă a gonadotropinei corionice. (beta-CG), atât în valori cantitative, cât și sub formă de „multiplu de mediană” (MoM).
Datele înregistrate au fost prelucrate prin metoda corelației și analizei varianței și sunt prezentate ca „medie ± abatere standard” (M ± SD) și interval de încredere 95% (IC 95%).
Rezultatele cercetării și discuții
Datele obținute indică faptul că rata fluxului de sânge în ductul venos la făt la rândul său, primul și al doilea trimestru de gestație în timpul sarcinii fiziologice variază foarte mult (tabel).
În diferite faze ale ciclului cardiac fetal, caracteristicile individuale ale grupului de subiecți au determinat o discrepanță mai mult de două ori între indicatorii înregistrați. În același timp, parametrii liniari ai circulației sanguine nu au depins nici de vârsta gestațională în săptămâni, nici de grosimea corionului măsurată prin ecografie. Nu au existat cazuri de flux sanguin retrograd în ductul venos la făt (un marker al hipoxiei intrauterine sau al patologiei ereditare) la femeile examinate.
Indicatori ai curbelor de viteză a fluxului sanguin în canalul venos al fătului în diferite faze ale ciclului cardiac în stadiile incipiente ale sarcinii fiziologice
Fluxul de sânge în ductul venos
Pe parcursul întregii perioade de dezvoltare intrauterină, embrionul, iar mai târziu fătul, este afectat de diverși factori nocivi. În astfel de condiții, o responsabilitate serioasă revine tinerei mame: pe de o parte, să protejeze copilul de amenințările externe:
Și pe de altă parte, să asigure constanța internă a corpului. Sistemul de asistență medicală prevede un regim de zi cruntă (inclusiv activitate fizică) pentru o femeie însărcinată. Relevanța problemei se datorează faptului că cei mai mici factori provocatori pot afecta sănătatea bebelușului. Deja astăzi, conform OMS, se constată o creștere a numărului de nou-născuți cu anomalii de dezvoltare în orașele urbanizate.
În acest caz, se recomandă screening-ul în timp util. Un inovator în acest domeniu este compania Minimax, care este angajată în cercetare în toate domeniile medicinei. În 1994, compania a efectuat studii Doppler, iar acum aceste tehnologii fac posibilă detectarea anomaliilor intrauterine într-un stadiu incipient.
Fluxul sanguin venos: metode de cercetare
De cel mai mare interes în ceea ce privește detectarea anomaliilor este fluxul sanguin în ductul venos, precum și artera ombilicală. Canalul venos (Arantsiev) este un canal îngust care leagă vena cavă ombilicală și inferioară. De fapt, aceasta este o anastomoză care ocolește fluxul sanguin hepatic. Oportunitatea studierii vitezei fluxului sanguin, precum și a direcției acestuia, apare deja în stadiile incipiente ale dezvoltării fetale.
Deja la 11 săptămâni sunt efectuate primele studii cu ultrasunete: în mod normal, fluxul de sânge în canalul venos la făt ar trebui să se deplaseze în direcția atriului drept. Adesea, caracteristicile genetice, precum și factorii teratogene, duc la faptul că fătul are anomalii critice (uneori incompatibile cu viața) de dezvoltare.
Una dintre cele mai populare probleme este fluxul sanguin venos invers. În acest caz, la ultrasunete se înregistrează vârfuri, care indică scurgerea sângelui în direcția opusă (față de vena ombilicală). Acest lucru poate indica insuficiența valvei tricuspide sau alte anomalii ale sistemului cardiovascular.
Dacă fluxul sanguin venos la făt este perturbat și nimic nu amenință dezvoltarea intrauterină, atunci intervențiile chirurgicale sunt efectuate după naștere.
Fluxul sanguin invers în canalul venos al fătului. Cum să-l tratezi?
La primul screening cu ultrasunete de o săptămână, ecologul a dezvăluit ceva de neînțeles, pe care l-a numit „flux sanguin invers în ductul venos la făt”. Din aceste cuvinte, părul se ridică pe cap, iar cele mai rele gânduri se instalează în cap. Se pare că viața s-a oprit, iar ceea ce auzi nu este altceva decât o propoziție. Dar pentru a face un pas deliberat și echilibrat, să ne dăm seama fără emoții.
Ce este inversarea canalului venos la făt?
Canalul venos este un vas care leagă vena ombilicală (sângele arterial saturat cu oxigen curge prin ea) cu vena cavă inferioară. Are un diametru foarte mic - doar 2-3 mm, așa că doar un ecolog cu experiență îl poate examina și apoi pe un echipament de clasă expert. Prin canalul venos, sângele arterial intră imediat în inimă și parțial în creier, deoarece. Aceste organe au nevoie de mult oxigen.
Fluxul de sânge în acest vas este în mod normal direcționat doar într-o singură direcție (spre inimă). Curentul invers nu este posibil din cauza puternicului sfincter muscular neted din canalul venos. Cu toate acestea, în anumite condiții, presiunea din vas crește atât de mult încât la făt apare o inversă a ductului venos, adică. mișcarea sângelui în direcția opusă (departe de inimă).
Cum arată fluxul sanguin invers în canalul venos al fătului?
În mod normal, imaginea dopplerografică a ductului venos este trifazată (vezi Figura 1):
- Contracția ventriculilor. În acest moment, atriile sunt cât se poate de relaxate, astfel încât sângele curge către ele cu o viteză foarte mare. Acesta este cel mai înalt vârf de pe grafic (indicat cu „A” în figură).
- Umplerea pasivă a ventriculilor din atrii (diastolă precoce). Viteza fluxului sanguin este, de asemenea, mare, dar ceva mai mică decât în sistolă. Prin urmare, pe grafic, acesta este un vârf cu o înălțime mai mică (indicată de litera „B”).
- Contracția atrială și umplerea ventriculară activă. Mișcarea sângelui încetinește brusc, așa că apare o crestătură (indicată de litera „C”), dar în mod normal nu ajunge niciodată la linia zero, deoarece sângele din ductul venos nu se mișcă înapoi.
Figura 1. Fluxul sanguin normal în canalul venos
Dacă la făt apare un revers al canalului venos, atunci aceasta indică faptul că presiunea în vas este foarte mare, iar sângele se reped în direcția opusă în momentul contracției atriale. Pe imaginea cu ultrasunete, arată astfel (vezi Figura 2). Sub izolinie, este definită o undă (indicată printr-un cerc).
Figura 2. Flux invers în canalul venos la făt
Ce indică reversul ductului venos la făt?
Inversarea în ductul venos este considerată ca un marker al patologiei cromozomiale sau al bolii cardiace la făt, reflectând insuficiența hemodinamică. Oricum, nici acest semn nu poate fi absolut. Într-un studiu efectuat pe pacienți cu risc crescut, s-a constatat că fluxul sanguin inversat în canalul venos fetal este asociat cu patologia cromozomială sau canalele cardiace în 90% din cazuri. Dar, în 5% din cazuri, sunt posibile și rezultate fals pozitive, atunci când este detectat inversul și totul este în regulă cu copilul.
Repetăm încă o dată că nu toate gravidele au fost incluse în studiu, ci doar cele cu riscuri genetice mari. Aceasta este o vârstă peste 35 de ani, o istorie a nașterii copiilor cu patologii ereditare, nașteri morti, o grosime crescută a spațiului gulerului etc.
Erori de diagnostic
Pe lângă faptul că ductul venos are un diametru mic, imaginea din acesta se modifică și din mișcările fătului și din mișcările peretelui abdominal anterior al femeii. Prin urmare, studiul ar trebui să fie de încredere numai profesioniștilor!
În plus, vena hepatică care trece prin apropiere poate fi suprapusă și pe Dopplerografia ductului venos. Chiar și în mod normal, este permis să aibă un revers, iar atunci când este stratificat, este transferat în vasul studiat, care poate fi confundat cu un revers în ductul venos al fătului.
Ce trebuie să faceți dacă este detectat un flux sanguin invers în canalul venos al fătului?
Cu condiția ca ultrasunetele Doppler să fie efectuate corect și să nu existe artefacte, fluxul invers în canalul venos trebuie tratat după cum urmează:
- dacă o femeie nu este inclusă în grupul cu risc ridicat, atunci se efectuează o examinare detaliată cu ultrasunete a inimii fetale în decurs de o săptămână și este indicată o consultație genetică;
- dacă, concomitent cu reversul, se evidențiază o scădere a oaselor nasului, o îngroșare a spațiului gulerului, atunci cariotiparea este indispensabilă. Pentru aceasta se efectuează fie amniocenteză, fie biopsie corială.
Se dovedește că fluxul sanguin invers în ductul venos la făt este doar un argument pentru un diagnostic mai detaliat și mai țintit în timpul sarcinii.
Ksk în ductul venos
Ductus venosus (DV) este o venă tubulară îngustă cu o intrare istmică, care este o comunicare directă între vena ombilicală și sistemul venos central, prin care se formează un flux sanguin bine oxigenat ocolind circulația hepatică. Diametrul VP este de 3 ori mai mic decât diametrul părții intraabdominale a venei ombilicale, iar lungimea sa este de numai 2-3 mm în afara sarcinii. Datorită prezenței unui sfincter muscular neted inervat de fibrele plexului solar, nervului frenic și nervului vag, VP joacă un rol activ în reglarea volumului de sânge arterial care curge prin el. Într-o sarcină în curs de dezvoltare normală, pe parcursul tuturor fazelor ciclului cardiac fetal, fluxul sanguin în PE rămâne unidirecțional, reprezentând o curbă trifazată. Într-un ciclu cardiac se distinge sistola ventriculară, diastola precoce, care reflectă umplerea pasivă a ventriculilor, și diastola tardivă, contracția activă a atriilor.
În ciuda unei dimensiuni atât de mici a ductului venos, evaluarea CSC în acest vas este posibilă la majoritatea fetușilor în afara sarcinii. Astfel de rezultate ridicate au fost obținute în primul rând de către experți, deoarece la obținerea unui spectru de flux sanguin în PE, apare adesea „poluare” de la vasele învecinate. În plus, „contaminarea” cu semnale din vena hepatică medie poate provoca valori false inverse ale fluxului sanguin în PE în timpul fazei de contracție atrială. Mișcarea peretelui abdominal al mamei, reacțiile comportamentale ale fătului însuși provoacă deplasarea PE în timpul înregistrării CSC. Prin urmare, doar un specialist foarte experimentat și conștiincios care lucrează la echipamente cu ultrasunete de înaltă calitate poate efectua înregistrarea și interpretarea optimă a CSC-urilor în PE obținute în primul trimestru de sarcină.
Adevărat, trebuie remarcat faptul că, în mâinile unui expert, studiul fluxului sanguin în ductul venos la sfârșitul primului trimestru de sarcină este posibil chiar și pe dispozitivele din clasa de mijloc chiar și fără modul CFM.
Având în vedere reproductibilitatea insuficient de ridicată a evaluării indicilor de flux sanguin în PE, majoritatea specialiștilor folosesc valori zero și inverse ale fluxului sanguin în faza de contracție atrială ca criterii de diagnostic pentru CSC patologice. Potrivit majorității cercetătorilor, evaluarea fluxului sanguin în PE în stadiile incipiente ale sarcinii ar trebui efectuată la pacienții cu risc crescut de naștere a unui copil cu SCA și malformații congenitale.
Pentru prima dată, aceste modificări ale CSC în ductul venos al fătului cu un defect cromozomial au fost descrise de T. Huisman și S. Bilardo în 1997. Fluxul sanguin invers în PE în faza contracției atriale și un spațiu nucal mărit. până la 8 mm au fost găsite la un făt cu trisomie 18 de gemeni în 13 săptămâni de sarcină.
În țara noastră, pentru prima dată, valori inverse ale fluxului sanguin în faza de contracție atrială la fetușii cu CA au fost raportate de M.V. Medvedev și colab. iar eu.Yu. Kogan şi colab. în 1999. În observaţia lui I.Yu. Kogan și colab., valori inverse ale fluxului sanguin în PE în faza contracției atriale au fost găsite la 12 săptămâni de gestație la un făt cu trisomie 21. În cazul descris de noi, modificări similare ale fluxului sanguin în PE. au fost detectate la un făt cu trisomie în săptămânile 18 de sarcină. Tabelul prezintă rezumat date din literatură cu privire la frecvența de apariție a valorilor zero și inverse ale fluxului sanguin în EP în faza de contracție atrială în CA la făt. Aceste date indică o răspândire destul de mare a frecvenței CSC patologice în ductul venos în CA - de la 58 la 100%. Aceste rezultate pot fi explicate aparent prin următoarele motive.
În primul rând, valorile zero și inverse ale fluxului sanguin în PE în timpul fazei de contracție atrială sunt un marker al CAU fetale numai în anumite etape ale sarcinii. Astfel, conform lui E. Antolin et al., spectrul patologic al fluxului sanguin în PE în CA este semnificativ mai frecvent la săptămânile de vârstă gestațională (76,9%) comparativ cu săptămânile de sarcină, când curbele anormale ale vitezei fluxului sanguin au fost înregistrate doar în 42,2% din toate defectele cromozomiale. Natura tranzitorie a CSC patologice din ductul venos cu un cariotip fetal anormal la începutul sarcinii este indicată și de A.A. Morozova și E.A. Şevcenko. Având în vedere că studiile au fost efectuate în momente diferite, acest fapt poate să fi influențat frecvența diferită de detectare a CSC patologice în PE la fetușii cu CA.
În al doilea rând, se știe că CA este adesea însoțită de malformații cardiace congenitale (CHD), care în stadiile incipiente ale sarcinii pot duce la modificări ale fluxului sanguin în VP. Datele rezumative ale diferitelor grupuri de cercetare cu privire la incidența fluxului sanguin patologic în PE în CHD în stadiile incipiente sunt prezentate în tabel.
În al treilea rând, valorile zero și inverse ale fluxului sanguin în PE în timpul fazei de contracție atrială pot fi înregistrate și la fetușii cu un cariotip normal. Trebuie subliniat faptul că în multe studii frecvența rezultatelor fals pozitive nu a depășit nivelul de 5%, care este acceptat ca „standard de aur” în diagnosticul prenatal. Cu toate acestea, odată cu extinderea spațiului gulerului la făt, atât în CA, cât și cu un cariotip normal, frecvența CSC patologice în PE crește semnificativ. În același timp, modificările fluxului sanguin în PE sunt adesea tranzitorii.
În încheierea acestui capitol, trebuie subliniat că în prezent, principalul marker ecografic al CA la începutul sarcinii este extinderea spațiului collarului fetal. În cazurile de detectare a acestui marker, cariotiparea prenatală este o componentă necesară a examinării prenatale la începutul sarcinii. În același timp, tehnologia Doppler și evaluarea oaselor nasului fetal ar trebui considerate caracteristici suplimentare importante care pot îmbunătăți eficacitatea diagnosticului prenatal precoce al CA, în special în cazurile de expansiuni limită sau „controversate” ale spațiului gulerului. De asemenea, trebuie amintit că, în unele cazuri, evaluarea oaselor nasului fetal și detectarea CSC patologice în PE permite diagnosticarea CA cu valori normale ale spațiului collarului. Și în cazurile în care spațiul gulerului este mărit, detectarea suplimentară a CSC patologice în PE și absența/hipoplazia oaselor nazale fetale face posibilă explicarea mai rezonabilă pacienților a necesității cariotipului prenatal.
Norme ale primului screening în timpul sarcinii: ce se întâmplă dacă totul este rău?
Procedura, numită „screening” (din engleză – screening – sifting), din anumite motive, provoacă anxietate la majoritatea viitoarelor mamici, dintre care unele refuză procedura doar pentru că le este frică să audă vești neplăcute despre rezultatele acesteia.
Dar, la urma urmei, screening-ul, mai ales prin utilizarea sistemelor moderne de computer și a dispozitivelor de înaltă precizie, nu este o ghicitoare pe zaț de cafea, ci o oportunitate de a privi în viitor și de a afla care este probabilitatea ca un copil cu un incurabil. boala se va naște la timp.
Pentru părinți, aceasta este o oportunitate de a decide în avans dacă sunt gata să aibă grijă de un copil care va avea nevoie de o atenție și îngrijire extraordinară.
Norme ale primului screening în timpul sarcinii
Screeningul din primul trimestru, de fapt, constă în două proceduri deja familiare unei femei: ecografie și prelevarea de sânge pentru analiză.
Când vă pregătiți pentru proceduri, este important să urmați recomandările medicului și să încercați să rămâneți calm.
Norme cu ultrasunete
În timpul unei examinări cu ultrasunete, specialistul examinează în detaliu structura embrionului, precizează vârsta gestațională pe baza unor indicatori precum dimensiunea coccigiană-parietală a embrionului (CTE) și dimensiunea biparentală a capului fetal (BDP).
Și, cel mai important, face măsurătorile necesare, informative pentru evaluarea stării fătului.
Acesta este, în primul rând:
- Grosimea spațiului gulerului (NTP) este cel mai important indicator în ecografie pentru a identifica riscul de patologii cromozomiale.
Norme pentru TVP în funcție de vârsta embrionului
Dacă TVP depășește valoarea normală, atunci acesta este un motiv pentru a suspecta prezența unei anomalii cromozomiale la făt.
- Determinarea osului nazal - este deja vizualizat la 10-11 săptămâni de gestație, iar la a 12-a săptămână ar trebui să fie de cel puțin 3 mm. Acest lucru este valabil pentru 98% dintre embrionii sănătoși.
- Frecvența cardiacă fetală (HR) - în funcție de perioada de gestație săptămânală, indicatorii normali sunt:
O frecvență cardiacă crescută la făt este, de asemenea, unul dintre semnele prezenței sindromului Down.
- Spectrul fluxului sanguin în ductul Arantzian (venos) la făt. Forma de undă a fluxului invers apare la doar 5% dintre embrioni fără anomalii cromozomiale.
- Dimensiunea osului maxilar al fătului - decalajul său în dimensiune este tipic pentru embrionii cu trisomie.
- Volumul vezicii urinare - la vârsta de 12 săptămâni, vezica urinară este determinată la majoritatea embrionilor sănătoși abia din săptămâna a 11-a. O vezică urinară mărită este un semn suplimentar posibil al sindromului Down la făt.
Normele unui test de sânge biochimic
Donarea de sânge pentru screening trebuie făcută în ziua ecografiei genetice, dacă este posibil, sau, dacă nu este posibil, a doua zi.
În mod ideal, sângele pentru testul de screening se ia dimineața pe stomacul gol, în cazuri extreme, nu mai puțin de 4 ore după masă.
În primul trimestru, screening-ul pentru riscul de a dezvolta malformații ale embrionului constă într-o evaluare a doi indicatori: subunitatea β hCG liberă și PAPP-A.
Gama de valori ale acestor markeri de sânge care sunt acceptabile în fiecare etapă a sarcinii (pe săptămâni) este destul de largă și poate varia în loci de screening în funcție de compoziția etnică a regiunii.
Cu toate acestea, în raport cu mediana acestei regiuni - valoarea medie normală pentru o anumită vârstă gestațională - nivelul indicatorilor analizați ar trebui să fie de la 0,5 la 2 MoM.
Mai mult, atunci când se calculează riscurile în fiecare caz individual, nu se ia MoM pur, ci cel calculat, ajustat pentru anamneza viitoarei mame, așa-zisa. MoM ajustat.
Subunitate β hCG liberă
Atunci când se evaluează riscul de a dezvolta boli cromozomiale fetale, analiza β-hCG liberă este mai informativă decât nivelul hormonului hCG în sine.
Deoarece Motivul modificării hCG la o femeie poate fi afecțiuni care nu sunt asociate cu nașterea unui copil (boli hormonale, luarea anumitor medicamente etc.).
În timp ce modificarea previzibilă a nivelului subunității β hCG este specifică stării de sarcină.
Cu un embrion în curs de dezvoltare normală, indicatorii β-hCG liber în sângele unei femei vor fi aproximativ după cum urmează:
Cu condiția ca vârsta gestațională să fie stabilită corect și, neglijând posibilitatea unui rezultat fals, motivele discrepanței dintre nivelul de β-hCG din sângele femeii și vârsta gestațională pot fi motive complet diferite care nu sunt legate de anomalii în dezvoltarea fatului.
Norme RAPP-A
O proteină specifică sarcinii este produsă de stratul exterior al placentei și este observată în sângele unei femei pe tot parcursul sarcinii.
Nivelul său crește în funcție de durata sarcinii.
Limitele indicatorilor PAPP-A în sângele unei paciente cu o sarcină în curs de dezvoltare normală
Valoarea PAPP-A, ca marker al patologiilor cromozomiale fetale, este alarmantă la o valoare mai mică decât media în regiune (MoM sub 0,5). În primul trimestru, acest lucru poate însemna riscul de a dezvolta sindromul Down, Edwards.
Trebuie avut în vedere că după a 14-a săptămână de sarcină, pentru a determina riscul de apariție a sindromului Down la făt, nivelul PAPP-A nu este informativ, deoarece. comparativ cu ratele de sarcină sănătoasă chiar și în prezența trisomiei 21.
Descifrarea rezultatelor primei screeninguri
Pentru evaluarea rezultatelor testelor de screening prenatal se folosesc programe de calculator certificate concepute special în acest scop și configurate să funcționeze în laboratorul de acasă.
Prin urmare, toate studiile trebuie finalizate la aceeași instituție.
Doar screening-ul combinat - evaluarea datelor cu ultrasunete în combinație cu analiza markerilor biochimici din sânge - devine cheia pentru obținerea unui prognostic foarte precis.
Indicatorii unui test biochimic dublu efectuat în primul trimestru de sarcină sunt luați în considerare în combinație între ei.
Astfel, un nivel scăzut de PAPP-A în combinație cu un nivel crescut de β-hCG în sângele unei femei, ceteris paribus, oferă motive serioase de a suspecta dezvoltarea sindromului Down la făt și în combinație cu un nivel scăzut de β -hCG, riscul de a dezvolta sindrom Edwards.
În acest caz, datele protocolului cu ultrasunete devin decisive pentru luarea unei decizii cu privire la direcția unei femei pentru diagnosticul invaziv.
Dacă ecografia nu a evidențiat anomalii patologice la făt, atunci, de regulă, viitoarea mamă este recomandată să fie supusă screening-ului biochimic repetat, dacă vârsta gestațională o permite, sau așteptați până când screening-ul al doilea trimestru este posibil.
Rezultate adverse ale primului screening
Datele de screening sunt prelucrate de un program de calculator „inteligent”, care emite propriul verdict asupra nivelului de risc pentru dezvoltarea patologiilor cromozomiale la făt: scăzut, prag sau ridicat.
La noi, o valoare de risc mai mică de 1:100 este considerată ridicată. Aceasta înseamnă că una din o sută de femei cu rezultate similare la primul screening are un copil cu malformații.
Și un astfel de risc este o indicație fără echivoc pentru o metodă de examinare invazivă pentru a diagnostica bolile cromozomiale ale embrionului cu o certitudine de 99,9%.
Riscul de prag înseamnă că șansa de a avea un copil cu o tulburare de dezvoltare incurabilă este între 1:350 și 1:100 de cazuri.
În această situație, o femeie are nevoie de o consultație cu un genetician, a cărui sarcină, după o programare individuală, este să clarifice într-un grup cu risc ridicat sau scăzut, viitoarea mamă se referă la purtarea unui făt cu malformații.
De regulă, geneticianul sugerează ca femeia să se calmeze, să aștepte și să fie supusă unor examinări neinvazive suplimentare în al doilea trimestru (al doilea screening), după care o invită la o a doua întâlnire pentru a revizui rezultatele celui de-al doilea screening și a determina necesitatea procedurilor invazive.
Din fericire, norocoșii care au un screening în primul trimestru arată un risc scăzut de a avea un copil bolnav: mai mult de 1:350, marea majoritate în rândul viitoarelor mămici. Nu necesită examinări suplimentare.
Ce să faci cu rezultatele adverse
Dacă, conform rezultatelor screening-ului prenatal, o viitoare mamă are un risc mare de a avea un copil cu malformații congenitale, atunci prima sarcină pentru ea este să-și mențină liniștea și să-și planifice acțiunile ulterioare.
Viitorii părinți ar trebui să determine cât de importante sunt informațiile exacte despre prezența patologiilor în dezvoltarea copilului nenăscut pentru ei și, în acest sens, să decidă dacă să continue examinările pentru un diagnostic precis.
Ce să faci dacă obții rezultate proaste după primul screening?
- Primul screening nu trebuie repetat într-un alt laborator.
Deci vei pierde doar timp prețios. Și cu atât mai mult, nu ar trebui să așteptați a doua proiecție.
- Dacă obțineți rezultate slabe, trebuie (la un risc de 1:100 și mai jos) să solicitați imediat sfatul unui genetician.
- Nu ar trebui să așteptați o internare programată la LCD și să căutați o trimitere sau o întâlnire cu un genetician.
Trebuie să găsiți imediat un specialist calificat și să vizitați o programare plătită. Faptul este că un genetician îți va prescrie, cel mai probabil, o procedură invazivă. Dacă perioada este încă mică (până la 13 săptămâni), atunci aceasta va fi o biopsie a vilozităților coriale.
- Este mai bine ca toate femeile cu risc crescut de a avea un copil cu anomalii genetice să se supună unei biopsii a vilozităților coriale, deoarece restul procedurilor de identificare a amniocentezei genotipului fetal, cordocenteza sunt efectuate la o dată ulterioară.
Rezultatele oricărei proceduri invazive trebuie așteptate în aproximativ 3 săptămâni. Dacă faci analiza contra cost, atunci puțin mai puțin.
- Dacă anomaliile în dezvoltarea fătului sunt confirmate, atunci, în funcție de decizia familiei, medicul poate emite o trimitere pentru întreruperea sarcinii.
În acest caz, avortul va fi efectuat pentru o perioadă de câteva săptămâni.
Acum imaginați-vă dacă faceți o amniocenteză timp de o săptămână. Așteptați încă 3 săptămâni pentru rezultate. Și la 20 de săptămâni, ți se oferă să întrerupi sarcina, când fătul se mișcă deja activ, când există deja o realizare deplină că o nouă viață trăiește în corpul tău.
Pentru o perioadă de peste 20 de săptămâni într-o clinică bună, se poate naște un copil viabil. Pe o perioadă mai mare de 20 de săptămâni nu se fac avorturi, dar se fac nașteri artificiale din motive medicale.
Astfel de intervenții sparg psihicul femeii și al tatălui copilului. Este foarte greu. Prin urmare, tocmai pentru o perioadă de 12 săptămâni ar trebui luată o decizie dificilă - de a afla adevărul și de a face un avort cât mai devreme. Sau acceptați nașterea unui copil special ca pe un dat.
Fiabilitatea screening-urilor și necesitatea acestora
De la viitoarele mămici aflate la cozi până la doctorul din clinicile prenatale, pe forumuri tematice și, uneori, de la medicii înșiși, se aud păreri foarte diferite despre oportunitatea screening-ului în timpul sarcinii.
Și într-adevăr. Proiecțiile nu sunt foarte informative. Ele nu oferă un răspuns precis la întrebarea dacă copilul dumneavoastră are o tulburare genetică. Screening-ul oferă doar o probabilitate și, de asemenea, formează un grup de risc.
Primul screening oferă părinților posibilitatea de a pune un diagnostic mai precis și de a întrerupe sarcina pe termen scurt sau de a se pregăti cât mai mult pentru sosirea unui copil special.
Absența riscurilor pentru dezvoltarea anomaliilor în dezvoltarea fătului, din cauza patologiilor cromozomiale, conform screening-ului, va permite unei tinere mame să-și desfășoare sarcina cu calm, fiind 99% sigură că bebelușul ei a trecut necazul (pentru că probabilitatea de rezultate fals pozitive la screening este neglijabilă).
Disputele legate de necesitatea de a fi supuse proiecțiilor, despre latura lor morală, aparent, nu se vor atenua curând. Cu toate acestea, atunci când răspund la întrebarea dacă merită să luați o trimitere medicală pentru screening, viitorii părinți ar trebui să înainteze mental câteva luni și să-și imagineze o situație în care riscurile s-au adeverit.
Și doar realizându-și disponibilitatea de a accepta un copil special, mama și tata pot scrie cu încredere un refuz sau sunt de acord cu examinări.
117 COMENTARII
Ajută la înțelegerea ritmului cardiac al fătului 154 bătăi/min. KTP 75,0 mm. TVP 2,10 mm. Subunitate beta gratuită hCG 21,70 UI / l / 0,673 MoM. PAPP-A 13.190 UI/l / 2.648 MoM. Risc inițial de trisomie 21 1: 126. Riscul individual 1: 2524. Trisomia 18. risc de bază 1:324 risc individual 1:6483. Trisomia 13 risc de bază 1:1012.<1:20000
Pe baza datelor pe care le-ați furnizat, se pot trage următoarele concluzii.
- Examinarea cu ultrasunete în trimestrul I de sarcină se efectuează pentru a stabili riscul de a avea sindromul Down la făt. Se efectuează de la 10 săptămâni 6 zile până la 13 săptămâni 6 zile de vârstă gestațională. Cercetarea timpurie sau târzie este ineficientă.
- Frecvența cardiacă fetală depinde de durata sarcinii și este de 161-179 bătăi pe minut în săptămâna a 10-a de sarcină, 150-174 bătăi pe minut în săptămâna a 12-a de sarcină.
- KTR-ul fătului pentru ecografie eficientă ar trebui să fie mai mare de 45 mm.
- TVP este în mod normal în intervalul 1,5-2,2 mm în a 10-a săptămână de gestație, 1,6-2,5 în a 12-a săptămână.
- Rezultatele screening-ului biochimic indică un risc crescut de a avea un copil cu sindromul Down și sindromul Edwards.
- În mod normal, subunitatea beta liberă a hCG este de la 0,5 la 2,0 MoM, iar PAPP-A este de la 0,5 la 2,5 MoM. Datele UI/L sunt dependente de laborator și interpretarea lor este dată separat.
- Riscurile pentru abateri de la normă ar trebui să fie mai mari de 1:380. Aveți un risc crescut de trisomie 21 sau sindrom Down și trisomie 18 sau sindrom Edwards.
Pentru a obține informații de încredere, trebuie să contactați clinica prenatală cu rezultatele cercetării. În totalitatea tuturor datelor obținute, vi se va oferi observarea corespunzătoare a sarcinii.
Dacă este necesar, vi se va cere să urmați o metodă de diagnostic invazivă sub formă de amniocenteză pentru a determina posibile patologii la făt.
Vă rog să mă ajutați să înțeleg rezultatele unei examinări cu ultrasunete în primul trimestru (13-14 săptămâni) ritm cardiac 158 pe minut. KTR 76,0 mm. TVP 1,37 mm. BPR 26,8 mm. gaz de evacuare 95,0 mm. lichid de răcire 77,0 mm. DLB 14,0 mm. Risc de sindrom Down scăzut 1:1501
Nu indicați vârsta gestațională exactă la ecografie. Coincide cu data ultimei menstruații?
Un alt indicator important în examinarea cu ultrasunete în primul trimestru de gestație este vizualizarea și grosimea osului nazal. Acest indicator este unul dintre markerii riscului ca fătul să aibă sindromul Down.
Screeningul cu ultrasunete în trimestrul I de sarcină se efectuează de la 10 săptămâni 6 zile până la 13 săptămâni 6 zile. Un studiu mai devreme sau mai târziu nu este informativ.
Cu o ecografie în primul trimestru, medicul determină dimensiunea fătului, vârsta gestațională, localizarea și starea placentei și riscul de a avea sindromul Down la copil.
Pe baza datelor pe care le-ați furnizat, se pot trage următoarele concluzii.
- Frecvența cardiacă fetală la a 13-a săptămână de vârstă gestațională este în intervalul 147-171 bătăi pe minut.
- CTE este în medie de 63–74 mm în săptămâna a 13-a și de 63–89 mm în săptămâna a 14-a.
- TVP este în mod normal 0,7–2,7 mm. O creștere a grosimii spațiului gulerului este dovada unui risc crescut de a avea un copil cu sindrom Down.
- BDP la a 13-a săptămână este în intervalul 20-28 mm, la a 14-a săptămână - 23-31 mm.
- OG la a 13-a săptămână este de 73-96 mm, la a 14-a săptămână - 84-110 mm.
- Lichidul de răcire la a 13-a săptămână variază între 58–80 mm, la a 14-a săptămână - 66–90 mm.
- DLB la a 13-a săptămână este în mod normal 7,0–11,8 mm, la a 14-a săptămână - 9,0–15,8 mm.
Riscul pentru sindromul Down este calculat printr-un program special de calculator care ia în considerare datele obținute în timpul examinării cu ultrasunete, vârsta femeii, antecedentele împovărate cu prezența unei femei sau a rudelor ei apropiate, inclusiv a soțului ei, a copiilor cu Down. sindrom. În mod normal, acest indicator ar trebui să fie 1:380 sau mai puțin.
Conform datelor pe care le-ați furnizat, nu vă încadrați în grupa de risc pentru a avea un copil cu sindrom Down.
Pentru a obține informații fiabile, trebuie să contactați un obstetrician-ginecolog cu rezultatele primei ecografii de screening.
Mulţumesc mult! Măcar puțin, dar liniștit) la a doua ecografie vor arăta mai precis)
Bună ziua, ajută-mă să-mi dau seama de mama ajustată și de riscurile calculate
fb-hCG 92,6 ng/ml 3,50 Ajustați MoM,
PAPP-A 10,5 mlU/ml 2,37 Ajustați MoM,
MoM ajustat și riscurile calculate din screening-ul biochimic în timpul sarcinii sunt necesare pentru a obține riscurile de a avea un copil cu o patologie congenitală.
MoM este coeficientul gradului de abatere de la valorile medii ale normei. Este universal pentru toate laboratoarele.
MoM poate varia în funcție de o serie de factori:
Rasa femeii;
Obiceiuri proaste, inclusiv fumatul;
Numărul de fetuși în uter;
Boli concomitente, inclusiv diabet zaharat, hipertensiune arterială;
Sarcina prin FIV.
Valorile ajustate ale indicatorului sunt calculate ajustate pentru factorii de risc. Ca urmare, valorile MoM absolute și corectate pot diferi semnificativ.
Rata fb-hCG în ng/ml și PAPP-A în mlU/ml este diferită pentru fiecare laborator. La emiterea rezultatelor studiului, există o coloană cu normele pentru acest laborator.
Norma pentru MoM este în intervalul de la 0,5 la 2,0 MoM.
În cazul dvs., nu este suficient să decriptați datele.
Dacă luăm în considerare doar MoM furnizat de dumneavoastră, putem observa o creștere a ambilor indicatori față de normă. Acest lucru se poate datora nu numai unui risc crescut de a avea un copil cu o anomalie congenitală, ci și particularităților cursului sarcinii sau dezvoltării a doi sau mai mulți fetuși.
Pentru a obține o transcriere completă, trebuie să furnizați concluziile studiilor medicului dumneavoastră obstetrician-ginecolog. Dacă este necesar, veți fi îndrumat pentru un test invaziv, sau amniocenteză, pentru a obține informații de încredere.
Buna ziua, ajutati-ma sa inteleg rezultatele unui screening cu ultrasunete Luam termenul - 12 saptamani 6 zile Ktr-68 mm, ritm cardiac-159, tvp-1,5, flux sanguin in canalul venos-1,07, bpr-21, og -76, ozh-63, lungimea femurului-8,6.Oasele nasului-două 2,2 mm fiecare fără trăsături.
Pentru concluzie, nu ați indicat principalul indicator - riscul de a dezvolta sindromul Down, care este stabilit în funcție de rezultatele unui studiu cu ultrasunete, vârsta femeii și prezența factorilor de risc pentru dezvoltarea patologiei.
Datele dvs. arată următoarele:
KTP la vârsta gestațională 12 săptămâni 6 zile este de 51-73 mm.
Ritmul cardiac la 12-13 săptămâni este în intervalul 150-174 bătăi pe minut.
TVP din a 12-a săptămână până la 12 săptămâni și 6 zile este în intervalul 0,7-2,5 mm. Valoarea medie este de 1,6 mm. Un risc crescut este prezentat cu o creștere a TVP peste 2,5 mm.
BDP de la a 12-a până la a 13-a săptămână de vârstă gestațională este de 18-24 mm.
OG este în mod normal 58–84 mm.
Lichidul de răcire variază în mod normal de la 50 la 72 mm.
DLB la a 12-a săptămână de sarcină este de 4,0-10,8 mm.
Oasele nasului trebuie vizualizate și măsurate între 1,8 și 2,3 mm.
Fluxul de sânge în ductul venos în mod normal nu ar trebui să fie zero sau invers.
Datele de screening cu ultrasunete din primul trimestru de sarcina indicate de dvs. se incadreaza in limitele normale.
Pentru a confirma cursul normal al sarcinii și absența riscului de a avea un copil cu sindrom Down, trebuie să consultați un medic ginecolog la clinica prenatală de la locul de reședință. Trebuie să aveți cu dumneavoastră un raport al medicului cu ultrasunete.
Bună ziua, am nevoie de ajutorul tău. Uzistka aproape că mi-a făcut un atac de cord. A fost foarte nepoliticos. Și de îndată ce a început să conducă pe burtă, ea a strigat brusc: Ai o anomalie. Trebuie să vezi genetica. Ea nu a explicat nimic, dar a fost doar nepoliticos și lala să înțeleagă că această screening a fost un verdict! Iată concluzia:
Grosimea spațiului gulerului 4,3 mm; oasele nazale sunt vizualizate cu o lungime de 1,0 mm; indicele de pulsatie in canalul venos 1,07/invers. Dimensiunea coccigiană-parietală a embrionului este de 54 mm. Puritatea bătăilor inimii este de 159 de bătăi pe minut. Sarcina 12,1 săptămâni.
Din raportul pe care îl descrieți lipsesc date. Pentru a completa imaginea, trebuie să vă cunoașteți vârsta și prezența factorilor de risc pentru nașterea unui copil cu sindrom Down, precum și încheierea completă a screening-ului cu ultrasunete.
În screening-ul cu ultrasunete, care se efectuează de la 10 săptămâni 6 zile până la 13 săptămâni 6 zile de sarcină, principalul lucru este concluzia despre riscul sindromului Down. Acest parametru este calculat automat de un program de calculator.
În plus, examenul cu ultrasunete trebuie să indice dimensiunile capului sub formă de mărime și circumferință biparietală, circumferință abdominală și lungime a coapsei. Un alt indicator important este localizarea și starea placentei, prin care copilul primește nutrienții necesari pentru creșterea și dezvoltarea normală.
Pe baza datelor pe care le furnizați, se pot trage următoarele concluzii.
- KTR, sau dimensiunea coccigiană-parietală la vârsta gestațională 12-13 săptămâni este de 51-59 mm.
- Frecvența cardiacă fetală trebuie să fie între 150-174 de bătăi pe minut.
Cu toate acestea, nu ar trebui să se bazeze doar pe datele cu ultrasunete. Pentru a confirma sau infirma patologia fătului, trebuie să contactați imediat un ginecolog într-o clinică prenatală.
Specialistul, pe baza tuturor datelor primite de la dumneavoastră, va prescrie o examinare ulterioară, care include proceduri non-invazive și invazive.
Intervențiile non-invazive includ screening-ul biochimic cu determinarea nivelului de beta-hCG și PAPPA-A. Studiul vă permite să calculați riscul unei anomalii cromozomiale la făt.
Conform rezultatelor studiilor cu risc crescut de a avea un copil cu patologie congenitală, vi se va cere să efectuați o intervenție invazivă sub formă de amniocenteză, cordocenteză sau biopsie de vilozități coriale.
Și amintiți-vă că stresul și neliniștea în poziția dvs. sunt inacceptabile.
Buna ziua! Am facut screening la 12 saptamani si 6 zile, ktr 64, tvp 1.7 mm, hCG crescut 2.578, restul indicatorilor sunt normali. Risc 1:687. Vă rog să-mi spuneți că ceva nu este în regulă? Care este probabilitatea de a dezvolta patologii la un copil?
Datele pentru o evaluare fiabilă a rezultatului nu sunt suficiente. Pentru a completa imaginea, trebuie să știți:
- Vârsta ta.
- Dumneavoastră sau familia dumneavoastră apropiată aveți copii cu sindrom Down sau alte tulburări genetice?
- O imagine completă a screening-ului cu ultrasunete, indicând dimensiunea capului, abdomenul, lungimea femurului, vizualizarea și grosimea osului nazal. Osul nazal devine disponibil începând cu 11 săptămâni de gestație.
- Riscuri pentru o anomalie genetică după un studiu biochimic.
- Indicați un risc de 1:687, dar nu specificați dacă este o ecografie sau un screening biochimic.
Riscul unei anomalii cromozomiale ar trebui să fie în mod normal mai mare de 1:380 pe baza rezultatelor screening-ului cu ultrasunete și biochimic.
KTR-ul fătului la vârsta gestațională de 12 săptămâni este de la 51 la 59 mm, la 13 săptămâni - de la 62 la 73 mm.
TVP la 12 săptămâni este în intervalul 1,6-2,5 mm. Un risc crescut de a avea un copil cu sindrom Down este stabilit atunci când acest indicator depășește 3 mm.
Datele de la screeningul cu ultrasunete pe care le-ați indicat sunt în limitele normale.
În mod normal, subunitatea beta liberă a hCG este în intervalul 0,5-2,0 MoM. În cazul dvs., indicatorul este crescut.
Nivelurile crescute de hCG se pot datora:
- sindromul Down la făt;
- sarcină multiplă cu doi sau mai mulți fetuși;
- toxicoza primei jumătăți a sarcinii;
- prezența bolilor concomitente la mamă, inclusiv diabet zaharat, hipertensiune arterială.
Pentru a obține informații fiabile, trebuie să contactați medicul obstetrician-ginecolog curant, care, pe baza tuturor datelor, va trage o concluzie și va dezvolta tactici pentru managementul ulterioară a sarcinii, adaptate pentru bolile concomitente. Dacă este indicat, vi se va cere să faceți un al doilea screening biochimic sau o procedură invazivă sub forma unei amniocenteze.
Dupa riscul pe care l-ati indicat pot spune ca 1 femeie din 687 poate naste un copil cu patologie congenitala.Acest indicator apartine grupului cu risc scazut.
Am 25 de ani, cu orice patologie nu sunt nasteri nici din partea sotului, nici din partea mea.Ecografia la 12,3 saptamani CTR 64 mm, ritm cardiac 160, TVP 1,7 mm, os nazal 1,5 mm. Prezentare corială. Au făcut o ecografie și au luat imediat sânge dintr-o venă.
Buna ziua, va rog ajutati-ma sa-mi dau seama.Se ofera sa fac o intepatura deoarece exista riscuri. Screening 12 zile și 4 zile.
Greutate: 56,1 Înălțime: 153 Vârstă: 33.
Spațiul intracranian 2,2 mm
Canal venos 0,90
Oasele nasului 2,4 mm
Subunitatea beta liberă a hCG 6,70 UI/L este echivalentă cu 0,184 MoM
PAPP-A 0,628 UI/L este echivalent cu 0,187 MoM
Trisomia 21: de bază (1:407) individual (1:8144)
Trisomia 18: de bază (1:995) individual (1:335)
Trisomia 13: de bază (1:3121) individual (1:22)
Tu sau rudele tale apropiate ai avut o sarcină cu o patologie genetică stabilită?
Să analizăm rezultatele screening-ului dvs. Să începem cu un studiu cu ultrasunete.
Nu indicați care a fost riscul pentru sindromul Down conform concluziei ecografiei. În plus, pentru interpretarea corectă a datelor, este necesar să se indice toate dimensiunile fătului: BDP, circumferința capului și lungimea femurală. La fel de importantă este starea placentei.
- Frecvența cardiacă fetală la 12-13 săptămâni de gestație ar trebui să fie de 150-174 de bătăi pe minut.
- KTR în perioada de gestație de 12-13 săptămâni este în intervalul 51-73 mm. La 12 săptămâni și 4 zile, CTE poate fi de la 49 la 69 mm.
- TVP variază în mod normal de la 1,6 la 2,5 mm.
- Spațiul intracranian trebuie să fie între 1,5-2,5 mm.
- Canalul venos nu trebuie să aibă valori negative și să nu aibă un revers.
- Oasele nasului încep să fie vizualizate din a 11-a săptămână de sarcină. Grosimea lor normală este de 1,8-2,3 mm.
Pe baza informațiilor pe care le-ați furnizat, putem concluziona:
- Fătul are o ușoară creștere a ritmului cardiac, ceea ce poate indica hipoxia acestuia. Este necesar să se cunoască starea placentei.
- Dacă tahicardia este asociată cu munca insuficientă a placentei, este necesară spitalizarea în secția ginecologică.
- Lipsa de oxigen pentru făt poate fi asociată cu obiceiurile proaste ale mamei, dintre care fumatul este cel mai dăunător.
Să analizăm screening-ul biochimic.
- În mod normal, subunitatea liberă a beta-hCG și PAPP-A variază de la 0,5 la 2,0 MoM.
- Datele dvs. de screening biochimic sunt în limite normale. Excepția este riscul individual de trisomie 13 sau sindromul Patau.
Riscul de a avea un copil cu trisomie 13 este de 1 din 22 de femei. Acest indicator aparține grupului cu risc ridicat. Poate că dumneavoastră sau rudele dumneavoastră apropiate ați avut anterior copii cu anomalii de dezvoltare, ceea ce a condus la astfel de indicatori.
Pentru a vă asigura că bebelușul este sănătos, trebuie să faceți o procedură invazivă sub forma unei amniocenteze, urmată de o consultație cu un genetician.
Mulțumesc foarte mult Irina Vyacheslavovna.
Vârsta 43
Printre rude nu este nimeni cu patologii, este un copil de 15 ani, care este sănătos.
Două ST-uri în 2014 și 2015
Termenul 12n6d prin m, 12n3d prin ecografie
Fetal KTR 59.7, BDP 21.1, OG 75.8, OB 65.7, DB 8.2, HR 162, fără defecte în oasele bolții craniene, TVP 2.5, oase nazale 1.8, flux sanguin normal, localizarea corionului anterior, greutatea fătului 65+/- 9
Riscuri pentru o anomalie genetică după un test de sânge biochimic:
РАРР-А 0,422, fb-hCG 2,39
risc de vârstă 1:30
Risc biochimic T21 1:50
Risc combinat pentru Trisomia 21 1:50
Trisomie 13/18 +TE 1:50
MoM a pliului gâtului 1.61
Momentan, termenul este de 13,5 pentru ecografie
Riscul de vârstă de a avea un copil cu sindrom Down crește după vârsta de 40 de ani la o femeie.
Datorita faptului ca ai 43 de ani si ai in antecedente 2 avorturi spontane, ti se va cere sa faci o procedura invaziva sub forma unei amniocenteze. În plus, ai riscuri crescute pe baza rezultatelor primelor screening-uri.
Să analizăm toate datele.
Vârsta gestațională în funcție de ecografie și menstruație poate varia în decurs de 7 zile, ceea ce depinde de momentul ovulației și fecundației ovulului.
- KTR normal al fătului la 12-13 săptămâni de gestație este de 51-73 mm.
- BDP al fătului este de 18-24 mm.
- OG - 58–84 mm.
- Lichidul de răcire - 50–72 mm.
- DB - 4,0–10,8 mm.
- Frecvența cardiacă fetală ar trebui să varieze între 150-174 de bătăi pe minut.
- TVP ar trebui să fie în mod normal de 1,6–2,5 mm.
- Oasele nasului trebuie vizualizate, iar grosimea lor trebuie să fie între 1,8 și 2,3 mm.
Nu indicați care este riscul pentru sindromul Down pe baza rezultatelor screening-ului cu ultrasunete. Acest indicator este calculat automat printr-un program special.
Toate datele pe care le-ați furnizat sunt în limitele normale. Cu toate acestea, grosimea osului nazal și TVP sunt în intervalul normal inferior, ceea ce împreună cu vârsta va face ca rezultatul riscului să fie mai mare.
Conform rezultatelor unui studiu biochimic, PAPP-A și fb-hCG ar trebui să fie de la 0,5 la 2,0 MoM.
Aveți o creștere a subunității libere a beta-hCG, care se poate datora prezenței sindromului Down la făt sau poate apărea ca urmare a comorbidităților.
Riscurile după studii ar trebui să fie mai mari de 1:380. Riscurile tale sunt crescute. Asta înseamnă că, cu astfel de analize precum a ta, 1 femeie din 50 are șansa să nască un copil cu patologie genetică.
Pentru a clarifica diagnosticul, trebuie să contactați imediat medicul ginecolog curant, care, pe baza tuturor datelor, va putea dezvolta tactici pentru gestionarea ulterioară a sarcinii.
Vi se va cere să faceți o amniocenteză pentru un diagnostic corect.
Termen de administrare: 12 săptămâni 3 zile, ktr 57mm, hcg 41.5 ng’ml, prr-a 1365.6 ml, tvp 0.1 mm
sindromul Down.la.risc.1:1417 risc calculat. 1:5712
Sind. Edwards. esc.risk.1:1274 calc.risc. 1:1000
Bună, sunt Lisa. Ajută să afli. Mulțumesc. Nu pot sa astept.
Pentru a obține informații exacte, trebuie să contactați medicul ginecolog de la locul de reședință cu rezultatele studiului.
Oferiți informații insuficiente. Pentru o concluzie corectă, este necesar să cunoașteți toți parametrii în funcție de rezultatele screening-ului cu ultrasunete și biochimic. Pentru autenticitate, aveți nevoie de:
- Date anamnestice care indică prezența unei patologii genetice la tine sau la rudele apropiate.
- Dimensiuni fetale: cap BDP, circumferinta abdominala, lungime coapsa.
- Ritmul cardiac fetal.
- Vizualizarea osului nazal și a grosimii acestuia.
- starea placentei.
- Datele cercetării biochimice din MoU sau unități internaționale, care sunt aceleași pentru toate laboratoarele.
- Dacă indicați datele în ng/ml, atunci trebuie să indicați standardele laboratorului unde ați donat sânge pentru cercetare, deoarece datele pot diferi.
- KTR este normal la 12-13 săptămâni de gestație este în intervalul 51-73 mm.
- TVP este în mod normal 0,7–2,5 mm.
- După screening-ul biochimic, riscurile ar trebui să fie mai mari de 1:380.
După riscurile pe care le-ați indicat, nu vă încadrați în grupul cu risc mare de a avea un copil cu anomalie genetică. Dar numai medicul obstetrician-ginecolog poate trage o concluzie despre o sarcină normală.
Bună seara, spune-mi te rog. Ecografie: Termenul 13.3. KTR -68mm, HR-164, TVP 1.5mm, nas 2.5mm, PI0.25.
Sânge: PAPP-A 8,075 UI/l-1,705 Mohm b-HCG 80,86 Me/l - 2,123 Mohm
Ajută la descifrare, doctorul nu a spus nimic
Din păcate, nu există suficiente date. O listă completă poate fi găsită la http://in-waiting.ru/ask-qa (Categoria „Dezvoltarea sarcinii”)
Irina Vyacheslavovna, iti multumesc mult pentru informatiile detaliate, locuiesc in Italia, si a fost foarte greu de inteles rezultatele, mai este o saptamana pana la medic, ti-as fi foarte recunoscator daca ai da o scurta explicatie , Iată rezultatele mele (am donat sânge cu o săptămână înainte de ecografie, așa că medicul a spus:
Data primei zile a ultimei menstruații 28.02.17
Vârsta mea are 28 de ani; Înălțime 167, greutate 53
12 săptămâni și 2 zile
Frecvența cardiacă a bebelușului: 156 bpm
Lungime cruce superioară (CRL): 62,0 mm
Diametru biparietal (DVP): 19,0 mm
HCG: 57,8 UI echivalent cu 1,135 MoM
PaPP-A: 0,904 UI echivalent cu 0,355 MoM
Riscuri de trisomie 21:
de bază 1:771 corect 1:630
Riscuri de trisomie 18:
Baza 1:866 corectă 1:13014
Riscurile trisomiei 13:
Baza 1:5858 corectă< 1:20000
Vârsta gestațională pentru menstruație și ecografie coincide?
În acest moment, dacă datele se potrivesc, ar trebui să fii însărcinată în 13-14 săptămâni. Dacă nu se potrivesc, este necesar să fie ghidat de screening cu ultrasunete.
Pe baza rezultatelor cercetării furnizate de dumneavoastră, se pot trage următoarele concluzii.
Frecvența cardiacă fetală la 12-13 săptămâni de gestație este în intervalul 150-174 bătăi pe minut. Copilul dumneavoastră are o frecvență cardiacă normală de 156 de bătăi pe minut.
CRL, sau KTR, sau dimensiunea coccigiană-parietală la 12-13 săptămâni variază de la 42 la 73 mm. CTE fetal este de 62 mm, ceea ce este normal.
NT, sau TVP, sau grosimea spațiului gulerului este în mod normal în intervalul 0,7-2,5 mm și nu trebuie să depășească 3 mm.
Pentru a trage o concluzie despre rezultatul screening-ului cu ultrasunete, este necesar să se cunoască toate măsurătorile fătului și riscul pentru sindromul Down, care se calculează automat.
Rezultatele screening-ului biochimic: subunitatea liberă de beta-hCG și PAPPA-A ar trebui să fie în intervalul 0,5-2,0 MoM, iar riscurile pentru anomalii cromozomiale ar trebui să fie peste 1:380.
În cazul dvs., nici valorile de risc de bază, nici ajustate nu vă expun riscului de apariție a unei anomalii cromozomiale.
Pentru a afla informațiile exacte, contactați medicul ginecolog de la locul de reședință.
Irina Vyacheslavovna, mulțumesc foarte mult, sunt sincer recunoscător.
Ajuta sau ajuta sa intelegi te rog in analize.
Sarcina a doua. Vârsta mamei este de 22 de ani. Greutate 52,0 kg
Sarcina 12 saptamani + 3 zile KTR
Frecvența cardiacă fetală 152 bpm
Osul nasului: determinat; valva tricuspidiana Doppler: normala; Canal venos Doppler: normal;
Subunitate beta hCG gratuită: 23,80 UI/L echivalent cu 0,580 MoM
PAPPA-A: 4,014 UI/L echivalent cu 1,378 MoM
Risc inițial: trisomia 21; 1:1035; trisomia 18; 1:2470; trisomia 13; 1:7763
Risc individual: trisomie 21; 1:20709; trisomia 18; 1:49391; trisomia 13: 1:155262.
Datele sunt incomplete:
- Când a fost ultima ta menstruație?
- Coincid vârsta gestațională pentru menstruație și ecografie?
- Cum a fost sarcina ta anterioară?
- Care este semnificația TVT, sau NT, sau grosimea spațiului gulerului?
- Dimensiunile capului fetal, circumferința abdominală și lungimea femurului?
- Care este riscul pentru sindromul Down pe baza rezultatelor screening-ului?
Pe baza datelor furnizate se pot trage următoarele concluzii.
KTP la 12-13 săptămâni de gestație este în intervalul 51-59 mm.
Frecvența cardiacă fetală ar trebui să varieze de la 150 la 174 de bătăi pe minut.
Osul nazal după 11 săptămâni de gestație trebuie să fie clar vizibil și să fie mai mare de 3 mm.
Canalul venos în mod normal nu are valori negative și invers.
Pe baza rezultatelor screening-ului biochimic, subunitatea liberă a beta-hCG și PAPAA-A ar trebui să fie în intervalul de la 0,5 la 2,0 MoM.
Riscurile pentru anomalii cromozomiale, atât prin screening cu ultrasunete, cât și prin studii biochimice, ar trebui să fie mai mari de 1:380.
Datele de cercetare pe care le furnizați sunt în limitele normale. Cu toate acestea, nu există suficiente date pentru a trage o concluzie.
Trebuie să contactați medicul ginecolog de la locul de reședință și să-i furnizați toate constatările. Comparând istoricul medical, screeningul ecografic și biochimic, medicul va putea să răspundă ce riscuri aveți pentru a avea un copil cu o anomalie cromozomială.
Buna ziua. Vă rog să-mi spuneți rezultatele screening-ului pentru o perioadă de 11 săptămâni și 4 zile.
РАРР-А 0,28 (conform programului Life Cyclt)
Sindromul Down 1:475
Sindromul Edwards-(T18) - 1:5862.
Voi redona sânge de la geneticieni într-o săptămână. Ei bine, nici acum nu îmi găsesc un loc pentru mine. ajuta-ma sa inteleg aceste numere.
Va rog sa ma ajutati sa inteleg analizele
Vârsta 38 de ani. Greutate 110 kg
Sarcina 11 saptamani + 3 zile
TVP - 1,80 mm (1,40 MoM)
Frecvența cardiacă fetală 134 bpm
Osul nasului: determinat, 2,3mm;
hCG: 39,2 ng/ml; 0,94 luni
PAPPA-A: 1,04 mlU/ml; 0,95 lunar
Risc biochimic+NT 1:873 (sub limită), Test dublu 1:800 (sub limită), Risc în vârstă 1:126, trisomie 13/18<1:10000;
Nu există date suficiente pentru a răspunde la întrebarea cum se dezvoltă copilul dumneavoastră. Nu este posibil să judeci starea fătului doar după rezultatele studiului indicate de tine.
Pentru o imagine completă, trebuie să contactați un medic ginecolog la locul de reședință cu analize.
Pentru a da o concluzie despre starea copilului și riscul de a dezvolta o anomalie cromozomială la el, trebuie să știți:
- Istoria unei femei.
- Descrierea completă a rezultatelor screening-ului cu ultrasunete.
- Concluzia studiului cu ultrasunete indică riscul de a avea un copil cu sindrom Down.
În mod normal, riscul unei anomalii cromozomiale ar trebui să fie mai mare de 1:380, atât conform rezultatelor ecografiei, cât și după un studiu biochimic.
Fiecare femeie după vârsta de 35 de ani prezintă un risc crescut de a avea un copil cu sindromul Down. Trebuie să consultați un genetician și, dacă este necesar, să efectuați teste suplimentare sub forma unei intervenții invazive: amniocenteză, cordocenteză sau prelevare de vilozități coriale.
- Subunitatea liberă a beta-hCG și PAPPA-A ar trebui să fie în intervalul 0,5-2,0 MoM.
- La 11 săptămâni și 3 zile de sarcină, KTR-ul fătului este de 37-54 mm.
- TVP este în intervalul 0,8-2,2 mm.
- Oasele nasului încep să fie vizualizate din a 11-a săptămână de vârstă gestațională, în timp ce grosimea lor nu trebuie să depășească 3 mm.
- Ritmul cardiac fetal este de 153-177 de bătăi pe minut.
În cazul dvs., este necesar să cunoașteți starea placentei, deoarece rezultatele unui examen cu ultrasunete arată că copilul are bradicardie sau o scădere a ritmului cardiac. Pentru a îmbunătăți starea fătului, trebuie să urmați un tratament.
În plus, bradicardia poate fi unul dintre semnele amenințării unui avort spontan.
Pentru a menține și prelungi sarcina, aveți nevoie de o consultație urgentă cu un medic.
Spune-mi este totul în regulă?
sarcina 13 saptamani exact la momentul screening-ului
Canal venos PI 1.040
Horiton / Placenta - jos pe peretele anterior
Cordon ombilical - 3 vase
HCG - 53,7 UI/l echiv. 1.460 MoM
PPAP-A - 2.271 UI/l echiv. 0,623 MoM
Trisomia 21 1:10326
Trisomia 18<1:20000
Trisomia 13<1:20000
Preeclampsie până la 34 de săptămâni de sarcină 1:640
Preeclampsie înainte de 37 de săptămâni de sarcină 1:168
Să aruncăm o privire la toate datele pe care le-ați furnizat. Să începem cu ceea ce este în intervalul normal.
- Frecvența cardiacă fetală la vârsta de 13 săptămâni de gestație poate varia de la 147 la 171 de bătăi pe minut.
- KTR-ul fătului, sau dimensiunea coccigiană-parietală, la 13 săptămâni de gestație este de 51–75 mm, valoarea medie este de 63 mm.
- TVT, sau grosimea spațiului gulerului, sau NT, este unul dintre principalii indicatori la primul screening ecografic, deoarece riscul de a avea un copil cu sindrom Down este calculat pe baza acestui indicator. TVP normal este de 0,7–2,7 mm.
- BDP, sau dimensiunea biparietală a capului fetal, ar trebui să fie în intervalul 20-28 mm, valoarea medie este de 24 mm.
Canalul venos ar trebui să aibă valori pozitive. Dacă indicatorul este negativ sau există un revers, acest lucru crește riscul de a dezvolta un copil cu o anomalie cromozomială.
Cordonul ombilical fetal este format în mod normal din trei vase: 2 artere și 1 venă, prin care sunt furnizate oxigenul și substanțele nutritive necesare dezvoltării fătului.
Pentru a concluziona cu privire la starea fătului, următoarele date nu sunt suficiente:
- Dimensiuni fetale: circumferinta capului, circumferinta abdominala, lungimea coapsei.
- Vizualizarea și grosimea oaselor nazale ale bebelușului, care sunt măsurate după a 11-a săptămână de sarcină.
- Vizualizarea organelor interne ale fătului.
- Concluzia screening-ului cu ultrasunete pentru sindromul Down, care este în mod normal mai mare de 1:380.
Conform rezultatelor ecografiei, placenta în cazul dumneavoastră este situată pe peretele anterior. Locația scaunului pentru copii poate varia în funcție de locul de implantare. În același timp, pentru cursul normal al sarcinii, placenta ar trebui să fie situată deasupra orificiului intern cu 7 cm sau mai mult.
Placenta dumneavoastră este situată jos conform ecografiei, ceea ce înseamnă că locația sa este sub 7 cm de orificiul intern. Acest indicator este supus controlului la a doua ecografie. Cel mai adesea, odată cu cursul sarcinii, placenta se ridică și ocupă o poziție normală. În cazul în care ridicarea acesteia nu este efectuată, putem vorbi despre locația joasă a placentei, care necesită o atenție deosebită a femeii și a medicului.
Conform rezultatelor screening-ului biochimic, valorile subunității libere de beta-hCG și PAPPA-A sunt în mod normal 0,5-2,0 MoM.
Riscurile sunt în mod normal mai mari de 1:380.
În cazul dumneavoastră, riscul de a dezvolta preeclampsie tardivă este crescut. Acest lucru se poate datora cursului acestei sarcini și a celor anterioare. Riscul este crescut dacă o femeie a avut preeclampsie într-o sarcină anterioară. Pentru a face acest lucru, trebuie să vă cunoașteți istoricul obstetrico-ginecologic și somatic.
Pentru a obține informații de încredere, contactați un obstetrician-ginecolog la locul de reședință.
Buna ziua! Ajutor la demontarea testelor: 3 sarcina. 30 de ani
ecografie 1 trimestru 16.05.2017 (perioada estimată de luare 10 săptămâni 4 zile)
fetometrie: KTP 48 mm. dimensiunea embrionului = 11 săptămâni 5 zile
os nazal 2,2 mm.
screening genetic: din 17.05.2017 (calculat cu ultrasunete 11 saptamani 5 zile)
papp- A=0,53 MOM. HCG-3.12 MOM
Boala Sindromul Down
Risc de vârstă 1:810 ………..Risc estimat 1:184 -Risc ridicat
Sindromul Down al bolii numai în biochimie
Risc de vârstă 1:810 ………..Risc estimat 1:28 -Risc ridicat
Restul indicatorilor sunt scazuti.A fost vazuta de un genetician, i s-a recomandat amniocenteza.
Întrebare... pentru ce săptămână se face calculul? La 10 și 12 săptămâni, atunci testele vor fi normale, dacă la 11 săptămâni, atunci da, există riscuri de creștere a hCG...
MOM convertit într-o altă unitate (ng/ml) ... folosind mediane
Care dintre săptămâni să ținem cont? daca 1 zi din ultima menstruatie. 03.03.2017
Calculul vârstei gestaționale se efectuează în funcție de rezultatele primului screening ecografic. Acest lucru se datorează faptului că fătul în perioada de la 10 săptămâni 6 zile la 13 săptămâni 6 zile are aceeași dimensiune, care este calculată în funcție de tabele speciale. După 14 săptămâni de gestație, dezvoltarea fătului este diferită și depinde de caracteristicile genetice.
Calculul vârstei gestaționale prin ecografie se calculează pe totalitatea datelor despre toate dimensiunile fătului.
Vârsta gestațională conform ecografiei și data ultimei menstruații pot diferi, în funcție de ovulație. Ovulația poate fi precoce, apoi vârsta gestațională este mai lungă conform ecografiei. Cu ovulația târzie, vârsta gestațională va fi mai mică după ecografie. Dacă ovulația are loc la mijlocul ciclului menstrual, vârsta gestațională la ecografie și data ultimei menstruații se vor potrivi.
Pentru a răspunde corect la întrebarea dvs., sunt necesare următoarele informații:
- Dimensiunile fetale indicate in mm: BDP, circumferinta abdominala, lungimea coapsei.
- Dimensiunea, localizarea și starea placentei.
- Ritmul cardiac fetal.
- Concluzie privind riscul de a avea un copil cu sindrom Down pe baza rezultatelor screening-ului cu ultrasunete.
- Istoricul dumneavoastră: dacă dumneavoastră sau rudele dumneavoastră apropiate ați avut copii cu o anomalie cromozomială.
- Cum s-au încheiat sarcinile anterioare?
- Natura ciclului menstrual: regularitatea acestuia, după cât timp începe următoarea menstruație, câte zile durează menstruația.
În funcție de data ultimei menstruații, vârsta gestațională ar trebui să fie de 17-18 săptămâni. Conform screening-ului cu ultrasunete - 18-19 săptămâni. O diferență în 7 zile nu este o abatere. Calculul vârstei gestaționale se bazează pe screeningul cu ultrasunete.
- KTR-ul fătului la 11 săptămâni și 5 zile de sarcină este în intervalul 39-57 mm, valoarea medie este de 48 mm.
- TVP este în mod normal 0,8–2,2 mm.
- Osul nazal după 11 săptămâni este clar vizualizat, grosimea lui medie este de 1,4 mm. După 12 săptămâni de sarcină, grosimea sa ar trebui să fie mai mare de 3 mm.
Pe baza rezultatelor screening-ului biochimic, subunitatea liberă a beta-hCG și PAPPA-A ar trebui să fie în intervalul 0,5-2,0 MoM. Calculul în ng/ml este individual pentru fiecare laborator, în timp ce normele sunt indicate separat.
Riscurile normale ar trebui să fie mai mari de 1:380.
În cazul dumneavoastră, nivelul de hCG este crescut și riscurile unei anomalii cromozomiale.
Pentru a vă asigura că fătul nu are o patologie cromozomială, trebuie să faceți o examinare suplimentară sub forma unei amniocenteze, urmată de o consultare cu un genetician.
Spune-mi daca totul este in regula, medicul a spus ca sunt abateri la analize.Ce inseamna asta?Am 29 de ani, acum 9 luni am nascut primul meu copil.Nu sunt rude cu patologie..KTP - 56mm.HR-160 batai/min.TVP-1.4mm.Os nazal-2.1mm.PI-1.1.PAPP-00.861 MOM.
Bună ziua, am fost îndrumat la un genetician pentru teste de screening. Vă rog să-mi spuneți dacă merită să vă faceți griji. Am 28 de ani. ., CSC în canalul venos - 1.00., lungimea oaselor nazale - 1.5 mm., sac vitelin - 3,1 mm. l/0,255 mom., trisomie 21-ind:1:706, bază:1:58., trisomie 18-ind:1:1588, bază:1:4326., trisomie 13-ind:1:5017 , bază: 1:3055. Mulţumesc anticipat!
Pe baza screening-ului din primul trimestru de sarcină, aveți un risc ridicat de a avea un copil cu sindrom Down.
Pentru a vă asigura că fătul nu are o anomalie cromozomială, va trebui să consultați un genetician. Dacă este necesar, medicul vă va trimite pentru cercetări suplimentare sub formă de diagnostic invaziv. În funcție de cât de departe sunteți în sarcină, vi se poate oferi o biopsie corială, cordocenteză sau amniocenteză.
Să analizăm datele furnizate de cercetarea dvs.
La o vârstă gestațională de 11-12 săptămâni, normele pentru primul screening cu ultrasunete sunt:
- KTR - 38–56 mm, valoarea medie este pentru 11 săptămâni 4 zile - 47 mm;
- BRG - 13–21 mm;
- TVP - 0,8–2,4 mm;
- fluxul sanguin în canalul venos este pozitiv, nu are valori inverse;
- oasele nazale - vizibile clar, grosimea lor medie este de 1,5 mm;
- sacul vitelin - mai mult de 2 mm de la 6 la 12 săptămâni de vârstă gestațională.
Valorile ultrasonografiei specificate de dumneavoastră se încadrează în limitele normei sau ratei. Pentru a determina riscul de sindrom Down la un copil, trebuie să știți:
- toate dimensiunile fătului;
- starea placentei;
- încheierea unei ecografii, în care un program special calculează riscul unei anomalii cromozomiale.
Conform rezultatelor screening-ului biochimic, subunitatea liberă a beta-hCG și PAPPA-A ar trebui să fie în intervalul de la 0,5 la 2,0 MoM, iar riscurile de anomalii cromozomiale sunt mai mari de 1:380.
Odată cu creșterea beta-hCG, riscul de sindrom Down la făt crește. Acest indicator poate crește și ca urmare a altor motive, cum ar fi preeclampsia, diabetul zaharat sau alte boli concomitente.
Conform indicatorilor dumneavoastră, un copil cu perechi de cromozomi trisomie 21, sau sindromul Down, se poate naște la 1 din 58 de femei, ceea ce este un risc ridicat.
Doar medicul dumneavoastră vă va putea oferi informații mai detaliate.
Buna ziua! Acum sunt insarcinata, am aflat doar ca am anomalii ca urmare a sangelui la primul screening la 12 saptamani, papp -0.41 mM, hcg - 0.42 mM! Mai devreme, nu mi-a spus nimic despre asta, deși ar fi trebuit să mă trimită la un medic ginecolog, din câte am înțeles, dar, vai, trenul plecase deja! Risc calculat T-21 1:6657, T-18 1:2512, T-13 2:, iar conform programului astaria T-13 1;1422, ajutati-ma sa descifrez ca am luat-o razna pentru a doua zi.
Conform ecografiei și primul și al doilea, totul este în regulă fără patologie! Doctorul meu aflat în vacanță va înțelege de ce s-a întâmplat să nu mi-au spus despre hemogramele scăzute de la moașă să nu-mi spună dacă rezultatele mele sunt înfricoșătoare.
Valorile normale pentru screening-ul biochimic al primului trimestru de sarcină sunt subunitatea liberă a beta-hCG și PAPPA-A de la 0,5 la 2,0 MoM.
Abaterile de la valorile normale pot fi cauzate de o serie de factori, printre care există anomalii în dezvoltarea fătului și un curs nefavorabil al sarcinii.
O scădere simultană a nivelurilor de beta-hCG și PAPPA-A poate apărea cu un risc crescut de a dezvolta sindrom Edwards la făt. În plus, tarifele pot fi reduse cu un avort spontan.
Riscul estimat pentru o anomalie cromozomială la făt ar trebui să fie mai mare de 1:380 pentru toți indicatorii.
Riscurile dvs. calculate sunt în limitele normale.
Când detectează niveluri reduse de beta-hCG și PAPPA-A, medicul se concentrează pe datele de screening cu ultrasunete. Dacă studiul relevă abateri de la normă, este necesar să se consulte un genetician și, conform indicațiilor, să se efectueze un studiu suplimentar sub forma unei intervenții invazive.
Dacă nu există anomalii conform rezultatelor screening-ului cu ultrasunete, se recomandă efectuarea unui al doilea studiu de screening la 16-20 de săptămâni de sarcină.
Pentru a rezolva toate problemele care au apărut, trebuie să contactați clinica prenatală de la locul de reședință.
Buna ziua, va rog ajutati-ma sa descifrez, am 28 de ani, proiecția a fost la 11 săptămâni. Rezultate sanguine -PAPP-A-4.33, -corr.mom 1.96, free beta hCG-134,corr.mom 2.63.risc biochimic + NT la data probei 1:7076 sub limită, riscul de vârstă la data prelevarii 1:726, trisomia 13 /18+NT<1:10000 ниже пор. Отсечки.помогите расшифровать пожалуйста!
Ai fost supusă unui screening biochimic al primului trimestru de sarcină, care se efectuează de la 10 săptămâni 6 zile până la 13 săptămâni 6 zile. Totodată, este programată și prima examinare cu ultrasunete.
Evaluarea stării fătului se realizează pe baza unei combinații de studii: screening-uri biochimice și cu ultrasunete. Dacă există abateri, femeia este trimisă la consultație cu un genetician. Conform indicațiilor, se efectuează un studiu invaziv suplimentar sub formă de cordocenteză, biopsie corială sau amniocenteză, în funcție de vârsta gestațională.
În mod normal, rezultatele indicatorilor de screening biochimic ai subunității libere a beta-hCG și PAPPA-A sunt în intervalul 0,5-2,0 MoM.
Riscurile estimate pentru dezvoltarea unei anomalii cromozomiale la făt ar trebui să fie mai mari de 1:380 pentru toți indicatorii.
Valoarea corectată a MoM variază în mod normal de la 0,5 la 2,0 MoM. Acest indicator este calculat de un program special de calculator individual pentru fiecare gravidă. În același timp, se fac ajustări pentru vârstă, caracteristici anamnestice și o serie de alți factori.
Conform indicatorilor de screening biochimic furnizați de dumneavoastră, putem concluziona că copilul nu este expus riscului de a dezvolta o anomalie cromozomială dacă s-a făcut o greșeală în scris și în loc de 134 MoM ar trebui să existe 1,34 MoM din subunitatea beta-hCG liberă. Dacă acest indicator este ridicat, aceasta poate indica o patologie a fătului.
Pentru a obține informații corecte, vă recomand să contactați un medic obstetrician-ginecolog la locul de reședință. După ce a studiat împreună rezultatele analizelor biochimice și cu ultrasunete, medicul va alege alte tactici pentru gestionarea sarcinii.
Buna ziua, acum sunt in Bulgaria, am facut ecografie si screening biochimic pe o perioada de 12 saptamani si 3 zile, prima zi a ultimei menstruatii a fost 8 aprilie, inainte ca ciclul sa fie doborat, data conceptiei a fost 23 aprilie, am donat sânge pe 14 iulie 2017, aveam 33 de ani, greutatea 85 kg, conform ecografiei, medicul a spus că totul este în regulă, dar nu a dat nicio concluzie cu măsurători, doar o fotografie de copilul, conform rezultatelor analizei, sunt foarte ingrijorat, nu pot descifra, va rog ajutati
Riscul sindromului Down este de 1 din 12.000
Sindromul Edwards 1 din 29000
Sindromul Patau 1 la
Sindromul Turner 1 la
Risc biochimic scăzut cu 1 la 4300
Risc de vârstă 1:54
bCG gratuit 0,33 lunar
Pentru a da o concluzie despre starea fătului, este necesar să cunoaștem rezultatele screening-urilor cu ultrasunete și biochimice din primul trimestru în combinație. Aceste studii oferă o imagine completă.
Ecografia vă permite să faceți măsurători ale fătului pentru a identifica patologii ale sistemelor de organe ale copilului. În perioada de gestație de la 10 săptămâni 6 zile până la 13 săptămâni 6 zile, toți fetușii au parametri similari, după 14 săptămâni de gestație, copilul începe să se dezvolte individual, care este încorporat genetic. În plus, se măsoară grosimea spațiului gulerului și a oaselor nasului. Pe baza datelor obținute, se stabilește riscul de sindrom Down la făt. Starea placentei este importantă.
În mod normal, subunitatea liberă a beta-hCG și PAPPA-A variază între 0,5 și 2,0 MoM. Riscurile pentru anomalii cromozomiale ar trebui să fie mai mari de 1:380 pentru toți indicatorii.
În cazul dumneavoastră, 2 indicatori nu se încadrează în normă: subunitatea liberă a beta-hCG este redusă și riscul de sindrom Down este mare în funcție de vârstă.
Riscurile legate de sindromul Down sunt stabilite automat de un program special de calculator, luând în considerare o serie de factori.
O scădere a beta-hCG poate indica prezența unei anomalii cromozomiale la făt sub formă de sindrom Edwards, insuficiență placentară sau amenințare de avort spontan.
Oricare dintre motive necesită consultarea imediată a unui medic obstetrician-ginecolog. Dacă este necesar, vi se va prescrie terapia necesară. În plus, vi se arată un consult cu un genetician, deoarece aveți un risc ridicat de sindrom Down. Conform indicațiilor, geneticianul va prescrie un studiu suplimentar sub formă de amniocenteză.
Buna ziua! Va rog ajutati, nu am donat sange, pentru ca medicul a spus ca deja a fost tarziu, ultima menstruatie a fost pe 16.05, conform ecografiei au spus nu, au intrebat cand au fost ecografiile anterioare 18.04 si au facut toate datele care sunt la ecografie: perioada este de 13,5 săptămâni, ktr 75 mm, HP 22 mm, ritm cardiac 172 (în timpul ecografiei, ea a plâns, poate din cauza asta) tvp 1,7, os nazal +, flux sanguin în canalul venos pi 0,96, fără regurgitare tricuspidiană, fără markeri CA, anatomie toate +, membre +, uter și totul fără trăsături, colul uterin are lungimea de 43 mm, faringele este închis, dpm a uter dexpi- 2.56, a uter sinpi 1.95, acesta este toate datele pe care le am vreau sa trec un triplet genetic, dar doctorul a zis sa astept 2 screening si o sa intelegem totul pentru ca nu pot stabili un termen, pot sa trec un triplet bazandu-te pe termenul pentru aceasta ecografie si s-ar putea sa fie ca tot la fel, termenul de la 16.05 este corect, si nu de la 18.04 sau ascultati un medic si asteptati a doua screening? Îngrijorarea este că am băut reduxin 10 în primele săptămâni de sarcină, așa cum s-a dovedit mai târziu, mă tem cum l-ar afecta copilul, am băut o săptămână, medicul s-a abținut să comenteze acest lucru, mulțumesc anticipat pentru Răspunsul dvs!
Am 25 de ani, am 90 de ani, primul copil este sănătos.
Presupunând că ultima ta menstruație a fost 16 mai, în prezent ar trebui să fii însărcinată în 11-12 săptămâni. Dacă ultima menstruație este pe 18 aprilie, atunci vârsta gestațională este de 15-16 săptămâni.
Pentru a răspunde la întrebarea dvs. despre vârsta gestațională, trebuie să știți:
- Ați avut menstruații neregulate în trecut?
- Ai mai avut sângerare intermenstruală înainte?
- Aveți comorbidități precum hipertensiune arterială, diabet sau boli tiroidiene?
- Aveți boli ginecologice, inclusiv eroziunea cervicală și boli hormonale?
- Ai luat hormoni sexuali inainte de sarcina?
- În ce stadiu al sarcinii te-ai înregistrat pentru sarcină? Ce s-a întâmplat la examenul ginecologic?
- Cum a fost ultima ta menstruatie? Au existat modificări la ele?
- Ați luat Reduxin 10 conform instrucțiunilor și sub supravegherea unui medic?
- De ce nu v-ați protejat de sarcină în timp ce luați Reduksin?
- De cât timp iei medicamentul?
- Înălțimea ta?
Vârsta gestațională este stabilită în funcție de rezultatele primului screening ecografic. Acest lucru se datorează faptului că toți fetușii la vârsta gestațională de 10 săptămâni 6 zile - 13 săptămâni 6 zile au o dimensiune similară.
Studiile cu ultrasunete și biochimice sunt efectuate în termeni de gestație 10 săptămâni 6 zile - 13 săptămâni 6 zile. În acest caz, sângele este donat strict după o ecografie, care este asociată cu obținerea unui rezultat pentru o anumită perioadă de sarcină.
Dacă donați singur sânge pentru markeri cromozomiali, datele obținute pot fi interpretate greșit.
Dacă presupunem că menstruația normală a fost pe 18 aprilie, atunci se obțin următoarele date.
- KTR fetal la 13 săptămâni și 5 zile variază de la 59-85 mm.
- Frecvența cardiacă fetală normală la a 13-a săptămână de sarcină este de 147-171 de bătăi pe minut.
O creștere a indicatorului se poate datora stării tale emoționale sau poate indica lipsa de oxigen a fătului. Este necesar să se cunoască starea placentei. Dacă există modificări patologice în ea, este necesar să urmați o terapie adecvată. A doua opțiune este să faci o a doua ecografie.
- TVP la 13-14 săptămâni de gestație ar trebui să fie de 0,7-2,7 mm, valoarea medie este de 1,7 mm.
- Osul nazal trebuie să fie clar vizibil și să fie mai mare de 3 mm.
- Fluxul de sânge în ductul venos în mod normal nu are o valoare negativă și regurgitare.
- Colul uterin are 35-45 mm lungime, orificiile interne și externe sunt închise.
Reduxin 10 este un medicament cu acțiune centrală pentru tratamentul obezității. Are indicații stricte de utilizare. În timpul sarcinii, utilizarea sa este interzisă, deoarece nu există date despre siguranța sa pentru făt. Recepția trebuie să fie însoțită de contracepție strictă.
Buna ziua! Multumesc pentru raspuns, ciclul menstrual fara intarziere, mereu la timp, fara scurgeri in afara menstruatiei, s-a intamplat ca am trecut de hormoni si totul a fost normal, doctorul mi-a prescris reduxin pentru a provoca o tendinta pozitiva spre scadere in greutate, am luat 7 zile de la 10.05 la 16.05, 16.05 lunar a mers si a durat cam 12 ore aproape ca de obicei, dar mai sarac, apoi s-a terminat, am facut un test pe 16.05 si a iesit pozitiv, inainte de a lua reduxin am facut si un test, adica , pe 06.05 si 08.05 au fost negative, mi s-au luat hormonii pe 06.04 totul era in limitele normale, am vrut sa trec un trei, dar la centrul de receptie au spus ca eu insumi nici macar nu pot sa-l iau contra cost si m-au mai sfatuit o a doua ecografie (faptul ca datele ar putea fi fals pozitive sau fals negative) medicul nu a spus nimic de contraceptie (endocrinolog) am avertizat ca a fost o incercare de a ramane insarcinata abia din martie si analizele au fost negative, am asteptat in mod special pentru menstruatie pe 18.04 sa inteleg daca ar fi intarziere sau nu, am facut mai multe analize, nu pot sa inteleg deloc cum s-a intamplat, dupa martie au fost protejati, cel mai probabil daca a fost conceptie, apoi de la 18.04 decat de la 16.05 cred ca da, o sa merg la ecografie pe 15 august pentru a confirma sau infirma termenul, ca toti parametrii sa spuna exact nasul, bratele, picioarele, totul in general, apoi cu aceasta ecografie voi merge la genetica, pentru că ginecologul meu de raion nu poate explica și spune nimic! Mulțumesc!
Bună ziua Vă rugăm să ajutați la descifrarea analizelor pentru 1 screening. Am 31 de ani, sarcina a 3-a, termen ecografic (KTR) 12 saptamani + 5 zile, termen obstetrica 12 saptamani. HR 155 s/m, CTE 64,0 mm, TVP 1,8 mm, se determină osul nazal. Unitate beta gratuită HVCh 179,0 UI / l / 4,171 MoM, PAPP-A 5,270 UI / l / 1,722 MoM. Risc inițial pentru trisomia 21 1:556 risc individual (nivel inițial + ecografie + HD) 1:5616. Risc inițial pentru trisomia 18 - 1:1359, ind. Risc 1:27185. Risc de bază pentru trisomia 13 1:4264, risc indice 1:85276.
În datele de screening din primul trimestru, aveți valori normale și anormale. Să luăm în considerare totul în detaliu.
Examinarea cu ultrasunete include nu numai determinarea CTE, TVP, frecvența cardiacă fetală și vizualizarea oaselor nasului, dar oferă și o idee generală despre dezvoltarea fătului, indicând toate dimensiunile acestuia și starea acestuia. placenta. În plus, în urma studiului, se face o concluzie despre posibilitatea dezvoltării sindromului Down la făt. Acest indicator este calculat automat de program.
Să analizăm indicatorii ultrasonici prezentați de dvs.
- Perioada de gestație pentru menstruație și ecografie coincide și este de 12-13 săptămâni.
- Frecvența cardiacă fetală la 12-13 săptămâni de vârstă gestațională variază de la 150 la 174 de bătăi pe minut.
- KTR-ul fătului este de 50–72 mm la 12 săptămâni și 5 zile.
- TVP este în mod normal în intervalul 0,7–2,5 mm.
- Oasele nasului sunt clar vizibile și au mai mult de 3 mm grosime.
Acești indicatori sunt în limitele normale.
Să analizăm rezultatele screening-ului biochimic.
În mod normal, subunitatea liberă a beta-hCG și PAPPA-A se află în intervalul 0,5-2,0 MoM.
Riscurile pentru toate anomaliile cromozomiale ar trebui să fie mai mari de 1:380. Toți indicatorii sub acest nivel se încadrează în grupul cu risc ridicat.
În cazul dumneavoastră, riscurile unei anomalii cromozomiale la făt nu se încadrează în grupul cu risc ridicat. Cu toate acestea, beta-hCG și PAPPA-A sunt supraestimate.
O creștere izolată a PAPPA-A nu este diagnostică.
O concentrație crescută de beta-hCG poate apărea:
Pentru a vă asigura că copilul nu are o patologie, trebuie să contactați imediat un ginecolog. După compararea tuturor datelor, medicul va decide asupra tacticilor ulterioare de gestionare a sarcinii. Poate fi necesar să consultați un genetician.
Bună ziua, vă rog să-mi spuneți, chiar am nevoie de ajutor la descifrarea primei ecranizări.
Am 27 de ani, a 2-a sarcina este planificata, primul copil este sanatos. Ultima zi de menstruație 08.05.
Rezultate ecografie (termen ecografie 11 săptămâni 3 zile): KTR 46, BDP 18, ritm cardiac 174, TVP 6.2. Rezultat biochimie: PAPP-A 0,907, hCG 0,717, risc tr.18 1:293, tr.21 1:1581, tr. 13 1:1153
Rezultatul celei de-a doua ecografii pe alt aparat după 6 zile: CTE 59 (corespunzător la 12 săptămâni 3d), BDP 19 (corespunzător la 13 săptămâni), ritm cardiac 165, TVP 4,6, os nazal 1,7, Pi 0,90, ventricul VI 2,8, trăsături fetale - nu poate fi exclusă polidanția preaxială a ambelor mâini, cordon ombilical 3 vase. Concluzie: extinderea TVP și a ventriculului VI ca markeri ai CA.
Este posibil, conform acestor date, să vorbesc despre orice boli incurabile și care este riscul meu ca copilul să se nască bolnav?!
Geneticistul spune că sarcina nu poate fi întreruptă pentru astfel de indicații și recomandă efectuarea unei biopsii coriale și a unei ecografii de control timp de o săptămână.
Să descifrăm primul studiu de screening. Normele pentru saptamana 11-12 de sarcina sunt:
În cazul dumneavoastră, TVP este un marker al unei anomalii cromozomiale la făt.
Pe baza rezultatelor screening-ului biochimic, subunitatea liberă a beta-hCG și PAPPA-A ar trebui să fie în intervalul 0,5-2,0 MoM, iar valorile de risc ar trebui să fie mai mari de 1:380.
Conform rezultatelor studiului, aveți un risc crescut de a avea un copil cu perechi de cromozomi trisomie 18 sau sindrom Edwards.
Să analizăm al doilea studiu de screening. Creșterea copilului se notează în funcție de vârsta gestațională. Normele pentru saptamana 12-13 de sarcina sunt:
- KTP - 51–59 mm;
- BPR - 18–24 mm;
- Frecvența cardiacă - 150-174 bătăi pe minut;
- TVP - 1,6–2,5 mm;
- os nazal - clar vizualizat, valoarea medie este de 1,8 mm;
- ventriculul VI - 10–15 mm.
Indicatorii patologici sunt expansiunea ventriculului VI și excesul de TVP.
O altă patologie la ecografie este polidactilia preaxială a ambelor mâini la făt. Starea patologică se manifestă prin dublarea degetelor. Acest defect poate fi izolat sau poate apărea ca parte a unei patologii cromozomiale la făt.
Sarcina 12 n 6 d conform KTR
Frecvența cardiacă fetală 167 str./min.
Canal venos PI 0,890
Corion/placenta jos posterior
Cordon ombilical 3 vase
Markeri ai patologiei cromozomiale fetale:
Osul nasului: determinat; dopplerometria valvei tricuspide: uzuală
HCG 61,4 UI/L este echivalent cu 1,805 MoM
PAPP-A 1,569 UI/L este echivalent cu 0,528 MoM
Artera uterină PI 1,49 echivalent cu 0,930 MoM
Trisomia 21 - risc de bază 1:452/ind. risc 1:498
Trisomia 18 - risc de bază 1:1110/ ind. risc< 1:20000
Trisomia 13 - risc de bază 1:3480/ind. risc< 1:20000
Preeclampsie până la 34 de săptămâni sarcina 1:4142
Întârzierea dezvoltării fetale până la 37 de săptămâni de sarcină 1:482
Naștere spontană până la 34 de săptămâni de sarcină 1:197
Medicul ginecolog, după cum am înțeles, a atras atenția asupra valorii riscului de trisomie 21, în special, indicele prea „aproximat” ind. risc la baza. Ea a vorbit și despre metoda de cercetare prin prelevarea de sânge dintr-o venă pentru analiza ADN (procedura nu este ieftină). Vă rog să-mi spuneți dacă are sens în acest studiu, despre care a spus medicul, cu astfel de indicații. Vă mulțumesc foarte mult anticipat!
Ați trecut primul examen de screening fetal sub formă de ultrasunete și analize biochimice de sânge.
As dori sa clarific cateva intrebari:
- Ați avut sarcini înainte și cum s-au terminat?
- Există copii cu sindrom Down sau alte patologii cromozomiale printre rude?
- Concluzie asupra ecografiei asupra riscului de a avea un copil cu sindrom Down.
- Patologia asociată.
- Boli ginecologice.
Să aruncăm o privire la informațiile pe care le-ați furnizat.
Normele pentru 12-13 săptămâni de sarcină sunt:
- KTP -mm;
- TVP - 1,6–2,5 mm;
- BPR -mm;
- canal venos - nu are sens negativ și invers;
- cordonul ombilical - 3 vase;
- osul nasului - clar definit.
Acești indicatori sunt în limitele normale.
Locația placentei poate fi orice, cu toate acestea, trebuie să fie situată sus deasupra nivelului colului uterin. În această etapă a sarcinii, este permisă o locație joasă a placentei. De regulă, odată cu cursul sarcinii, se ridică. Pentru a evita amenințarea avortului spontan și a sângerării, vă recomand să vă abțineți de la activitatea sexuală până la următoarea ecografie.
Screeningul biochimic vă permite să efectuați un test de sânge pentru markerii unei anomalii cromozomiale la făt: trisomia 13, 18 și 21 perechi de cromozomi.
În mod normal, valorile subunității libere de beta-hCG și PAPPA-A ar trebui să fie de la 0,5 la 2,0 MoM.
Riscurile pentru anomalii cromozomiale ar trebui să fie mai mari de 1:380 pentru toți indicatorii.
Conform rezultatelor studiului, te încadrezi în grupul cu risc ridicat pentru nașterea prematură înainte de a 34-a săptămână de sarcină, ceea ce necesită o atenție sporită din partea medicului.
Indicatorii pentru trisomia 21 perechi de cromozomi, sau sindromul Down, pentru riscul de bază și individual sunt apropiați, dar nu se încadrează în grupul cu risc ridicat.
Poate că medicul dumneavoastră a avut în vedere o metodă diferită de cercetare, deoarece ați fost supusă unui diagnostic prenatal neinvaziv pentru patologii cromozomiale congenitale. Cel mai probabil, medicul ginecolog a sugerat să faceți un screening biochimic în al doilea trimestru de sarcină pentru a exclude patologia la făt.
Ar trebui să clarificați detaliile cu medicul ginecolog curant, care, dacă este indicat, vă va prescrie metode de cercetare suplimentare.
Am gasit numele procedurii:
Diagnosticul prenatal neinvaziv pentru patologiile cromozomiale congenitale
Ajută la înțelegerea ritmului cardiac al fătului 153 bătăi/min. KTR 73,0 mm. TVP 1,90 mm.Subunitate beta liberă de hCG - 101,20 UI / l / 2,715 MoM PAPP - 3,208 UI / l / 0,513 MoM. Risc de bază trisomie 21 1: 699. Risc individual 1: 361 Trisomie 18. risc de bază 1:1780 risc individual 1:35604. Risc inițial pentru trisomia 13 1:5564 risc individual 1:111279
Aș dori să comunic cu dumneavoastră prin e-mail dacă nu este greu de scris vă rog
Pe 11 iulie 2017 s-a prelevat sânge pentru 1 screening și s-a efectuat o examinare ecografică a fătului. Uzist a stabilit un termen de săptămâni. CTE - 52mm, frecvența cardiacă-160, TVP - 0.7mm, osul nasului este determinat ( chiar și eu îl văd din fotografie). Pe 18 august (mai mult de o lună mai târziu!) au venit în sfârșit rezultatele sângelui - hCG - 76,9 UI / l, PAPPA - 0,373 UI / l. Ei scriu riscurile Trisomiei 21 - 1: 222 (zona de atenție), Trisomia 1: 706 (zona de atenție), trisomia 13 1: 1722. Trimiteți la un genetician. Copilul este primul, nu există boli ereditare, nici abateri în familie. Sunt o persoană sănătoasă din toate punctele de vedere. DAR: Știu exact ziua în care eu și soțul meu am încercat. Pentru că, din cauza circumstanțelor familiale (boala mamei soțului), nu putea fi într-o altă zi. Și, în principiu, copilul este conștient. Este 1 mai 2017. În consecință, perioada nu poate fi mai mare de 10 săptămâni, poate fi de 9 săptămâni și 5-6 zile, de exemplu, (concepția nu apare întotdeauna în ziua PA). Printre altele, dacă termenul este stabilit în funcție de dimensiunea coccigiană-parietală, adică avem o particularitate în familie - propriul meu tată s-a născut cu o greutate de 5,2 kg (și toți au 3 copii cu această greutate) , mama mea are 4,2 kg. Am 3,3 kg - greutate normală. Dar totuși în familie toată lumea s-a născut mare. Sunt foarte îngrijorat de posibilele abateri. Dar, din câte am înțeles, cu o perioadă reală mai scurtă, și nivelurile hormonale ar trebui să fie mai mici. Da, TVP-ul nostru este mic.
Pentru a răspunde corect la întrebarea dvs., sunt necesare următoarele informații:
- Prima zi a ultimei menstruații.
- Ai un ciclu menstrual regulat? Durata sa.
- Ai facut teste de ovulatie? Dacă da, care?
- O imagine completă a screening-ului cu ultrasunete cu o concluzie asupra riscului de a dezvolta un copil cu sindrom Down.
- Rezultatele subunității gratuite beta-hCG și PAPPA-A în unitățile de studiu MoM. Alți indicatori sunt individuali pentru fiecare laborator și pot varia semnificativ.
Deoarece nu se știe când ați avut prima zi a ultimei menstruații, se poate presupune că ați ovulat devreme. Aceasta explică, de asemenea, diferența de 7 zile dintre vârsta gestațională estimată și datele de screening cu ultrasunete.
Se face un studiu cu ultrasunete pentru vârsta gestațională. Până la 12 săptămâni de vârstă gestațională, creșterea fetală este aceeași. Creșterea individuală începe după a 12-a săptămână.
Pentru săptămâna 11-12 de sarcină, normele pentru ecografie sunt următoarele:
- KTP - 34–59 mm;
- Frecvența cardiacă fetală - 150-174 bătăi pe minut;
- TVP - 0,8–2,2 mm, dar nu mai mult de 3 mm;
- oasele nasului la 11 săptămâni de gestație sunt vizualizate clar, dar nu măsurate.
Conform riscurilor după un studiu biochimic, toți indicatorii ar trebui să fie mai mari de 1:380. Datele de mai jos - se încadrează în grupul cu risc ridicat.
În cazul dumneavoastră, trebuie să consultați un genetician. Dacă este indicat, vi se va cere să faceți un examen fetal invaziv pentru a determina anomaliile cromozomiale.
Vă rog să mă ajutați să descifrez rezultatele! Eu am 27 de ani. pe perioada lunara 12 saptamani si 4 zile la momentul livrarii pretului 1, iar prin ecografie in aceeasi zi 13 saptamani. si 2 zile. KTP 67 pliul gâtului 2,6 mm os nazal 2,1 mm. rezultat РАРР-А 6, 13 viteze MoM 1, 79, fb-hCG 42, 7 viteze MoM1.33. Risc biochimic 1:5252, test dublu 1:8589 Risc de vârstă 1:872. Trisomie 13/18 + NT 1:10000
Nu există date suficiente pentru a descifra pe deplin starea fătului. Trebuie să știu:
- o imagine completă a screening-ului cu ultrasunete care indică toate dimensiunile fătului: BDP, circumferința abdominală, lungimea coapsei;
- concluzie bazată pe rezultatele screening-ului cu ultrasunete care indică riscurile pentru dezvoltarea sindromului Down la făt;
- ritmul cardiac fetal;
- starea organelor interne;
- numărul de vase din cordonul ombilical;
- dimensiunea, starea și localizarea placentei;
- datele dvs. istorice.
Un avans normal în ceea ce privește sarcina conform screening-ului cu ultrasunete și menstruație este considerat a fi în decurs de 7 zile. Vârsta gestațională depinde de momentul ovulației, care poate fi nu numai la mijlocul ciclului, ci și devreme sau târziu.
Următorii indicatori sunt considerați valori normale pentru primul screening cu ultrasunete la 13-14 săptămâni de gestație:
- KTR - 54–78 mm;
- TVP, sau pliul gâtului, este în intervalul 1,7–2,7 mm;
- osul nazal este clar vizibil la ecografie, iar grosimea lui variază de la 2 la 4,2 mm.
Conform rezultatelor screening-ului biochimic, subunitatea liberă a beta-hCG și PAPPA-A ar trebui să fie în intervalul de la 0,5 la 2,0 MoM, alte unități de măsură sunt individuale pentru fiecare laborator. Riscurile pentru toți indicatorii anomaliilor cromozomiale sunt în mod normal mai mari de 1:380.
Pentru a obține informații exacte despre starea fătului, trebuie să contactați un obstetrician-ginecolog la locul de reședință. Pe baza totalității datelor: anamneză, ecografie și screening biochimic, medicul vă va răspunde la toate întrebările.
Bună ziua. Ajutor cu rezultatele screening-ului. Ultrasunete și analize de sânge 12 săptămâni 5 zile Date ultrasunete: KTR 69mm BDP 21mm Bătăi ale inimii fetale: determinate, ritm cardiac 166 bătăi/min. PI: 0,91 Grosimea spațiului gulerului: 1,6 mm Os nazal vizualizat: 2,1 mm Anatomie fetală: Oasele craniului: nu Peretele abdominal anterior: nu Plexus vascular: nu Ventricul IV: Secțiunea cu patru camere a inimii: nu Vezica urinară: nu Membrele superioare și inferioare : nu Sacul vitelin: nevizualizat Amnion: caracteristici: nu Localizare preferenţială a corionului vilos: peretele posterior al uterului, grosime 13 mm Structura orionului: b/o Starea pereţilor uterului: b/o Ovarele: în corpul galben drept 23 mm Concluzie: semne ecografice de evoluție a sarcinii, 13 săptămâni Date analize de sânge: test PRISCA I trimetc Asociat cu proteina A de sarcină (PAPP-A): 0,95 mIU/ml Subunitate b liberă 26,40 ng/ml
Pentru o vârstă gestațională de 12-13 săptămâni, normele sunt considerate a fi:
- KTR - 50–72 mm;
- BDP - 18–24 mm, valoarea medie este de 21 mm;
- Frecvența cardiacă fetală - 150-174 bătăi pe minut;
- PI - indicatorul trebuie să aibă o valoare pozitivă fără regurgitare;
- TVP - 0,7–2,5 mm, media este de 1,6 mm;
- os nazal - clar vizualizat, grosimea lui variază de la 2 la 4,2 mm;
- anatomie fetală - fără caracteristici;
- grosimea corionului - 10,9–19,8 mm;
- structura corionului este fără trăsături, situată sus deasupra faringelui intern;
- amnios - fără caracteristici;
- corpul galben - 10–30 mm.
Informațiile pe care le-ați furnizat sunt în limitele normale.
În concluzie, este necesar să se cunoască riscul pentru sindromul Down la făt în funcție de rezultatele screening-ului cu ultrasunete, care se calculează automat printr-un program special de calculator pe baza tuturor datelor obținute și a istoricului femeii.
Există foarte puține date pentru a descifra rezultatele screening-ului biochimic. Trebuie să știu:
- indicatori ai subunității libere a beta-hCG și PAPPA-A în unitatea MoM, care este universal pentru toate laboratoarele și variază în mod normal de la 0,5 la 2,0;
- la specificarea altor unități de măsură, cum ar fi mIU / ml sau ng / ml, este necesar să se dea valori ale indicatorilor normali, care sunt diferite pentru fiecare laborator și sunt indicate la emiterea rezultatelor;
- riscuri pentru prezența anomaliilor cromozomiale la făt: trisomia 13, 18 și 21 perechi de cromozomi, care sunt în mod normal mai mari de 1:380.
Bună ziua prima sarcina,
26 de ani. Sarcina 12 saptamani. 6 zile Screening cu ultrasunete: CTE 83mm, BPR 25mm, ritm cardiac 155 batai/min, TP 2.1mm, oase nazale 2.5mm. Rezultate biochimie: hCG 44,78 UI/l/1,430 MoM, PAPP-P 4,456 UI/l - 0,646 MoM. Care este probabilitatea de apariție a sindromului Down
Buna ziua, am 31 de ani, au facut un screening genetic in primul trimestru, iata rezultatele, ajuta-ma sa imi dau seama:
Sarcina a 2-a, 62,5 kg, la momentul screening-ului 30 ani si 11 luni, asociata cu tiroidita cronica autoimuna.
Ultima perioadă 17.05. Ovulația 05.06. (Ovulație târzie, puțin mai puțin decât scriu ei)
Ultrasunete: KTR 43,5. Oasele nasului 2,3 mm. Ritmul cardiac 172 bpm. Grosimea spațiului gulerului este de 1,5 mm.
Sarcina 11,1 săptămâni
beta hCG gratuit 200. 4,01 MoM;
PAPP-A 1.19. 0,69 MAMĂ
Biochimic + NT 1:86
Test dublu >1:50
Risc de vârstă 1:565
Trisomia 18+NT<1:10000
Acum perioada este de 16 saptamani, au facut o ecografie, totul este normal, fara abateri. Am trecut testul AFP și screeningul pentru trimestrul 2, așteptăm rezultatul.
Multumesc pentru raspuns.
Există câteva întrebări importante pentru tine:
- Cum a fost verificată ovulația? Ce teste au fost folosite?
- Cum s-a încheiat prima sarcină?
- Luați Levothyroxine, Euthyrox sau alte comprimate pentru tiroidita cronică autoimună?
- Te duci la un endocrinolog?
- Ce indicatori TTG?
- Ai hipotiroidism?
- Dimensiuni fructe: BPR, OZH, DB.
- Concluzie privind riscul sindromului Down pe baza rezultatelor screening-ului cu ultrasunete.
- Ai fost trimis la un genetician?
- Dumneavoastră sau vreuna dintre rudele dumneavoastră apropiate ați avut copii cu o patologie cromozomială?
Pentru o vârstă gestațională de 11-12 săptămâni, norma sunt indicatorii în:
- KTP - 42–50 mm;
- oasele nazale - clar vizualizate;
- TVP - 0,8–2,2 mm.
Parametrii biochimici ai primei subunități libere de screening de beta-hCG și PAPPA-A variază în mod normal între 0,5 și 2,0 MoM.
Nivelul tău de beta-hCG este de 2 ori mai mare decât în mod normal. Acest lucru se poate datora:
Riscurile pentru anomalii cromozomiale sunt în mod normal mai mari de 1:380 pentru toți indicatorii.
Potrivit unui studiu biochimic, te afli într-un grup cu risc ridicat pentru a da naștere unui copil cu o patologie cromozomială.
Recomand să așteptați rezultatele celui de-al doilea screening, să contactați medicul obstetrician-ginecolog curant și, dacă este indicat, un genetician. Problema oportunității de a vizita un genetician este decisă individual pentru fiecare femeie.
Bună ziua Vă cer sfatul. 2 sarcina, 13 saptamani. si 3 zile. 40 de ani. Greutate 70,4. După ecografie și sânge: KTR 72 mm, BPR 22 mm, LZ 29 mm, OG 82 mm, OB 71 mm, lungimea femurului 11 mm. Ritmul cardiac 158. TVP 2,1 mm. Se vizualizează oasele nasului, 2,6 mm. Grosimea corionului este de 19 mm, de-a lungul peretelui posterior al uterului. De-a lungul peretelui posterior al uterului este situat un nod miomatos interstitio-subserous cu un diametru de 47 mm. Hipertonicitatea miometrului de-a lungul peretelui anterior al uterului. Subunitate beta liberă de hCG 23,30 UI / l / 0,658 MoM. PAPP-A 2,170 UI/l/0,616 MoM. Risc de bază: trisomie 21 - 1:69. Trisomia 18 - 1: 174. Trisomia 13 - 1: 545. Individ. riscul de trisomie 21 este 1:827. Trisomia 18 - 1: 3486. Trisomia 13 - 1: 2476. Înțeleg că există întotdeauna un risc, nimeni nu este în siguranță. Dar nu as vrea sa fac amniocenteza si analize similare. Vă mulțumesc anticipat.
Salut, am nevoie de sfatul tau
Lunar timp de 12 săptămâni, ecografie timp de 14 săptămâni.
Subunitatea beta a hCG: 13,68 UI / l / 0,455 MoM
PAPP-A: 1,574 UI/l/0,426 MoM
Trimozomia 21: bază: 1:504
Trimozomia 18: bază: 1:1328
Trimozomia 13: bază: 1:4139
Risc de tulburări hipertensive
Risc de a dezvolta preeclampsie înainte de 34 de săptămâni 1:2017
Întârzierea creșterii fetale până la 37 de săptămâni 1:282
Dopplerometria arterelor uterine:
Tensiunea arterială medie 83,4 mmHg. echivalent cu 0,960 MoM
Vârsta mamei 32 de ani
Au mai rămas câteva întrebări pentru tine:
- Ai menstruații regulate.
- Dacă ciclul menstrual este neregulat, datele minime și maxime pentru debutul menstruației.
- Conform rezultatelor ecografiei, vârsta gestațională este exact de 14 săptămâni sau, de exemplu, de 13 săptămâni și 6 zile.
- Ai avut sarcini si cum au decurs? Au existat complicații în timpul sarcinii și al nașterii.
Dacă vârsta gestațională este de 14 săptămâni sau mai mult, screening-ul cu ultrasunete nu este informativ pentru identificarea riscului de sindrom Down la făt.
Conform rezultatelor primului screening cu ultrasunete la 14 săptămâni de gestație, indicatorii ar trebui să fie în:
- Frecvența cardiacă - 146-168 bătăi pe minut;
- KTP - 63–89 mm;
- TVP - 0,7–2,7 mm;
- lungimea coapsei - 9,0–15,8 mm;
- fluxul sanguin în canalul venos – are o valoare pozitivă în absența inversării.
Conform rezultatelor screening-ului biochimic, indicatorii ar trebui să se încadreze în următoarele limite:
- Subunitate liberă de beta-hCG - 0,5–2,0 MoM;
- PAPPA-A - 0,5–2,0 MoM;
- riscurile pentru dezvoltarea anomaliilor la făt sunt peste 1:380.
Aveți un risc crescut de întârziere a creșterii fetale înainte de 37 de săptămâni de gestație. Aceasta înseamnă că, cu aceiași indicatori, acest risc pentru făt este unul din 282 de femei.
Buna ziua! Vă rugăm consultaţi.
Conform rezultatelor primului screening la 12 săptămâni și 4 zile
hcg a fost de 0,45 mamă
subunitatea b fără hcg 18
Trisomia 21: de bază
Trisomia 18: de bază
Trisomia 13: de bază
Nu am fost mulțumit de indicatorul hCG și câteva zile mai târziu l-am trecut din nou..
13 săptămâni și 1 zi
Subunitatea b gratuită 15
Hcg 59026,47 mIU/ml
Proteină plasmatică PAPP-A 6,56 UI/ml
Vă rog să-mi spuneți, este normal ca hcg să scadă? Sau spune ceva?
Voi fi foarte recunoscător pentru răspuns..
- Ați fost la consultația medicului curant cu rezultatele cercetării?
- Care au fost rezultatele screening-ului cu ultrasunete și biochimic?
- Valoarea de risc pentru trisomia 18 perechi de cromozomi conform rezultatelor unui test de sânge biochimic.
- starea placentei.
- Starea ta generală: durere în abdomenul inferior, prezența sau absența sângerării din tractul genital, toxicoză.
Conform screening-ului cu ultrasunete la 12-13 săptămâni de gestație, indicatorii normali sunt:
Nu furnizați valori pentru primul screening biochimic, cu excepția beta-hCG. Fără date, este imposibil să tragem o concluzie.
Indicatorii ar trebui să fie după cum urmează:
Scăderea beta-hCG poate fi observată cu:
Vă recomand să contactați imediat un medic ginecolog la locul de reședință pentru a obține informații de încredere pe baza rezultatelor studiilor. Dacă există indicații, vi se va recomanda să consultați un genetician cu metode de cercetare suplimentare.
Bună ziua. Vă rog ajutați, sunt foarte îngrijorat. Am 33 de ani. Sarcina 2. Greutate 46 kg.1 - sarcina incheiata la nastere (bebe sanatos). O ecografie a fost facuta de un medic genetician la 12 saptamani 4 zile, conform rezultatelor, toti indicatorii sunt normali, nu au fost gasite anomalii la fat.DAR: exista placenta previa marginala. La 12 săptămâni, 6 zile, am făcut un screening biochimic: conform rezultatelor PAPP-A (mohm) - 1,78, și hCG liber (mohm) -2,21. Cum să-l înțelegi? (foarte îngrijorat)
- Cum decurge o sarcină reală?
- Există vreo toxicitate?
- Există durere în abdomenul inferior sau pete din tractul genital.
- De ce prima ecografie a fost făcută de un genetician. Au existat indicii pentru asta?
- Cum a fost sarcina și nașterea anterioare.
- Aveți boli concomitente sub formă de diabet sau alte patologii.
Conform rezultatelor screening-ului biochimic, următoarele date ar trebui să fie normale:
- indicatori ai subunității libere a beta-hCG și PAPPA-A - 0,5–2,0 MoM;
- riscuri pentru toți indicatorii - mai mari de 1:380.
În cazul dumneavoastră, există o ușoară creștere a beta-hCG. Acest indicator poate crește cu:
Placenta previa marginală este localizarea placentei în regiunea orificiului intern, dar nu depășește ea.
Placenta previa marginală diagnosticată în primele 16 săptămâni de sarcină necesită o atenție sporită din partea ginecologului. Dacă nu există plângeri, scurgeri sângeroase din tractul genital și starea generală a pacientului este satisfăcătoare, managementul se efectuează în ambulatoriu.
Dacă apar plângeri, se efectuează spitalizarea.
- vizitarea băilor, saunelor;
- efectuarea oricărei activități fizice;
- acte sexuale.
De regulă, odată cu creșterea uterului, placenta se ridică în sus, ceea ce este determinat la a doua ecografie. Dacă placenta nu se ridică, pacientul este gestionat conform protocoalelor de tratament.
Noapte bună. Ajutați-mă să descifrez rezultatele, vă rog! Vârsta gestațională la screening 12 săptămâni 2 zile (32 ani):
T 21 B 1:473 & 1:179
T 18 B 1:1129 I 1:17730
T 13 B 1:3550 I 1:14695
beta gratuit hcg 90.90
Arterele uterine PI 1.740
Lungimea canalului cervical 33
La 12-13 săptămâni de gestație, indicatorii de examinare cu ultrasunete sunt:
- Frecvența cardiacă - 150-174 bătăi pe minut;
- KTP - 51–59 mm;
- TVP - 0,7–2,5 mm;
- BPR - 18–24 mm;
- OG - 58–84 mm, valoare medie - 71 mm;
- Lichidul de răcire - 50–72 mm.
Informațiile pe care le-ați furnizat sunt în limitele normale.
Introduceți datele de screening biochimic în date, a căror interpretare este indicată individual pentru fiecare laborator. Unitatea de măsură internațională pentru subunitatea liberă a beta-hCG și PAPPA-A este MoM, care este aceeași pentru toate laboratoarele. Norma este considerată a fi de la 0,5 la 2,0 MoM.
Riscurile conform rezultatelor studiului pentru toți indicatorii ar trebui să fie mai mari de 1:380. Valorile mai mici de 1:380 sunt considerate cu risc ridicat.
În cazul dumneavoastră, vă aflați într-un grup cu risc ridicat pentru a avea un copil cu perechi de cromozomi trisomie 21 sau sindrom Down după calcul individual. Se poate presupune că dumneavoastră sau rudele dumneavoastră apropiate ați avut copii cu sindromul Down.
Pentru a determina dacă copilul dumneavoastră este bolnav, trebuie să consultați un genetician. Dacă este indicat, vi se va cere să faceți o amniocenteză sau alte teste invazive. Pe baza rezultatelor studiului ADN-ului fetal se va determina prezența sau absența anomaliilor genetice.
Bună ziua. As dori sa primesc un mic sfat. Am 33 de ani. Săptămâni de sarcină. Rezultatele screening-ului PAPP-A-0,473 mM, BCG-1,494 mM. Risc de trisomie 21 1:189. Examenul cu ultrasunete nu a evidențiat semne de MC și markeri de anomalie cromozomială.
Ecografia la 12,6 săptămâni TVP 2,2 mm, os nazal 2,0 mm, ritm cardiac 158 bătăi pe minut. Geneticianul a spus că există un risc, iar o ecografie trebuie făcută înainte de 20 de săptămâni. Sincer să fiu, nu prea am înțeles, nu există niciun risc la ecografie, dar la un test de sânge există. Totul s-a făcut într-o singură zi. Au fost complet confuzi și au ajuns din urmă cu groază. Sunt îngrijorat că puncția va duce la un avort spontan.
Nu există date suficiente pentru a răspunde în mod fiabil la întrebarea dvs. Trebuie să specificați:
- Care este numărul sarcinii?
- Ce a pus capăt sarcinilor anterioare, dacă există.
- În cazul nașterii, cum a decurs sarcina, dacă au existat anomalii la făt conform rezultatelor studiului, există vreo patologie la copil.
- Dacă au existat avorturi, au existat printre ei avorturi din motive medicale?
- Există copii cu sindrom Down printre rude?
- O imagine completă a ultrasunetelor care indică toate datele: dimensiunea fătului, starea placentei, concluzia privind riscul sindromului Down.
Pe baza datelor pe care le-ați furnizat, se pot trage următoarele concluzii.
Norma pentru primul screening cu ultrasunete la vârsta de 12-13 săptămâni de gestație este următoarele date:
Norma de screening biochimic sunt:
- subunitate liberă de beta-hCG și PAPPA-A - 0,5–2,0 MoM;
- riscuri pentru toți indicatorii - peste 1:380.
În cazul dumneavoastră, pe baza tuturor datelor, este expus un risc ridicat de sindrom Down la făt. Aceasta înseamnă că un copil cu o patologie cromozomială se poate naște dintr-o femeie din 189 cu aceleași date ca și tine.
Dacă medicul genetician consideră că aveți o indicație pentru o amniocenteză, ar trebui să ascultați și să treceți la procedura.
Amniocenteza se face sub ghidaj ecografic. Complicațiile apar în cazuri foarte rare.
Ajuta-ma te rog. Am facut teste la 11 saptamani si 6 zile. Rezultate ultrasunete:
KTR-52, BPR-17, ChSS-164, TVP - 1,6 (MoM 1,15), gura de scurgere - 1,6
BetahCG-71,5 ng/ml (cor. MoM=1,54)
PAPP-A - 1,29 mIU/ml (cor. MoM=0,48)
Am 29 de ani, prima sarcina, fat 1
Risc biochimic+NT 1:760
Test dublu 1:265
Risc de vârstă 1:681
Trisomia 13/18+ NT<1:10000
Ați avut un test de screening dublu în primul trimestru, care include:
- examinarea cu ultrasunete a fătului;
- test biochimic de sânge.
Există foarte puține date pentru a trage o concluzie despre dezvoltarea sarcinii tale. Trebuie să știu:
- Regularitatea ciclului menstrual.
- Termenii sarcinii coincid cu menstruația și cu ultrasunetele.
- Au existat copii în familie cu anomalii de dezvoltare, inclusiv cu sindromul Down.
- Descrierea completă a screening-ului cu ultrasunete:
- circumferinta capului;
- Circumferința abdominală;
- lungimea coapsei;
- Emisferele cerebrale sunt simetrice?
- structura creierului;
- starea organelor interne;
- numărul de vase din cordonul ombilical;
- fluxul sanguin venos;
- starea placentei;
- concluzie despre riscul sindromului Down la făt.
- Conform rezultatelor screening-ului biochimic:
- risc de anomalii cromozomiale.
La 11-12 săptămâni de gestație, normele la primul screening cu ultrasunete ar trebui să varieze în următoarele limite:
- KTR - 40–58 mm;
- BPR - 13–21 mm;
- Frecvența cardiacă - 153-177 bătăi pe minut;
- TVP - 0,8-2,2 mm, valoarea medie la 11 săptămâni și 6 zile este de 1,6 mm;
- oasele nazale - clar vizualizate, grosimea lor începe să fie determinată din săptămâna a 12-a de vârstă gestațională.
Conform rezultatelor screening-ului biochimic, indicatorii ar trebui să fie:
- subunitate liberă de beta-hCG și PAPPA-A - 0,5–2,0 MoM;
În cazul dumneavoastră, există un risc crescut de a avea un copil cu o anomalie cromozomială. Aceasta înseamnă că, cu aceiași indicatori ca și ai tăi, este posibil ca 1 femeie din 265 să aibă un copil cu o patologie.
Vă recomand să contactați un medic ginecolog pentru a alege alte tactici pentru gestionarea sarcinii. Este posibil să fie nevoie să consultați un genetician, ale cărui indicații pot fi determinate doar de medicul curant.
Bună ziua Vă rog foarte mult să ajutați sau să ajutați să înțelegeți inspecția SUA. Am 34 de ani. A doua sarcina si a doua nastere Termen 12 saptamani 3 zile. Cum înțeleg că am abateri ale osului nazal și TVP? Undeva mai sunt indicatoare scrise, nu norma. Ar putea fi și acesta evolutiv? Ce poate amenința aceste abateri ale fătului? Foarte îngrijorat.
Bolta craniului este norma;
TVP 2.4 (Normă până la 2.37)
Front br.perete - normă
vezica urinara este normala
Membrele H-norma, V-norma
Ritm cardiac. 1 min.
SVD sacul vitelin normal
Secţiune prin 3 vase - nedesluşit
Aș dori să obțin mai multe informații pentru a da o concluzie corectă despre dezvoltarea copilului dumneavoastră:
- Caracteristicile primei sarcini.
- Care au fost indicațiile pentru o operație cezariană? Operația a fost efectuată conform planului sau de urgență.
- Care este concluzia cu privire la riscul sindromului Down pe baza rezultatelor screening-ului cu ultrasunete.
- Ați avut un screening biochimic în primul trimestru de sarcină.
- Ai fost programat pentru un consult de genetică?
- Au existat patologii cromozomiale în familie?
- Aveți plângeri de durere în abdomenul inferior?
Pe baza datelor pe care le-ați furnizat, se pot trage următoarele concluzii.
La 12-13 săptămâni de gestație, indicatorii bazați pe rezultatele screening-ului cu ultrasunete ar trebui să se încadreze în următoarele limite:
- KTR - 50–72 mm;
- TVP - 0,7–2,5 mm;
- oase nazale - 2–4,2 mm;
- Frecvența cardiacă - 150-174 bătăi pe minut;
- fluxul de sânge în ductul venos este pozitiv, nu are revers;
- grosimea cicatricii - mai mult de 5 mm;
Diferențele dintre normele de ultrasunete se pot datora clasei aparatului de diagnostic cu ultrasunete. În acest caz, este necesar să se concentreze asupra valorilor indicatorilor normali pentru un anumit laborator.
Dacă este indicat, vi se va cere să consultați un genetician cu o metodă de cercetare invazivă.
În plus, trebuie să fiți supus unui screening biochimic, care vă va permite să expuneți riscurile pentru o serie de patologii cromozomiale.
Bună ziua! ajuta cu rezultatele screening-ului. termen 12 săptămâni 3 zile.
corion: sus pe peretele anterior
cordonul ombilical 3 vase
Biochimia serului matern:
РАРР-А 1,258 UI/l/0,378 MoM
Risc așteptat de trisomie 21,18,13:
trisomia 21: risc inițial 1:996; risc individual 1:19913
trisomia 18: risc inițial 1:2398; risc individual 1:3064
trisomia 13: risc inițial 1:7533; risc individual 1:21322
Pune câteva întrebări importante:
- Vârsta ta.
- Ce este sarcina asta pe cont.
- O imagine completă cu ultrasunete cu o concluzie asupra riscului de sindrom Down la făt.
- Grosimea osului nazal la ultrasunete.
- Starea ta generală, plângeri de durere în abdomenul inferior, pete din tractul genital sau altele.
Pentru o vârstă gestațională de 12-13 săptămâni, indicatorii de screening cu ultrasunete ar trebui să fie după cum urmează:
- Frecvența cardiacă - 150-174 bătăi pe minut;
- KTP - 47–67 mm;
- TVP - 0,7–2,5 mm;
- BPR - 18–24 mm;
- os nazal - vizualizat clar, mai mult de 3 mm.
Osul nazal începe să fie vizualizat din săptămâna a 11-a de gestație, iar grosimea acestuia începe să fie evaluată din săptămâna a 12-a de vârstă gestațională.
Datele cercetării cu ultrasunete specificate de dumneavoastră se încadrează în limitele normei sau ratei.
Rezultatele unui studiu biochimic ar trebui să fie în mod normal după cum urmează:
- subunitate liberă de beta-hCG și PAPPA-A - 0,5–2,0 MoM;
- riscuri pentru anomalii cromozomiale - mai mult de 1:380.
În cazul dumneavoastră, conform rezultatelor unui test biochimic de sânge, se remarcă o scădere a beta-hCG și PAPPA-A.
O scădere a beta-hCG poate fi cu:
- sindromul Edwards;
- sarcina extrauterina;
- insuficiență placentară;
O scădere a PAPPA-A poate fi cu:
- sindromul Cornelia de Lange;
- Sindromul Down;
- sindromul Edwards;
- risc crescut de avort spontan.
Bună, Irina Vyacheslavovna! Vă rog să mă ajutați să identific riscurile. Am 35 de ani, a cincea sarcină (doi copii, două avorturi spontane). La prima screening 12 săptămâni 6 zile, s-a găsit o minge de golf la ecografie, ritm cardiac 160, TVP 1,8, os nazal 2,2, biochimie-hCG 0,306. PPAR 2.002 Mohm. Riscul de bază pentru sindromul Down este 1:225. individ 1:4498. A venit la genetică abia după al doilea screening ecografic (22 de săptămâni). Pe ECHO-KG al fătului, doar mingea MXA are 2 mm, totul este fără patologii. Geneticianul mi-a spus imediat că am un risc mare de diabet. Și ea consideră că în cazul meu riscul este de bază! A scris 0,5 la sută. Sunt foarte îngrijorat, dar crezi că merită?
P.S. La prima screening, a luat Utrozhestan (400 mg pe zi), a luat micul dejun la 6 dimineața și a făcut testul la 12.00. Ar putea fi o eroare?
Pentru a vorbi despre starea copilului dvs., trebuie să știți:
- Termenii avorturilor spontane.
- A fost stabilită cauza avorturilor spontane?
- Care a fost examinarea, tratamentul și planificarea sarcinii ulterioare după avorturi spontane.
- Vârsta tatălui copilului.
- Indiferent dacă ați avut semne de amenințare de avort spontan la momentul studiului de screening sub formă de durere în abdomenul inferior sau de descărcare de sânge din tractul genital.
- Motivul prezenței târzii la genetică.
- Care au fost recomandările medicului genetician după consultație.
- Imagine completă a ecografiei în primul și al doilea trimestru.
- Ai făcut un al doilea screening biochimic?
- Ați făcut o modificare pe baza rezultatelor unei analize biochimice pentru luarea Utrozhestan?
Sindromul mingii de golf este un marker cu ultrasunete sub forma unui focar intracardiac hiperecogen. Dimensiunea medie a formațiunii este de 1-6 mm. Mai des întâlnit în mușchiul papilar al ventriculului stâng. O minge de golf este microcalcificări în țesutul muscular.
O minge de golf este adesea unul dintre markerii sindromului Down. Cu toate acestea, microcalcificările pot apărea și în timpul dezvoltării fetale normale.
Până la naștere, în majoritatea cazurilor, mingea de golf dispare de la sine.
La 12-13 săptămâni de gestație, normele pentru screeningul cu ultrasunete sunt următoarele:
- Frecvența cardiacă - 150-174 bătăi pe minut;
- TVP - 1,6–2,5 mm;
- oasele nazale - vizibile clar, 2–4,2 mm.
Sângele pentru screening biochimic se administrează strict pe stomacul gol. Nu este de dorit nici măcar să nu bei apă. Când luați un medicament hormonal, trebuia să clarificați acest lucru atunci când faceți testul. Rezultatele studiului trebuiau corectate.
Conform rezultatelor unui studiu biochimic, normele sunt următoarele:
În cazul dumneavoastră, există o scădere a beta-hCG, care se poate datora:
- sindromul Edwards;
- sarcina extrauterina;
- insuficiență placentară;
- risc crescut de avort spontan.
Având în vedere utilizarea Utrozhestan, se poate presupune că ați avut un risc de pierdere a sarcinii.
Nu pot exclude patologia la făt. Doar un studiu invaziv sub formă de cordocenteză, biopsie corială sau amniocenteză poate fi de încredere, în funcție de vârsta gestațională.
Ai ratat termenul limită când ai fi putut face o examinare suplimentară.
Cu rate ca ale dumneavoastră, riscul de a avea un copil cu sindrom Down este de 1 din 225 de nașteri.
Bună, ajută-mă să aflu rezultatele! Am 35 de ani, 6 sarcini, 2 copii, 3 avorturi. Ecografia 12,4 săptămâni. HR 154, CTE 59, TVP 1,63, canal venos 1,21, os nazal 1,94. Beta hCG gratuit 30,9 UI/L echivalent cu 0,836 MoM, PAPP-A 0,096 UI/L echivalent cu 0,167 MoM. 13 rtsk de bază 1:1751 individual 1:1706
As dori raspunsuri la urmatoarele intrebari:
- Ați avut dumneavoastră sau vreuna dintre rudele dumneavoastră apropiate copii cu anomalii cromozomiale?
- Au fost avorturi din motive medicale.
- Vârsta tatălui copilului.
- Plângeri caracteristice amenințării avortului spontan: durere în abdomenul inferior, spotting.
Pentru o perioadă de gestație de 12-13 săptămâni, normele de screening cu ultrasunete sunt următoarele:
- Frecvența cardiacă - 150-174 bătăi pe minut;
- KTR - 49–69 mm;
- TVP - 0,7–2,5 mm;
- canal venos - valoare pozitivă fără valori inverse;
- os nazal - 2–4,2 mm.
Datele pentru screening-ul biochimic sunt în mod normal:
- beta hCG - de la 0,5 la 2,0 MoM;
- PAPPA-A - de la 0,5 la 2,0 MoM;
- riscurile pentru toți indicatorii sunt mai mari de 1:380.
O scădere a nivelului de PAPPA-A poate fi cu:
- sindromul Cornelia de Lange;
- Sindromul Down;
- sindromul Edwards;
- riscul întreruperii premature a sarcinii.
În cazul dumneavoastră, aveți un risc ridicat de a avea un copil cu trisomie 21 sau sindrom Down și perechi de cromozomi 18 sau sindrom Edwards.
Buna ziua! Indicatorii sunt după cum urmează:
beta hCG liberă 4,83 UI/l 0,123 MoM
PAPP-A 1,010 UI/l / 0,355 MoM
Trixomia 21 basic 1:962 individual 1:19247
Trixomia 18 basic 1:2307 individual 1:201
Trixomia 13 basic 1:7248 individual 1:6131
Sarcina 12 saptamani 6 zile
Toți ceilalți parametri ecografici sunt normali.
Buna ziua, am 35 de ani. a făcut un screening genetic, rezultatul (risc mare de diabet numai în biochimie). conform rezultatului ecografiei din data de 05.10.2017. -11 săptămâni 5 zile, CTE 50,7 mm, ritm cardiac 162, grosimea spațiului gulerului 1,5 mm, lungimea oaselor nazale ale fătului 2,1 mm, SVD a sacului vitelin 4 mm, risc de vârstă 1/336, limită de risc 1 /250, risc calculat 1/236. la momentul testului, luam și luam duphaston 1 tab de două ori pe zi, era amenințare de spotting din 11.08 până în 03.09.2017 și nimeni nu m-a avertizat că testul se face pe stomacul gol. FB_DBS (Conc.129.0) (Corr PTO 2.32). Dar, în același timp, medicul spune că este posibil ca hormonul să fie crescut din cauza duphastonului ... .. Nu am înțeles-o, nici măcar nu am putut explica corect. Nu stiu. poate nu este exact. etc. Am avut o gușă terotoxică testată pe 21.10.17 pentru hormoni TSH și a arătat 6,18 la o rată de 0,27-4,20. Ar putea afecta și această analiză? Vă rog să mă ajutați să explic ce și cum. In avans, multumesc mult pentru orice raspuns.
- Ai avut sarcini, cum s-au terminat?
- Dacă în familie erau copii cu sindrom Down sau altă patologie cromozomială.
- Imagine completă a screening-ului cu ultrasunete.
- Imaginea completă a screening-ului biochimic.
Normele indicatorilor pentru 11-12 săptămâni de sarcină sunt:
- KTR - 39–57 mm;
- Frecvența cardiacă fetală - 153-177 bătăi pe minut;
- TVP - 0,8–2,2 mm;
- lungimea medie a oaselor nazale este de 1,4 mm, în timp ce oasele sunt vizibile clar, iar dimensiunea lor începe să fie evaluată din săptămâna a 12-a de vârstă gestațională;
- SVD a sacului vitelin - 4,2–5,9 mm;
- riscuri - mai mult de 1:380.
Conform rezultatelor screening-ului biochimic, normele sunt:
- subunitate liberă de beta-hCG și PAPPA-A - 0,5–2,0 MoM;
- riscuri pentru anomalii cromozomiale - mai mult de 1:380.
Nivelurile crescute de beta-hCG pot fi rezultatul:
- risc crescut de sindrom Down la făt;
- grad sever de toxicoză;
- patologie endocrinologică, inclusiv diabetul matern.
Indicatorii se pot schimba în cazul unei analize incorecte, dacă nu a fost luată pe stomacul gol.
Dacă ai făcut o analiză pe stomacul gol, dar ai luat Duphaston, a fost necesar să anunți asistentul de laborator pentru ca rezultatele studiului biochimic să fie corectate.
- vizitați un endocrinolog pentru a corecta și prescrie tratamentul necesar pentru gușa tirotoxică, urmată de un al doilea test;
- să fie observat în timpul sarcinii nu numai de un ginecolog, ci și de un endocrinolog;
- obțineți o consultație cu un genetician;
- să fie supus unui al doilea screening biochimic și cu ultrasunete;
- dacă este indicat, supuși unui diagnostic invaziv sub formă de amniocenteză pentru a identifica cu exactitate starea fătului.
1. Prima sarcina a fost FIV/naturala in acest moment.
2. Indicațiile pentru operația cezariană s-au datorat faptului că sarcina a fost FIV, dar a început travaliul
pe neasteptate la 37 de saptamani totul a fost asa cum trebuia si s-au spart apele si au inceput contractiile. Ca urmare, am avut o operație de urgență, medicului nu i-a plăcut descărcarea (maro închis, + gâtul nu s-a deschis). A existat 1 arteră în cordonul ombilical (nu a existat hipoxie fetală în timpul sarcinii).
3. Nu au existat patologii cromozomiale în familie.
4. În zilele screening-ului au fost dureri de scurtă durată în abdomenul inferior.
Am 34 de ani. A doua sarcina. Primul copil sanatos 4 ani.
Bolta craniului este norma;
Triunghiul nazolabial - norma
TVP 2.4 (Normă până la 2.37)
Front br.perete - normă
vezica urinara este normala
Membrele H-norma, V-norma
Ritmul cardiac - 160 de bătăi. 1 min.
Fluxul sanguin în canalul venos PI - 1.14
Secțiunea cu 4 camere a inimii - norma
SVD sacul vitelin normal
Secţiune prin 3 vase - nedesluşit
Localizarea preferenţială a corionului: peretele anterior
Structura corionului nu este schimbată
Numărul de vase din cordonul ombilical -3
Locul de atașare a cordonului ombilical de placentă de la margine este de 3,3 mm, normal.
Caracteristici: hipertonicitate de-a lungul peretelui anterior. mm grosime. în zona cicatricei 6,7 mm.
Concluzie: fătul corespunde la 12,5 săptămâni.
A doua zi, am fost la alt laborator si un alt specialist sa fac o ecografie. 18 octombrie 12 săptămâni 4 zile. Rezultate:
Bolta craniană fără caracteristici
Fluture fără trăsături
Stomac fără trăsături
Perete frontal fără caracteristici
Vezica urinară/rinichi fără trăsături
Unghiul facial fără caracteristici
Coloana vertebrală fără trăsături
Membre fără trăsături
Canal venos fără caracteristici
Concluzie: Fătul corespunde la 12,6 săptămâni de sarcină Risc de CA.
Analiza in aceeasi zi:
Risc biochimic +NT la data prelevării 1>50 peste limită
Risc de vârstă la data eșantionării 1:284
Triozomia 13/18+NT 1:5396 sub limită.
PAPP-A 3,45 mlU/ml 0,76 Viteza motorului
fb-hCG 72,8 ng/ml 1,80 Viteză Mohm
La 3-4 saptamani obstetricale, si-a facut o radiografie a nasului din cauza unui nas sever care curge, nestiind despre sarcina. Despre ce a fost informat medicul ginecolog din a 5-a saptamana de sarcina. În momentul de față, cumva a implorat o trimitere la genetică. Dar din anumite motive ea crede că am valori scăzute, deși după cum înțeleg Riscul biochimic +NT la data prelevării 1>50 peste pragul de limită - este acesta un risc mare de a avea un copil cu sindrom Down? Și riscul de vârstă este mare sau nu înțeleg ceva? Multumesc pentru raspuns.
Pentru prima săptămână de vârstă gestațională, normele sunt următoarele:
- KTR - 50–72 mm;
- BPR - 18–24 mm;
- TVP - 0,7–2,5 mm;
- oase nazale - 2–4,2 mm;
- Frecvența cardiacă - 150-174 bătăi pe minut;
- fluxul de sânge în ductul venos este pozitiv, nu are invers.
Conform rezultatelor celei de-a doua ecografii, există abateri sub formă de TBP crescut și o valoare redusă a indicelui oaselor nasului. Aceasta poate fi o dovadă a unei anomalii cromozomiale la făt.
Să analizăm rezultatele screening-ului biochimic:
- subunitate liberă de beta-hCG și PAPPA-A - 0,5–2,0 MoM;
- riscurile de anomalie cromozomiala sunt mai mari de 1:380.
Beta-hCG și PAPPA-A în cazul dumneavoastră sunt în limitele normale.
Conform rezultatelor cercetărilor, sunteți expus riscului de a avea un copil cu o anomalie cromozomială.
În cazul dumneavoastră, este necesară o consultație cu un genetician, care poate face următoarele recomandări:
- trece un al doilea screening suplimentar: biochimic și cu ultrasunete;
- supus unui diagnostic invaziv al stării fătului:
- amniocenteza - la 16-20 saptamani de sarcina;
- cordocenteza - la 22-25 saptamani de sarcina.
Pe baza tuturor datelor, geneticianul își va putea da o părere despre dezvoltarea copilului dumneavoastră.
Ecografia la a 12-a săptămână de sarcină: frecvența cardiacă 165; ktr 54; tvp 1,6 mm, se determină oasele nazale
Hcg gratuit 26,49 / 0,490 Mohm; PAPP-A 4,162 / 1,091 Mohm
Trisomia 21 - risc de bază 1:734, risc individual 1:14683
Trisomia R18 - risc de bază 1:1707, risc individual<1:20000
Risc inițial de trisomie 13 1:5376, risc individual<1:20000
Buna ziua. Vă rog să mă ajutați să descifrez rezultatele screening-ului biochimic din primul trimestru. Au spus că sunt în pericol, sunt foarte îngrijorat. Varsta 33, inaltime 166, greutate 51 kg
Conform ecografiei, perioada este de 12 săptămâni, 5 zile.
KTR 63.1, TVP 1.6, PI- 1.23, BPR - 18.4, OG - 70, OZH - 55, DB -7.8, ADN-2.3 mm, BZh-2.0 mm, markeri ultrasonici boli cromozomiale nu au fost identificate.
Screening biochimic: frecvența cardiacă - 156, CTE - 63,1, TVP - 1,60, osul nazal este determinat de PIVP 1,23
HCG 265,00 UI/l/6,953 MoM
PAPP-A 4,140 UI/l / 1,164 MoM
Riscul inițial pentru trisomia 21 1:389, ind. risc 1:154
Riscul inițial pentru trisomia 18 1:946, ind. risc 1:18928
Riscul inițial pentru trisomia 13 1:2970, ind. risc 1:59399
Buna ziua. Vă rog să mă ajutați să înțeleg prima screening.Am 34 de ani, greutate 93.Nici eu și nici soțul meu nu am avut anomalii în familie.Primele zile iau și dufaston și utrozhestan,pentru că amenințarea de avort spontan rămâne.iată rezultatul a ecografiei. .os nazal 2.2.bpr-16 mm.lzr-20 mm.obj-52 mm.coapsa-4.8mm.umar-4.3mm.anatomia fetala:fluture+.coloana vertebrala+.stomac+.peretele abdominal anterior+.oase bolta craniana +.vezica urinară +.membrele +.localizarea predominantă a corionului: peretele posterior al uterului.grosime-12 mm.structura corionului: nemodificat.dshm 58 mm.0.231 MoM.papp_a-0.651IU/l/ 0.142 MoM..
Trisomia 21 de bază 1:271, individual 1:1261.
Trisomia 18 1:612, individual 1:33.
Trisomie. 13 1:1933, individ 1:174. Mulțumesc anticipat pentru răspuns.
Vă rog să mă ajutați să înțeleg concluzia screening-ului: conform biopsiei, sindromul Down este 1:155, hcgb -ng / ml 105.0 este norma Mom 2.20, Papp-a -mm -3981.80 este norma mom 1.17, pigf- 21.9 mom 0,53 , nk - 1,7 mm, tvp - 1,2 mm, ktr - 60 mm, bpr - 20,7, og - 73 mm, og - 63 cm, vpr este normal, ritmul sb este corect, sindromul down: risc scăzut, 1:10207 nu biopsie
Proiecția a fost efectuată timp de o săptămână, am 31 de ani
Bună ziua Ajută la înțelegerea concluziei unui screening. Screeningul a fost efectuat la 12 săptămâni și 1 zi.
Ecografie - termen 12 saptamani + 1 zi conform KTR
HR bătăi fetale/min
HCG - 68,70 UI / n / 1,661 MoM
PAPP-A - 5.118 UI / n / 1.638 MoM
Pentru medicii gastrointestinali: un risc individual de 1:101 și mai mult (1:102, 1:103...) este considerat scăzut
trisomia 21 - risc inițial - 1:595, ind. risc 1:11895
trisomia 18 - risc inițial - 1:1397, ind. risc 1:20000
trisomia 13 - risc inițial - 1:4397, ind. risc 1:20000
Am uitat sa indicam varsta - 30 de ani, in istoria a 2 sarcini ratate la 7 saptamani.
Bună ziua Astăzi am avut prima proiecție. Ajută-mă să înțeleg. Termen 12 săptămâni. Am 32 de ani, a doua sarcina, prima a fost normala, am nascut un bebelus sanatos acum 2 ani. La rude nu există copii cu dizabilități și sindroame. Potrivit ecografiei, au spus că totul este normal, dar rezultatele sângelui nu au fost foarte bune și doctorul le-a numit foarfece. Indicatori:
Corion sus pe peretele anterior
Cordon ombilical 3 vase
Osul nasului este determinat; valva tricuspidiana Doppler normala.
Nu există mărimi de fructe, doar o descriere:
Capul/creierul arată normal
Coloana vertebrală arată normal
Secțiunea inimii cu 4 camere normală
Burta arata normal
Vezica/rinichi determinate
Brațe, picioare: definite, ambele vizibile
Trisomia 21: bază 1:447; individual (de bază + ultrasunete + HD) 1:1770
Trisomia 18: bază 1:1033; individual (de bază + ultrasunete + HD) 1:20652
Trisomia 13: bază 1:3255; individual (de bază + ultrasunete + HD) 1:65092
Se pare că toți indicatorii sunt normali, dar sunt îngrijorat de rezultatele sângelui (biochimia serului mamei):
HCG: 120,65 UI/L/2,807 MoM
PAPP-A: 0,584 UI/L/0,496 MoM
Spune-mi cât de mare este riscul de patologie și ar trebui să-mi fac griji, altfel m-am epuizat deja.
Aveți următoarele întrebări:
- Greutatea ta.
- Înălțimea ta.
- Aveți boli concomitente: diabet zaharat, patologie tiroidiană, hipertensiune arterială și altele.
- Luați vreun medicament.
- Cum decurge sarcina: există toxicoză sau semne de avort, inclusiv durere în abdomenul inferior sau scurgeri din tractul genital.
La 12 săptămâni de gestație, următorii indicatori sunt considerați norme pentru screening-ul cu ultrasunete:
- Frecvența cardiacă fetală - 150-174 bătăi pe minut;
- KTP - 51–59 mm;
- TVP - 1,6–2,5 mm;
- BPR - 20 mm;
- corion - situat sus deasupra faringelui intern de-a lungul peretelui anterior sau posterior sau în fundul uterului;
- cordonul ombilical - are 3 vase;
- oasele nazale - vizibile clar, mai mult de 3 mm;
- organe interne - fără caracteristici.
Conform rezultatelor screening-ului biochimic, următorii indicatori sunt considerați normă:
- subunitate liberă de beta-hCG și PAPPA-A - de la 0,5 la 2,0 MoM;
- riscuri pentru toți indicatorii - mai mult de 1:380.
În cazul dumneavoastră, există o creștere a beta-hCG, ceea ce poate indica:
- Sindromul Down;
- sarcina multipla;
- toxicoză severă;
- diabetul matern.
O creștere a nivelului de beta-hCG poate fi cauzată de:
- să fie supus unui al doilea screening biochimic la 16-20 săptămâni de gestație;
- dacă este indicat, consultați un genetician.
1. Avorturile spontane au fost la 7 și 9 săptămâni.
2. Motivele nu au fost stabilite.
3. Nu a fost nicio examinare, dar înainte de o sarcină reală (imediat după avort spontan, a luat Regulon timp de 3 luni, după anulare a rămas imediat însărcinată neplanificat)
4. Vârsta soțului/soției este de 45 de ani.
5. Nu au fost descărcări, dar am fost la proiecție 100 km cu autobuzul, apoi am mers pe jos vreo 1 km, întrucât nu am fost niciodată la centrul regional, căutam un LCD. S-ar putea ca ceva să fie supraîntins.
6. Medicul meu ginecolog nu m-a trimis imediat la genetician, ea a spus că mă va trimite după al doilea screening.
7. Geneticianul a explicat riscurile, am refuzat cordocenteza, iar singurul lucru rămas este analiza după nașterea unui copil pentru CA.
8. Screening cu ultrasunete 1 CTE 62, ritm cardiac 160, TVP 1,8 lungimea spatelui nasului 2,2 Focalizare eco în ventriculul stâng MCA-minge de golf. 12 săptămâni 6 zile.
Screening ecografic 2 BDP 53, dimensiune fronto-occipital 69, femur stâng 34, picior inferior 30, humerus 32, antebraț 29, circumferința capului 190 mm, diametru abdominal 50, femur drept 34, tibia dreaptă 30, humerus drept 32, antebraț 29. anatomie - toate fără caracteristici. Caracteristici-în ventriculul stâng echofocus.
9. Pe a doua biochimie. screening la 17 saptamani (facut in laboratorul nostru, apoi am fost in spital cu tonus crescut, l-am luat cu 2 zile inainte de externare chiar la spital) AFP 73,7 UI pe ml, hCGmmme pe ml. Utrozhestan a fost de 200 mg pe zi.
10. Nu au făcut un amendament la Utrozhestan.
Daca nu se gaseste o minge de golf cu ultrasunete la 32 de saptamani, asta inseamna ca nu exista diabet sau este doar o analiza dupa nastere?
Mulțumesc pentru completările la întrebarea dvs.
Pe baza tuturor datelor pe care le-ați furnizat, pot trage următoarele concluzii.
A trebuit să faceți o întâlnire cu un genetician nu mai târziu de 18-20 de săptămâni de sarcină, ținând cont de:
- prezența a două avorturi spontane în stadiile incipiente;
- lipsa examinării după avorturi spontane;
- vârsta ta - 35 de ani;
- vârsta soțului tău este de 45 de ani;
- prezența riscurilor de naștere a unui copil cu o anomalie cromozomială conform rezultatelor studiilor cu ultrasunete și biochimice;
- prezența unui marker ecografic al unei anomalii cromozomiale la făt.
Dacă ați vizitat un genetician, ar fi posibil să efectuați o metodă suplimentară de cercetare invazivă.
Pentru a determina starea copilului dumneavoastră, a trebuit să faceți o cordocenteză sugerată de un genetician. Există riscuri de întrerupere a sarcinii după procedură, totuși, doar un studiu invaziv îți va oferi răspunsul la toate întrebările tale.
Starea copilului și prezența unei anomalii cromozomiale la el pot fi apreciate numai după rezultatele examinării. În cazul dumneavoastră, este necesar să verificați copilul după naștere pentru HA.
Examinarea cu ultrasunete vă permite să identificați riscurile dezvoltării unei anumite patologii la făt, în timp ce diagnosticul nu este pus. Sunt necesare cercetări mai detaliate.
Buna Irina, descifreaza-mi screening-ul.Am 42 de ani,a treia sarcina,a treia nastere,diabet tip 2,12 saptamani si cinci zile.Ftc inima 169;CTE 63;TVP 2,00 mm; HCG 28,87 UI / l / 1,100 moM; PPAP-2,281 UI / l / 1,116 moM
Trisomia 21 de bază 1:43 ind1:864
Trisomia 18. baza 1:105 ind1:2101
Trisomia 13 de bază 1:330 ind1:6594
Bună Irina Vyacheslavovna.Ajută-mă să descifrez prima mea proiecție.
Am 38 de ani Termen 12 săptămâni + 5 zile conform KTR.
Frecvența cardiacă fetală 158 bpm
Osul nasului este determinat.
Subunitatea beta liberă a hCG -17,47 UI / l / 0,528 MoM
PAPP-A 2,129 UI / l / 0,719 MoM
Trisomia 21 Basic 1:109 Individ 1:2177
Trisomia 18 Basic 1:265 Individ 1:5295
Trisomia 13 Basic 1:831 Individ 1:16618
Vă rog să mă ajutați, nu îmi găsesc un loc pentru mine, sunt foarte îngrijorat.
Irina, buna ziua!
Am 28 de ani, termenul 12.1 (termenul la momentul ecografiei)
Frecvența cardiacă fetală 164 bpm
Ciclul de viață al programului IOM PAPP-A - 0,89; hCGB gratuit - 2,78
program Astraia IOM PAPP-A - 0,98; hCGB gratuit - 3,38
Sindromul Down 1:1718 (programul Ciclului de viață), 1:10667 (programul Astraia)
Sindrom Edwards 1:(programul Ciclului de viață), 1:35817 (programul Astraia)
Sindromul Patau 1:(programul Ciclului de viață), 1:(programul Astraia)
Sindromul Turner 1: (Programul ciclului de viață)
Triploilia 1: (Programul Ciclului de viață)
Vă mulțumesc foarte mult anticipat.
Irina, buna ziua!
Vă rog să mă ajutați să descifrez rezultatele primei screening.
Am 30 de ani, termenul 12.1 (termenul la momentul ecografiei)
greutate - 63 kg, inaltime 162 cm
Prima sarcina, nu au existat anomalii in familie din partea mea sau a sotului meu
Frecvența cardiacă fetală 162 bpm
Interparietal (BPR) - 20,0 mm
Corion / placenta - jos pe peretele anterior
lichid amniotic - cantitate normală
cordonul ombilical - 3 vase
capul/creierul arată normal, coloana vertebrală arată normal, peretele abdominal anterior arată normal, stomacul este identificabil, vezica urinară/rinichii sunt identificabile, brațele/picioarele sunt ambele vizibile.
subunitatea beta hCG gratuită 21,9 UI/L echivalent cu 0,595 MoM
PAPP-A - 6,182 UI/L echivalent cu 2,544 MoM
Risc inițial pentru trisomia 21 1:573 / individ 1:11451
Risc inițial pentru trisomia 18 1:1366< 1:20000
Risc inițial pentru trisomia 13 1:4293< 1:20000
Vă mulțumesc foarte mult anticipat.
Buna ziua! va rog ajutati-ma sa inteleg rezultatele testului.
sarcina la momentul testării 12+5 zile
nu era nimeni cu abateri și defecte în linia familiei.
a doua sarcină (prima fără patologii) pentru un copil de 10 ani
HCG 17,32 UI/l/0,571 MoM
RAPP-A 2.283ME/L /1.141MoM
trisomia 21 individual 1:777, de bază 1:15536
trisomia 18 individual 1:898 de bază 1:37967
trisomia 13 individual 1: 5955 de bază 1:119098
Vă rog să-mi spuneți dacă există riscul de a avea un copil cu o patologie pe baza rezultatelor acestor analize.
Salut, va rog ajutati-ma sa inteleg.
Screening 12 zile și 4 zile
Greutate: 62,45 Inaltime: 165 Varsta: 35. Prima zi de menstruatie: 25.09.2017
Osul nasului: determinat; Doppleremia valvei tricuspide: normală; valva tricuspidiana Doppler: normala; canal venos Doppler: 0,80;
Subunitate beta hCG gratuită: 104,00 UI/L / 2,003 MoM
РАРР-А 0,696 UI/l / 0,313 MoM
Trisomia 21: de bază (1:245) individual (1:1265)
Trisomia 18: de bază (1:587) individual (1:11743)
Trisomia 13: de bază (1:1845) individual (1:18268)
Doctorul m-a trimis la un genetician. Ce s-a întâmplat?
Buna, va rog ajutati-ma sa imi dau seama!
Screening primul trimestru
termen sub DPM -12 săptămâni + 0 zile.
termen conform KTR - 12 săptămâni + 3 zile.
varsta - 42, inaltime 160 cm, greutate 77,2, sarcina -1 (natural)
Fumatul, diabetul, ereditatea - nu
vizualizare – poziție limitată a fătului
Osul nasului este definit
B - hCG - 33,68 UI / l - echivalent cu 0,898 MoM
РРАР-А - 2,341 UI/l echivalent 1,101 MoM
Baza de riscuri Individ
Trisomia 21 1:44 1:890
Trisomie18 1:107 1:2139
Trisomia 13 1:336 1:6721
Specialistul ecografic a spus că totul este în regulă, medicul nu a spus nimic...
Ți-am citit articolul și mi-am făcut griji pentru ceva? complet pierdut în risc!
Vă mulțumesc pentru răspunsul dumneavoastră
Bună, am 24 de ani. Ecografia 12 a trecut. 6 la.
VN+, NK+, mâini+, picioare+, fluture+, urinar+, stomac+ pe+, HF+, LF+
Komirtsevy prostor 1,6 mm, os nazal 3,4 mm
Bătăi inimii 156 bpm
Activitatea fizică este normală
Corespunde cu 12 peste. 6 zile Placentație scăzută
B-hcg gratuit 0,380 mamă
Papp-a 1.330 mΩ
Riscul inițial 21 1:988, 18 1:2446, 13 1:7665
Risc revizuit 21 1:7048, 18 1:17451, 13 1:54678
Geneticianul a spus că există abateri, este necesar să se transfere sânge timp de o săptămână
Salut, va rog ajutati-ma! 25 ani, ecografie 13 saptamani + 2 zile conform Ktr. HR 154, CTE 71,0; TVP 1,70; pl 1,01; hcg 13,60;\ 0,362 mom. papp-a 0,998; \0.644 mama
trisomia 21 baza 1:964 (individ 1:19274) trisomia 18 baza 1:2432 (individ<1:20000) трисомия 13 базовый 1:7607 (индивид <1:20000)
Buna ziua! Ajutați-mă să aflu subunitatea beta gratuită a hCG 1,379 MoM, PAPP-A 0,695; trisomia 21 baza 1:887, individual 1:9064, trisomie cu 18 baze. 1:2137 individ<1:20000, трисомия 13 баз. 1:6712 индивид. <1:20000
Buna ziua! Spuneți riscul de a dezvolta sindromul Down. Indicatorii de screening 1 sunt după cum urmează
se vizualizează osul nazal
regurgitarea tricuspidiană nu a fost depistată
flux sanguin ortograd PI 0,91
hCGb 177,3 mama 3,55
papp-a 3430.2 mama 1.14
Buna ziua. Astăzi au făcut un screening timp de 12 săptămâni, conform protocolului, indicatorii sunt: ktr-51.7 hs-159, tvp - 1.2 os nazal - 1.5 bpr - 13.8 - 11.6. Sunt îngrijorat pentru TVP și BPR.
Bună ziua, conform rezultatelor primului screening, concluzia la ecografie a fost că nu existau suspiciuni de malformații congenitale, dar indicatorii serici au fost următorii (perioada de gestație 12 săptămâni)
subunitate beta hCG gratuită: 12,9 UI/L / 0,298 MoM
APP-A: 1,180 UI/L / 0,389 MoM
Trisomia 21 risc de bază 1:936 individual 1:18727
Bazele trisomiei 18. risc 1:2244 individual 1:1550
Trisomia 13 risc de bază 1:7052 individual 1:20000
Doctorul nu a dat nicio explicatie, m-au trimis la 20 de saptamani la 2 screening-uri.
După al doilea screening, concluzia medicului este următoarea: „Vena ombilicală abdominală are un curs pe partea dreaptă, vezica biliară este situată în stânga venei ombilicale, vena ombilicală dreaptă persistă”.
Ne-am programat o consultație cu geneticienii, dar în orașul nostru sunt doar cu programare. Am făcut o programare, dar este încă o așteptare lungă. Totul a dispărut deja. Nu stiu ce sa cred. Medicul din nou nu a dat nicio explicație. Ajută-mă, te rog
Copilul are o încălcare a fluxului sanguin uterin.Aceasta a fost de gradul 3a. Termen 27 de săptămâni. Ei au spus că vor verifica fluxul de sânge la fiecare 3 zile. Dacă se întâmplă ceva, un copil de 800 de grame nu va supraviețui și va fi dacă ceva nu este sănătos. Imi pierd mintile. Citirile mele de flux sanguin sunt 3,11 Pi în artera peste norma 1,61PI în covorașul arterei din stânga 1,56 peste normaÎn dreapta 2,20 mai sus.Pi în artera cerebrală este normală 2,32 Ultrasunete de la 7,11 uzist alteleindicele pulsului PI absent în artera ombilicală. Pi a plecat 2.01.
Dopplerometria: esența metodei, conduita, indicatorii și interpretarea
Este imposibil să ne imaginăm un domeniu al medicinei în care nu s-ar folosi metode suplimentare de examinare. Ultrasunetele, datorită conținutului de siguranță și informații, sunt utilizate în mod deosebit activ în multe boli. Dopplerometria este o oportunitate nu numai de a evalua dimensiunea și structura organelor, ci și de a fixa caracteristicile obiectelor în mișcare, în special, fluxul sanguin.
Ecografia în obstetrică oferă o cantitate imensă de informații cu privire la dezvoltarea fătului, cu ajutorul acesteia a devenit posibil să se determine nu numai numărul de embrioni, sexul și caracteristicile structurale ale acestora, ci și să se observe natura circulației sângelui în placentă, vasele fetale și inima.
Există o părere că studiul viitoarelor mame folosind metoda cu ultrasunete poate dăuna copilului nenăscut, iar cu dopplerometrie, intensitatea radiațiilor este și mai mare, așa că unele gravide se tem și chiar refuză procedura. Cu toate acestea, mulți ani de experiență în utilizarea ultrasunetelor ne permit să judecăm în mod fiabil că este absolut sigur și o cantitate atât de mare de informații despre starea fătului nu poate fi obținută prin nicio altă metodă neinvazivă.
Ecografia Doppler trebuie efectuată de toate gravidele în al treilea trimestru, conform indicațiilor, putând fi prescris mai devreme. Pe baza acestui studiu, medicul exclude sau confirmă patologia, a cărei diagnosticare precoce face posibilă începerea tratamentului în timp util și prevenirea multor complicații periculoase pentru fătul și mama în creștere.
Caracteristicile metodei
Doppler este una dintre metodele cu ultrasunete, deci se efectuează folosind un aparat convențional, dar echipat cu software special. Se bazează pe capacitatea unei unde ultrasunete de a fi reflectată de obiectele în mișcare, modificându-și în același timp parametrii fizici. Datele cu ultrasunete reflectate sunt prezentate sub formă de curbe care caracterizează viteza de mișcare a sângelui prin vasele și camerele inimii.
Utilizarea activă a dopplerometriei a devenit un adevărat progres în diagnosticul aproape tuturor tipurilor de patologie obstetricală, care este de obicei asociată cu tulburări circulatorii în sistemul mamă-placenta-făt. Prin observații clinice, s-au determinat indicatori ai normei și abaterilor pentru diferite vase, în funcție de care se judecă una sau alta patologie.
Dopplerometria în timpul sarcinii face posibilă stabilirea dimensiunii și locației vaselor, a vitezei și a caracteristicilor mișcării sângelui prin ele în momentul contracției inimii și relaxării acesteia. Medicul poate nu numai să judece în mod obiectiv patologia, ci și să indice locul exact al apariției acesteia, ceea ce este foarte important atunci când alegeți metodele de tratament, deoarece hipoxia poate fi cauzată de patologia atât a arterelor uterine, cât și a vaselor ombilicale și de deteriorarea dezvoltării fetale. circulație sanguină.
Dopplerometria este duplex și triplex. Ultima opțiune este foarte convenabilă, deoarece nu numai viteza fluxului sanguin este vizibilă, ci și direcția acesteia. Cu Doppler duplex, medicul primește o imagine bidimensională alb-negru, din care dispozitivul poate calcula viteza de mișcare a sângelui.
exemplu de cadru de examinare Doppler triplex
Studiul triplex este mai modern și oferă mai multe informații despre fluxul sanguin. Imaginea color rezultată arată fluxul sanguin și direcția acestuia. Medicul vede fluxuri roșii și albastre pe monitor, iar pentru o persoană obișnuită i se poate părea că acesta este în mișcare sânge arterial și venos. De fapt, culoarea în acest caz nu indică compoziția sângelui, ci direcția acestuia - spre senzor sau departe de acesta.
Ecografia Doppler nu necesită nicio pregătire specială, dar o femeie poate fi sfătuită să nu mănânce și să bea cu câteva ore înainte de procedură. Studiul nu provoacă durere și disconfort, pacienta se întinde pe spate, iar pielea abdomenului este tratată cu un gel special care îmbunătățește conducerea ultrasunetelor.
Indicații pentru dopplerometrie
Screeningul cu ultrasunete Doppler este indicat pentru toate femeile însărcinate din al treilea trimestru. Aceasta înseamnă că, chiar și în absența patologiei, ar trebui să fie efectuată într-o manieră planificată, iar medicul obstetrician-ginecolog va trimite cu siguranță viitoarea mamă pentru examinare.
Intervalul optim este între 30 și 34 de săptămâni de sarcină. În acest moment, placenta este deja bine dezvoltată, iar fătul se formează și câștigă treptat în greutate, pregătindu-se pentru viitoarea naștere. Orice abatere de la normă în această perioadă este clar vizibilă și, în același timp, medicii vor avea în continuare timp să corecteze încălcările.
Din păcate, nu orice sarcină decurge atât de bine încât viitoarea mamă să fie supusă la timp la ecografie Doppler și, mai degrabă, pentru prevenire. Există o listă întreagă de indicații pentru care studiul se realizează în afara cadrului stabilit pentru screening și chiar în mod repetat.
Dacă există motive să presupunem hipoxie fetală, o întârziere în dezvoltarea acesteia, care se observă cu ultrasunetele convenționale, atunci se va recomanda un studiu Doppler deja de o săptămână. Înainte de această perioadă, nu este recomandabil să se efectueze procedura din cauza dezvoltării insuficiente a placentei și a vaselor fetale, ceea ce poate duce la concluzii eronate.
Indicațiile pentru dopplerometria neprogramată sunt:
- Boli ale mamei și patologia sarcinii - preeclampsie, boli de rinichi, hipertensiune arterială, diabet zaharat, conflict Rh, vasculită;
- Tulburări fetale - întârzierea dezvoltării, oligohidramnios, malformații congenitale ale organelor, dezvoltarea asincronă a fetușilor în sarcini multiple, când una dintre ele este semnificativ în urmă cu restul, îmbătrânirea placentei.
Dopplerometria suplimentară a fătului poate fi demonstrată dacă dimensiunile acestuia nu corespund cu cele corespunzătoare în această etapă a sarcinii, deoarece întârzierea creșterii este un semn al posibilelor hipoxie sau defecte.
Alte motive pentru ecografie Doppler pot include antecedente obstetricale nefavorabile (avorturi spontane, nașteri morti), vârsta viitoarei mame peste 35 de ani sau sub 20 de ani, o sarcină post-term, încurcarea cordonului ombilical în jurul gâtului fetal cu risc de apariție. hipoxie, modificări ale cardiotocogramei, leziuni sau leziuni ale abdomenului.
Parametrii Doppler
La efectuarea ecografiei cu Doppler, medicul evaluează starea arterelor uterine și a vaselor cordonului ombilical. Sunt cele mai accesibile dispozitivului și caracterizează bine starea circulației sângelui. Dacă există indicații, este posibil să se evalueze fluxul sanguin în vasele bebelușului - aorta, artera cerebrală medie, vasele renale, camerele inimii. De obicei, o astfel de nevoie apare atunci când se suspectează unele defecte, cu hidrocefalie intrauterină, întârziere de dezvoltare.
Cel mai important organ care unește corpul mamei și al bebelușului nenăscut este placenta. Aduce nutrienți și oxigen, îndepărtând în același timp produsele metabolice inutile, realizându-și funcția protectoare. În plus, placenta secretă hormoni, fără de care dezvoltarea corectă a sarcinii nu are loc, prin urmare, fără acest organ, maturizarea și nașterea unui copil este imposibilă.
Formarea placentei începe de fapt din momentul implantării. Deja în acest moment au loc modificări active ale vaselor de sânge, care vizează alimentarea suficientă a conținutului uterului cu sânge.
Principalele vase care furnizează sânge în corpul fătului în creștere și al uterului în creștere sunt arterele uterine și ovariene situate în cavitatea pelviană și în contact între ele în grosimea miometrului. Ramificându-se în vase mai mici spre stratul interior al uterului, ele se transformă în artere spiralate care transportă sângele în spațiul intervilos – locul în care are loc schimbul dintre sângele mamei și cel al bebelușului.
Sângele pătrunde în corpul fetal prin vasele cordonului ombilical, diametrul, direcția și viteza fluxului sanguin în care este, de asemenea, foarte important, în primul rând pentru un organism în creștere. Posibilă încetinire a fluxului sanguin, flux invers, anomalii ale numărului de vase.
Video: Seria de prelegeri privind circulația fetală
Pe măsură ce vârsta gestațională crește, vasele spiralate se extind treptat, în pereții lor apar modificări specifice, permițând livrarea unei cantități mari de sânge către uterul și copilul în continuă creștere. Pierderea fibrelor musculare duce la transformarea arterelor în cavități vasculare mari cu rezistență scăzută a peretelui, ceea ce facilitează procesul de schimb de sânge. Când placenta este complet formată, circulația uteroplacentară crește de aproximativ 10 ori.
Cu patologia, transformarea corectă a vaselor nu are loc, introducerea elementelor trofoblastice în peretele uterului este întreruptă, ceea ce implică cu siguranță patologia dezvoltării placentei. În astfel de cazuri, există un risc mare de hipoxie din cauza lipsei de flux sanguin.
Hipoxia este una dintre cele mai puternice condiții patogene în care atât creșterea, cât și diferențierea celulelor sunt perturbate, prin urmare, în timpul hipoxiei, sunt întotdeauna detectate anumite încălcări ale fătului. Pentru a exclude sau a confirma lipsa de oxigen, este prezentată dopplerometria, care evaluează fluxul de sânge în vasele uterine, ombilicale și spațiul intervilos.
un exemplu de hipoxie datorată deficienței fluxului sanguin placentar
Aparatul cu ultrasunete înregistrează așa-numitele curbe ale vitezei fluxului sanguin. Pentru fiecare navă, au limitele și valorile lor normale. Evaluarea circulației sângelui are loc pe parcursul întregului ciclu cardiac, adică viteza de mișcare a sângelui în sistolă (contracția inimii) și diastolă (relaxare). Pentru a interpreta datele, nu indicatorii absoluti ai fluxului sanguin sunt importanți, ci raportul lor în diferite faze ale inimii.
În momentul contracției mușchiului inimii, viteza fluxului sanguin va fi cea mai mare - viteza maximă sistolica (MSV). Odată cu relaxarea miocardului, mișcarea sângelui încetinește - viteza diastolică finală (DPV). Aceste valori sunt afișate sub formă de curbe.
La descifrarea datelor Doppler, sunt luați în considerare mai mulți indici:
- Raportul sistolodiastolic (SDO) - raportul dintre viteza finală diastolică și viteza maximă a fluxului sanguin în momentul sistolei, calculat prin împărțirea MVR la CDS;
- Indicele de pulsație (PI) - scade valoarea CDS din MCC și împarte rezultatul la cifra vitezei medii (CC) a fluxului sanguin prin acest vas ((MCS-CDS) / CC);
- Indicele de rezistență (IR) - diferența dintre fluxul sanguin sistolic și diastolic este împărțită la indicatorul MCC ((MCS-KDS) / MCC).
Rezultatele obținute pot fie depăși valorile normale medii, ceea ce indică o rezistență periferică mare a pereților vasculari, fie scăderea. În ambele cazuri, vom vorbi despre patologie, deoarece atât vasele îngustate, cât și dilatate, dar cu presiune scăzută, fac față la fel de prost sarcinii de a furniza volumul necesar de sânge în uter, placentă și țesuturi fetale.
În conformitate cu indicii obținuți, există trei grade de tulburări de circulație uteroplacentară:
- La gradul 1A se detectează o creștere a IR în arterele uterului, în timp ce fluxul sanguin în porțiunea placento-fetală se menține la un nivel normal;
- situatia inversa, cand circulatia sangelui in vasele cordonului ombilical si placenta este perturbata, dar conservata in arterele uterine, caracterizeaza gradul 1B (IR este crescut in vasele cordonului ombilical si normal in cele uterine);
- La gradul 2, există o tulburare a fluxului sanguin atât din arterele uterine și din placentă, cât și în vasele cordonului ombilical, în timp ce valorile nu ating încă cifre critice, DTP se află în limitele normale. ;
- Gradul 3 este însoțit de valori severe, uneori critice, ale fluxului sanguin în sistemul placento-fetal, iar fluxul sanguin în arterele uterine poate fi atât alterat, cât și normal.
Dacă în timpul dopplerometriei se stabilește gradul inițial al tulburărilor circulatorii în sistemul mamă-placenta-făt, atunci tratamentul este prescris în ambulatoriu, iar după 1-2 săptămâni gravida are nevoie de o a doua ecografie Doppler pentru a monitoriza eficacitatea terapiei. . După 32 de săptămâni de gestație, sunt indicate mai multe CTG pentru a exclude hipoxia fetală.
Încălcarea fluxului sanguin de 2-3 grade necesită tratament într-un spital cu monitorizare constantă a stării atât a femeii, cât și a fătului. La valorile critice ale dopplerometriei, riscul de desprindere a placentei, deces intrauterin fetal și naștere prematură este semnificativ crescut. O dată la 3-4 zile, astfel de pacienți sunt supuși dopplerometriei și cardiotocografiei - zilnic.
O tulburare severă a fluxului sanguin corespunzătoare gradului 3 amenință viața fătului, prin urmare, în absența posibilității de normalizare a acestuia, se pune problema necesității nașterii, chiar dacă aceasta trebuie făcută din timp.
Nașterea artificială prematură în unele cazuri de sarcină patologică are ca scop salvarea vieții mamei, deoarece moartea fetală intrauterină din cauza fluxului sanguin inadecvat poate provoca sângerări mortale, sepsis și embolie. Desigur, astfel de probleme grave nu sunt rezolvate singur de către medicul curant. Pentru a determina tactica, se creează o consultare a specialiștilor, luând în considerare toate riscurile posibile și posibilele complicații.
Normă și patologie
Deoarece starea vaselor uterului, placentei și fătului se schimbă constant pe parcursul sarcinii, este important să se evalueze exact circulația sângelui, corelând-o cu o anumită vârstă gestațională. Pentru aceasta se stabilesc norme medii săptămânale, respectarea cărora înseamnă normă, iar abaterea înseamnă patologie.
Uneori, cu o stare satisfăcătoare a mamei și a fătului, sunt detectate unele abateri în procesul de dopplerometrie. Nu intrați în panică în același timp, deoarece diagnosticarea în timp util vă va permite să corectați fluxul sanguin în stadiul în care modificările sale nu au provocat încă consecințe ireversibile.
Normele săptămânale implică determinarea diametrului uterului, a arterelor spiralate, a vaselor din cordonul ombilical și a arterei cerebrale medii fetale. Indicatorii se calculează începând din săptămâna 20 și până în a 41. Pentru artera uterină, IR în perioada săptămânii nu este în mod normal mai mare de 0,53. scăzând treptat spre sfârșitul gestației, într-o săptămână nu este mai mult de 0,51. În arterele spiralate, acest indicator, dimpotrivă, crește: în timpul săptămânii nu este mai mult de 0,39, cu 36 de săptămâni și înainte de naștere - până la 0,40.
Fluxul sanguin fetal se caracterizează prin artere ombilicale, IR pentru care până la 23 de săptămâni nu depășește 0,79, iar cu 36 de săptămâni scade până la o valoare maximă de 0,62. Artera cerebrală medie a bebelușului are valori similare ale indicelui de rezistență normal.
SDO în timpul sarcinii scade treptat pentru toate vasele. În artera uterină, rata săptămânală poate ajunge la 2,2 (aceasta este valoarea maximă normală), până în săptămâna 36 și până la sfârșitul sarcinii nu este mai mare de 2,06. În arterele spirale, săptămâna LMS nu este mai mare de 1,73, până la 36 - 1,67 și mai mică. Vasele din cordonul ombilical au LMS de până la 3,9 până la 23 de săptămâni de gestație și nu mai mult de 2,55 pe săptămână. În artera cerebrală medie a bebelușului, numerele sunt aceleași ca și în arterele cordonului ombilical.
Tabel: Norme SDO pentru dopplerometrie pe săptămână de sarcină
Tabel: valori rezumative ale normelor de dopplerometrie planificată
Am dat doar câteva valori normale pentru arterele individuale, iar în timpul examinării, medicul evaluează întregul complex de vase, corelând indicatorii cu starea mamei și a fătului, datele din CTG și alte metode de examinare.
Fiecare viitoare mamă ar trebui să știe că ecografia Doppler este o parte integrantă a întregii perioade de monitorizare a sarcinii, deoarece nu numai dezvoltarea și sănătatea, ci și viața unui organism în creștere depind de starea vaselor. Controlul atent al fluxului sanguin este sarcina unui specialist, așa că este mai bine să încredințați interpretarea rezultatelor și interpretarea lor în fiecare caz unui profesionist.
Dopplerometria permite nu numai diagnosticarea în timp util a hipoxiei severe, gestoza a doua jumătate a sarcinii, întârzierea creșterii fetale, ci și în mare măsură ajută la prevenirea apariției și progresiei acestora. Datorită acestei metode, a scăzut procentul deceselor intrauterine și frecvența complicațiilor severe la naștere sub formă de asfixie și sindrom de suferință neonatală. Rezultatul diagnosticului în timp util este o terapie adecvată pentru patologie și nașterea unui copil sănătos.
Temperatura bazală de la A la Z
BeTashka este asistentul tău în planificarea sarcinii
1 screening, fluxul de sânge în ductul venos Pi=0,98 cum să descifrem?
Fetelor, vă rog să-mi spuneți ce înseamnă aceste Pi = 0,98!?
Ieri am făcut prima proiecție, iată rezultatele:
Grosimea spațiului gulerului 1,5 mm
Osul nazal este vizualizat 2.8
Oasele bolții craniene 23
Lungimea coapsei 10,8
Fluxul sanguin în canalul venos Pi = 0,98
Localizare corială: anterioară, structura nu este modificată
Totul imi este clar, in afara de canalul venos, imi poate spune cineva? Doctorul nu a spus nimic, nici nu a răspuns (Și uzistul nici măcar nu i-a arătat copilului (
Citește 10 comentarii:
În concluzie, nu am deloc 1 ecran, scrie doar că fluxul de sânge în TC este normal, nu știu ce este TC. Nu te deranja. Cred că dacă ar fi ceva în neregulă, specialistul cu ultrasunete sau medicul cu siguranță ți-ar spune despre asta
Nezhnov4ik, Vă mulțumesc, dar nu sunt medici foarte prietenoși, atunci totul este cumva tăcut. Nu sunt îngrijorat, este doar foarte interesant, nu găsesc decodarea))))))
JuliaT, cred că este doar un indicator al fluxului de sânge
Nici eu nu am asta în dosarul meu. Dacă era ceva în neregulă, doctorul și uzistul ar spune despre asta. Deci nu-ți face griji
Raton, convins)) Nu voi mai merge pe internet să caut informații)))
adăugat acum mai puțin de un minut
JuliaT, am în concluzia mea) pi-0.851, dar nici nu i-am acordat nicio importanță, deoarece medicul a spus că totul este în regulă))) nu vă faceți griji
Nici eu nu am scris asta, dar iată ce am găsit pe internet, există un tabel
in general ai facut cu dopplerometria
editat cu mai puțin de un minut în urmă
adăugat după 3 minute
Indicele de pulsație al arterei uterine PI, tabelul 2, pe săptămână
adăugat după 10 minute
Adevărat, acolo, începând din săptămâna a 20-a (poate până în săptămâna a 20-a pur și simplu nu se schimbă PI) și e clar că cu fiecare săptămână PI scade, dar se pare că totul e în regulă la tine, mai ales că au făcut- nu spune nimic.
cassiopea777, deci nu sunt singurul care are o asemenea valoare)))) multumesc.
adăugat după 2 minute
inch, l-am citit, e foarte interesant, acum inteleg de ce mi-au facut cu dopplerometrie, am diabet, se pare ca se asigura, bine, si eu) multumesc.
Da, fluxul sanguin este monitorizat după 20 de săptămâni. Nu te bate. Copil mare sănătos
Lasa un comentariu:
Trebuie să vă înregistrați sau să vă conectați pentru a putea comenta.
- Construiți un grafic:
- Înregistrare
- Amintește-ți parola
- Informație:
- Înregistrați: persoane
- Diagrame BT:buc.
- Întrebări frecvente despre diagrame
- Reguli despre Betashka
- Căutați „Yasha” și căutați „Doamne”
- Ajutor la descifrarea gr. BT
- Ajutor pentru începători
- AzBuka Betashki pentru începători
- Blogul de comunicare a planificatorilor
- Topurile BT „însărcinate”.
- Conducătorii noștri
- Contacte
- Secțiuni:
- Cutie cu nisip (35)
- Temperatura bazală (5184)
- Planificarea sarcinii (8882)
- Tehnologii de reproducere (FIV, ICSI, AI) (427)
- Sarcina (4372)
- naştere (1005)
- Copii (1640)
- Sănătate (3407)
- Consultanță de specialitate (337)
- Recenzii despre medici (364)
- Recenzii despre clinici (instituții medicale) (11)
- Jurnalele personale (1220)
- Credință și religie (156)
- Concursuri și promoții (297)
- Timp liber și călătorie (136)
- Întâlnirile noastre (15)
- Feedback despre magazinele online străine (27)
- Hobby-uri și petrecere a timpului liber (265)
- Lucrate manual (produse lucrate manual) (77)
- Felicitări (2280)
- Geografie (216)
- Nişă (6669)
- Medicamente: cumpăr/vând/dăruiesc (102)
- Coş (5573)
- Mesaje de administrare (123)
- lista de secțiuni
- Adăugați o recenzie despre medicul dumneavoastră
- Cum ai ajuns la Bateshka?
- Rețete cu fotografii
- 20 de fapte despre mine, haideți să ne apropiem unul de celălalt
- Galeria noastră foto!
- „Slim” Să slăbim împreună!
- Caritate la BTeshka
- Premiul BTshka 2017!
- Test! „Ce am fost, ce am devenit-2”
Subiecte noi de blog:
- Planificarea sarcinii:
- Online: Vizitatori: 98
Înregistrați: 31, invitați 67.
Utilizarea materialelor numai cu permisiunea administrației, sub rezerva unui link activ către site.
uziprosto.ru
Enciclopedia ultrasunetelor și RMN
Examinarea Doppler a fătului, indicatori și norme
Medicina modernă este în continuă dezvoltare. Acest lucru este valabil mai ales pentru dezvoltarea metodelor de cercetare. Și aceasta nu este în mare măsură apariția unor noi metode, ci dezvoltarea celor existente, extinzându-le aplicarea.
În ultimele decenii, metoda de cercetare cu ultrasunete a extins în mod semnificativ sfera și gama capacităților de diagnosticare. Dezvoltarea metodei Doppler, elastografia, permite nu numai evaluarea structurii zonei studiate, ci și evaluarea funcției, pe baza datelor privind aprovizionarea cu sânge în zona de interes.
Ecografia în obstetrică este folosită relativ recent, dar este principala metodă de screening. Istoricul utilizării Doppler în studiul fătului are aproximativ 25 de ani. În acest timp, s-au acumulat suficiente informații și experiență, pe baza cărora se poate susține că această metodă ajută la diagnosticarea unui număr mare de patologii și la alegerea planului corect de management al sarcinii.
Metoda Doppler
Evaluarea stării fătului cu ajutorul dopplerometriei se bazează pe dependența parametrilor fetali de fluxul sanguin în vasele de alimentare și de parametrii lor de viteză. Viteza fluxului sanguin în vasele studiate depinde de o serie de factori: tipul de vase și proprietățile elastice ale acestora, tensiunea arterială și volumul sângelui circulant. Abaterea parametrilor de viteză de la norma stabilită poate fi un semn de patologie fetală, disfuncție a circulației uteroplacentare.
Metoda se bazează pe efectul descris de Doppler la sfârșitul secolului al XIX-lea. A fost formulat ca o lege a opticii și acusticii, dar și-a găsit o largă aplicație în medicină, în special în ultrasunete. În obstetrică, aparatele bazate pe efectul Doppler sunt: detectoare de bătăi ale inimii fetale, cardiotocografe, aparate de diagnostic cu ultrasunete cu funcție Doppler.
În ecografie, acest efect este utilizat în două forme: cartografierea color Doppler (CDM) și curbele de viteză a fluxului sanguin. Cu ajutorul fluxului de culoare, prezența fluxului sanguin și direcția acestuia sunt determinate de fluxurile calde și reci. CSC vă permite să determinați viteza maximă sistolică și diastolică finală, indicele de rezistență.
Efectuarea de cercetări
Dopplerografia fătului se efectuează în timpul diagnosticului cu ultrasunete, dacă este indicat. Toate dispozitivele moderne pe care se efectuează examinarea cu ultrasunete a femeilor însărcinate au această funcție. Pentru o femeie însărcinată, un examen Doppler nu este diferit de un examen convențional, nu necesită pregătire specială, dar poate dura mai mult.
Examinarea Doppler a unei femei însărcinate
În timpul diagnosticului, medicul determină viteza fluxului sanguin și indicii de rezistență în vasele studiate. Volumul diagnosticului Doppler al fătului este individual și depinde de indicații. Acest lucru se datorează faptului că acest tip de diagnosticare necesită utilizarea unei puteri mai mari, iar aceasta, la rândul său, duce la o încălzire mai puternică a țesuturilor. În prezent, nu există suficiente date pentru a afirma că Doppler-ul are un efect negativ asupra fătului și a cursului sarcinii, dar acest lucru nu exclude prezența acestora. Prin urmare, diagnosticarea trebuie efectuată conform indicațiilor și în cantitatea potrivită.
Rezultatele cercetării și normele
Arterele uterine
Datorită faptului că cu ultrasunetele convenționale în modul B aceste artere nu sunt vizualizate, căutarea vaselor are loc folosind fluxul de culoare. Este necesar să se determine indicele de rezistență pentru CSC. Examinarea Doppler ar trebui efectuată pe ambele părți, deoarece de cele mai multe ori disfuncția fluxului sanguin uteroplacentar este unilaterală.
Normele indicelui de rezistență în arterele uterine
Cea mai frecventă cauză a creșterii indicelui de rezistență este o încălcare a invaziei trofoblastului. În patologie, valorile acestui indicator sunt foarte variabile și pot diferi semnificativ unele de altele chiar și după intervale scurte de timp.
arterelor ombilicale
Determinarea fluxului sanguin în arterele ombilicale, a vitezei sale și a indicelui de rezistență este destul de dificilă și de rutină. Metoda necesită experiență și respectarea unui număr de condiții pentru a obține rezultate corecte.
Pentru o cercetare corectă, aveți nevoie de:
- utilizarea unui filtru de frecvență ar trebui să fie minimă
- măsurarea trebuie efectuată cu mișcări fetale minime, ritmul cardiac nu trebuie să depășească 160 bpm.
- măsurarea se efectuează de 4-5 ori, valoarea medie este considerată adevărată (variabilitatea de cel mult 10% este considerată optimă)
- pentru a determina indicatorii de flux sanguin, se selectează secțiunea mijlocie a arterelor ombilicale
- unghiul optim pentru dopplerometrie este de până la 45°, dar valorile de până la 60° sunt acceptabile
- studiul se realizează cu poziția unei femei însărcinate pe spate.
Norme ale indicatorului IR în diferite etape ale sarcinii
În al doilea și al treilea trimestru, există o scădere marcată a rezistenței arterelor ombilicale. Acest lucru se datorează creșterii crescute a ramurilor terminale ale arterelor ombilicale și creșterii fluxului sanguin în vilozitățile coriale. Odată cu scăderea aportului de sânge uteroplacentar, există o scădere a vitezei maxime a fluxului sanguin diastolic și, în consecință, o creștere a indicelui de rezistență.
O scădere persistentă a circulației uteroplacentare determină întârzierea creșterii intrauterine. Diagnosticul acestei afecțiuni este foarte important, deoarece o creștere critică a IR (pe fondul absenței fluxului sanguin diastolic sau prezenței fluxului sanguin diastolic invers) timp de 2 săptămâni duce la moartea fătului în toate cazurile.
Aortă
Studiul aortei și al indicatorilor de flux sanguin se face cel mai bine în regiunea toracică, înainte de plecarea ramurilor mari. Determinarea parametrilor Doppler în aortă se realizează într-o perioadă de câteva săptămâni și mai târziu. Acest lucru se datorează faptului că, în primul trimestru de sarcină, parametrii de viteză în aortă nu se schimbă nici măcar în prezența patologiei, deoarece capacitățile sale compensatorii sunt mari. În același timp, modificarea indicatorilor în aortă este un criteriu mai specific și mai important din punct de vedere diagnostic datorită faptului că reflectă gradul de hipoxie și tulburări hemodinamice la fătul însuși.
În absența patologiei, cu o creștere a duratei sarcinii, indicele de rezistență se modifică ușor și are loc o creștere a vitezei fluxului sanguin.
Norme Doppler în aorta fetală
Perioada de sarcină, săptămâni Indicele de pulsație (PI) Indicele de rezistență (RI) Viteza medie a fluxului sanguin, cm/s
Artera cerebrală medie
Fluxul sanguin în artera cerebrală medie la un făt cu boală hemolitică, dopplerografie
Studiul fluxului sanguin în această arteră este adesea de natură aplicată. Pentru a determina artera, se folosește fluxul de culoare, urmat de măsurători Doppler. În mod normal, în al doilea și al treilea trimestru de sarcină, există o scădere treptată a indicelui de rezistență vasculară și o creștere a vitezei medii a fluxului sanguin.
În cazul hipoxiei fetale, are loc centralizarea circulației sanguine, ceea ce duce la o creștere a indicatorilor de viteză în arterele cerebrale și, în consecință, la o scădere a indicelui de rezistență. O creștere a indicelui de rezistență poate fi un semn al hemoragiei intracerebrale.
Norme Doppler în artera cerebrală
Conducta venoasă
Acest vas este o continuare a venei ombilicale din interiorul corpului fetal. Vasul este ușor de identificat în modul B prin ultrasunete convenționale. Nu există norme și indici de flux sanguin general acceptați pentru ductul venos. Pentru a detecta patologia, aceștia sunt ghidați de indicatori zero și invers ai fluxului sanguin în diastolă.
Semnificația practică a tipului de flux sanguin în canalul venos este prezentă în încălcarea dezvoltării intrauterine și a defectelor cardiace. Adesea, dopplerometria acestui vas se efectuează dinamic cu întârziere în dezvoltare și vă permite să decideți cu privire la problema prelungirii sarcinii sau a nașterii de urgență.
Pe lângă studierea fluxului sanguin în vasele principale, Dopplerografia este utilizată pe scară largă pentru ecocardiografia Doppler intrauterină. Această metodă de înaltă tehnologie este principala pentru detectarea intrauterină a defectelor cardiace la făt.
Conținutul mare de informații al dopplerometriei este de netăgăduit, totuși, trebuie avut în vedere că această metodă nu trebuie să devină una de screening. Desigur, nu există date fiabile cu privire la impactul negativ al dopplerometriei asupra unei femei însărcinate și a unui copil nenăscut, dar cantitatea de cercetare ar trebui determinată individual și să nu depășească nivelul minim necesar.
Indicațiile pentru sonografia Doppler sunt:
- din partea unei femei însărcinate - toxicoză, patologia rinichilor, a sistemului cardiac și a vaselor de sânge
- din partea copilului nenăscut - întârziere a creșterii intrauterine, suspiciune de boli de inimă și pat vascular
- caracteristici ale cursului și patologiei sarcinii - sarcină multiplă, polihidramnios, oligohidramnios, îmbătrânirea prematură a placentei
- antecedente obstetricale agravate - sarcina nedezvoltata, moarte fetala intrauterina, intarziere de crestere intrauterina in timpul sarcinilor anterioare.
Indicele de pulsație al ductului venos este normal
Golubitoks din diabet. Site oficial.
Cum determinăm acest tip de diabet? Este necesar să treceți așa-numitele teste de stres, atunci când zahărul este determinat nu numai pe stomacul gol, ci și după ce ați luat o masă bogată în carbohidrați (de obicei, siropul de zahăr este utilizat ca atare) - zahărul din această probă nu trebuie să depășește 10 mmol/l. Comanda golubitoks pentru o promoție - [link-1] - citește recenzii 95% dintre pacienți au prezentat o scădere stabilă a zahărului din sânge, indiferent de alimentație; 67% au redus cantitatea până în a treia săptămână de la administrarea tincturii.
Sistem limfatic.
Ce este limfa? Lichidul conținut în sânge (plasmă) trece prin pereții capilarelor și pătrunde în țesuturi. Acum este lichid interstițial. Se infiltrează în spațiile intercelulare, hrănește celulele și îndepărtează o parte din produsele toxice ale activității lor vitale. În lichidul interstițial, există o acumulare de produse metabolice - ioni, fragmente de lipide care s-au rupt în bucăți, fragmente de celule distruse. O parte din lichidul interstitial este colectat de vene, restul este excretat de limfatice.
De-a lungul traseului vaselor există ganglioni limfatici - ovali, de 0,3-3 cm în dimensiune, formațiuni, care trec prin care limfa este eliberată de substanțe nocive și agenți patogeni și îmbogățită cu limfocite, adică îndeplinește una dintre funcțiile de barieră ale organismului. .
Vasele limfatice se contopesc în trunchiuri, iar cele ulterioare în canale limfatice. În același timp, limfa este colectată din cea mai mare parte a corpului în ductul toracic stâng (lungime 30-45 cm), care se varsă în nodul venos stâng (joncțiunea venelor subclaviei stângi și jugulare interne) și din partea superioară. partea dreaptă a corpului - în ductul limfatic drept, care curge în vena subclavie dreaptă.
Este posibil să se determine oncologia în stadiul preclinic?
Cum să preveniți dezvoltarea oncologiei în stadiul preclinic, adică înainte de apariția plângerilor și manifestărilor, sau să vă asigurați că sunteți în afara pericolului? Programele special dezvoltate ale Centrului de tratament vă vor ajuta în acest sens. Programele vizează diagnosticarea și monitorizarea tratamentului cancerelor de prostată, testiculelor, ovarelor, colului uterin și endometrului, pancreasului, vezicii biliare, căilor biliare, stomacului, ficatului, intestinelor și pulmonare. «ONCORISK - Evaluarea riscului de laborator de oncologie.
Dacă ești atât de inteligent. Despre a lui, despre fetiță
De foarte multe ori vrei să spui oamenilor dacă ești atât de inteligent. atunci de ce esti: -sarac -singuratic -nefericit De ce de cele mai multe ori sfaturile inteligente sunt date de cizmarii fara cizme?
Am trecut analiza pentru hemostaza + VA + D-Dimer. Sarcina și nașterea
Fetelor, buna ziua! Eu sunt cititorul care a ridicat subiectul cu varice NU pe picioare. M-am gândit, m-am gândit și m-am dus dimineața să fac teste. Iata rezultatele, m-a suparat ceva, doctorul i-a spus sa sune doar seara, se intelege, incep sa obosesc putin :)) Concentratia de fibrinogen - 5,8 (normal 1,8-6,0) APTT - 32 ( 20-40) Indicele de protrombină(80-125) r+k - 10+8=18 (19-27) ma - 55 (40-52) ITP - 15,3 (6-12) Agregarea trombocitară ADP(50-75) RKMF - negativ (negativ) D-Dimmer.
Vera încă mai vorbește cu câțiva medici. Din anumite motive, toată lumea este foarte atentă la tromboza fundului. Mâine mi-au promis că voi primi părerile unui alt medic.Despre clopoțeii - am decis să beau, voi bea 21 de zile, apoi vedem. Despre Wobenzym. Nu știu, vom vedea, nu este acolo acum.
Apropo, iată mai multe sfaturi:
Este mai bine să nu stai în picioare sau să stai - este mai bine să mergi și să stai întins. Dacă stai - atunci pe o minge moale (există așa de uriașe).
Fa exercitii. Cu această ocazie îmi doresc foarte mult să intru în cursuri, dacă aflu, voi spune, dintr-o dată îmi va veni altcineva la îndemână.
Înot foarte bun. Sincer - avem o piscină pe Krasnogvardeiskaya, dar sunt foarte disprețuitor, sau așa ceva. Mi-au promis să aflu despre piscina de pe Chertanovka - voi scrie și ce și cum. Există un fel de apă - am uitat, fie arteziană, fie ozonată. În general, învăț, scriu.
Ajutor. Alti copii
Buna ziua! Vreau să cer ajutor. În primul rând, voi descrie situația: Prietenul meu apropiat are o fiică, are 2 ani. În urmă cu aproape 3 luni a fost diagnosticată cu meningo-encefalită. Avea o temperatură ridicată. A fost mușcată de o căpușă, a mușcat sau a nu mușca nu este clar, dar așa cum spune bunica ei, s-a plâns de mușcătură. A fost internată la spital la terapie intensivă și a fost conectată la un ventilator. Acum 2 luni, ai putea spune că era în remediere. A oprit dispozitivul și a venit în fire. Au fost transferați la
Primul screening, listerioza si. doar pentru tine.)). Sarcina.
Salutare tuturor. Te citesc de mult timp scriind si anonim)))))) Astazi in sfarsit am facut o ecografie si vreau sa ma alatur oficial companiei tale!))))) Sanatate, sanatate si inca o data sanatate la toti !! E greu să faci fără întrebări. 🙂 1) Ce ai văzut la prima ecografie de screening? Doar KTR-ul, locul de atașare, gulerul a mai fost numit - și atât. Degetele și interiorul organele nu se uită încă, nu? Și apoi am un LCD, nu au trișat? 2) A venit o analiză uluitoare pentru listerioză - la mine s-au găsit anticorpi împotriva acesteia.
1. dimensiunea coccigiană-parietală a fătului
2. dimensiunea biparietală a fătului
3. ritmul cardiac fetal
4. prezenta unui sac vitelin (poate sa nu mai fie vizualizat)
5. Oasele boltei craniului
6. coloana vertebrală fetală
7. peretele abdominal anterior
8. vezica urinara
9. oase noi
11. membrele fetale
13. canal venos al fătului (nu știu, poate că nu se uită la LCD)
14. localizarea corionului, structura corionului
Dar toate acestea au fost urmărite la circ și date în descriere. În LCD, probabil că se uită și la același lucru, doar vorbesc despre mai puțini parametri. Acolo, pentru screening, în general, aproape KTR se scrie doar. Deci nu vă faceți griji pentru asta.
Nu voi spune nimic despre listerioză, nici măcar nu am auzit despre un lucru atât de rău. Dar dacă sunteți jenat de un specialist în boli infecțioase din semi-ke, cereți o trimitere la un spital de boli infecțioase (este situat pe autostrada Volokolamsk). Există medici foarte competenți, până la urmă lucrează cu infecții în fiecare zi. Și direcția ar trebui să fie dată gratuit LCD-ului acolo. În general, deși este înfricoșător să mergi la clinica de boli infecțioase, este mai bine să mergi unde este potrivit să-ți dai seama decât să mergi doar la clinică. Și deci nu este nimic groaznic acolo, totul este foarte frumos.
bătăile inimii fetale - spune-mi te rog. Planificarea sarcinii
Fetelor, știți o mulțime de lucruri aici și ce înțelegeți, poate îmi puteți spune ceva. Sunt la a 7-a săptămână de menstruație, ovulația a întârziat - de fapt a 4-a săptămână. Acum o saptamana au pus o detasare la ecografie, ieri au spus ca dezlipirea pare sa fie in refacere, dar iata bataile inimii - au vazut ceva (nu inima aia de bebelus, nu pulsul meu), 105 batai pe minut. Bunul doctor a spus ca ar fi mai bine daca ar fi pulsul meu: 0 (pentru ca daca acesta este pulsul unui copil, atunci drumul direct pana la noi. Tu insuti intelegi unde, dar norma.
Într-un loc BUN, fă o ecografie. UN medic BUN.
Ceea ce ți s-a spus miroase a ignoranță.
Dacă există probleme, atunci trebuie să știți despre asta și nu „fie SB, fie puls”
1) Este aproape imposibil ca medicii cu experiență să greșească (al cărui puls). Am văzut cu ochii mei: o astfel de întunecare ovală este vizibilă acolo - un ou fetal și pulsează. Da, este greu de calculat (acolo există o mare eroare), dar al cărui puls este greșit.
2) Pe termenul tău SB, asta este prea mult. De obicei.tolerabil. De exemplu, eu (în embrion în sens) am avut 110. Apropo, din cauza detașării, SB chiar poate scădea ușor. Este permis până la 100.
Unde este un neuropatolog bun la Moscova? Alti copii
L-am scos într-un fir separat. Am decis să nu injectez încă celebrosilină, ci să o arăt pe fetiță mai multor medici. Spune-mi cine?
Mami supărată, ascultă sfaturi ca Cherokee! După un „specialist foarte competent”, ne-am câștigat și o luxație obișnuită a umărului, iar acum ne străduim să ne sprijinim mâinile, iar luxația interferează foarte mult: ((Și dacă sunetul unei articulații pop-up) a apărut deja, atunci în niciun caz nu încărcați aceste locuri exerciții care duc la un astfel de sunet - fiecare crăpătură este însoțită de abraziunea capetelor articulațiilor, asigurați-vă că acordați atenție terapeutului dvs. de masaj și instructorului de terapie cu exerciții fizice.Este necesar pentru a oferi articulațiilor o soluție naturală, dar acest lucru nu înseamnă că nu ar trebui să lucrați cu ele deloc, ci pur și simplu alegeți exercițiile potrivite pentru dezvoltarea lor.
Au făcut un doppler. Disfuncție venoasă.. Alți copii
Astăzi au făcut un doppler în Nevromed. Concluzie: disfuncție venoasă. Ea nu a explicat nimic, a spus că toate întrebările sunt pentru un neurolog. Spune-mi ce ar putea fi și ce să fac în continuare? Sau nu mai este tratat?
Polihidramnios. Cum să te descurci cu asta?. Sarcina și nașterea
Am făcut o ecografie astăzi (Vă mulțumesc tuturor pentru sprijin!). Doctorul mi-a spus imediat că stomacul meu este mare și eu însumi îl simt. Drept urmare, mi-au dat polihidramnios. Nu am avut asta în ultima mea sarcină, așa că nu știu deloc ce amenință și dacă se poate face ceva în acest sens. Mâine la doctor, dar vreau să știu experiența celor care sunt familiarizați cu asta. Slavă Domnului că copilul este bine! Dar placenta este încă puțin scăzută, dar sper să se ridice.
Fontanela pulsa. Un copil de la naștere până la un an
Nu am mai văzut așa ceva până acum, dar acum este vizibil cu ochiul liber. Probabil acum două săptămâni. Am vorbit cu un neurolog, a tacut mult timp, a pus intrebari si mi-a prescris Diakarb 3 zile si Asparkam. Am foarte multă încredere în ea, ea a scos-o pe Katya pentru mine. Dar ceea ce ea nu a spus, a spus că vom vorbi în 3 zile. Și m-am încordat cumva. Nici nu vreau să mă urc pe Internet, acum o să dorm deloc. Mai bine spuneți-mi, este foarte înfricoșător?
Durere pulsantă ușoară? Sarcina și nașterea
Buna ziua, sunt insarcinata in 6 saptamani, abdomenul inferior trage periodic de stomac dar nu mult. Am fost la doctor si a spus ca totul este bine, dar tot ma ingrijoreaza putin. Uneori simt o ușoară durere pulsantă în abdomenul inferior, pe lateral. Nu mă doare, dar mi-e foarte teamă că ar putea fi ceva în neregulă. Imi puteti spune daca este normal. Mă refer la această ușoară durere pulsantă. Poate cineva a avut același lucru?
Sorbituri dreapta-stânga, furnicături - normal, nu înfricoșător. Principalul lucru este să te asculți și să nu-ți faci griji. În plus, medicul a confirmat și că nu au existat temeri. Deci totul va fi bine! Ai grijă de tine și de burtă!
Stimularea travaliului fara indicatii. Sarcina și nașterea
Aproape o poveste de groază, dar este mai bine să știi decât să nu știi. Creșterea numărului de pacienți cu paralizie cerebrală în ultimii ani indică faptul că numărul leziunilor la naștere a crescut. Acest lucru este direct legat de utilizarea RODOSTIMULATION. Agenții de rodostimulare au fost utilizați în străinătate de la începutul anilor 50, iar în Rusia de la începutul anilor 60. De atunci, s-a înregistrat o creștere bruscă a numărului de copii cu paralizie cerebrală. În timpul nașterii apar procese fiziologice (adică normale) care sunt strâns legate.
Întrebările sunt aici. Planificarea sarcinii
Fetelor, dar întrebarea mea a apărut după o conversație cu soțul meu 🙂 Am văzut un bărbat cu o cusătură după operație - merge drept de-a lungul stomacului, iar buricul se învârte într-un arc și din nou drept. Am sugerat ca in acest caz buricul poate fi scos si cusatura sa fie facuta exact in centru (estetic, stomacul este deja stricat oricum), iar sotul spune ca este imposibil, ca ceva important sa ramana acolo de la nastere, si el Este nevoie. Și întrebarea este - după tăierea cordonului ombilical, ce se întâmplă cu vasele de sânge la un copil? Cum dispar? Unde.
Fluxul sanguin al ductului venos este întrerupt. Sarcina și nașterea
Ce înseamnă? Au scris în încheierea ecografiei la 12,5 săptămâni. Și nici un cuvânt despre asta la recepție. Orice altceva este normal. Poate a avut cineva ceva asemanator, va rog spuneti-mi.
Pulsația ciudată a uterului. Sarcina și nașterea
Sarcina 33 de saptamani. De destul de mult timp ma deranjeaza o pulsatie ciudata a uterului (sau contractii). Aproximativ de 30 de ori pe minut pentru o durată de minute de 3-4 ori pe zi (un pic ca contracțiile vaginului după orgasm, doar în uter). Stie cineva daca acest lucru este normal. Am întrebat diferiți medici, inclusiv când eram la pastrarea în maternitate. Nu le pasă de asta. Se spune că copilul sughiță. Dar nu pare deloc sughiț. De asemenea, sunt îngrijorat de hipertonicitate din 22 de săptămâni.
Cât să plătească o asistentă pentru injecții intramusculare acasă.
Doar nu conduceți la „sănătate”, deoarece sunt puțini vizitatori acolo, iar la prânz va veni asistenta, trebuie să decideți câți bani să-i dați. 50? 100? Seringile noastre. O condiție suplimentară este ca acțiunea să nu fie o singură dată, injecțiile vor trebui făcute săptămânal timp de cel puțin un an. Nu poți merge la clinică, nu există vecini vicleni, nu au învățat încă: ((Spune-mi ceva care merită. Mulțumesc.
GW și temperatură. Alăptarea
Fetelor, poate temperatura doar să crească la 37,7 cu GV? Nu am semne de răceală, dar un mamelon este crăpat până la sânge: (Poate că a apărut o infecție? Ce este?
Marimea taliei si boala. Blogul lui PoLe pe 7ya.ru
Sarcina: primul și al doilea screening - evaluăm riscurile.
Screening în timpul sarcinii - argumente pro și contra. Ultrasunete, analize de sânge și studii suplimentare.
Deja de mai multe ori confruntat cu incompetența medicilor noștri!
Sora mea nu a putut avea copii timp de 9 ani, iar în cele din urmă, datorită FIV, a rămas însărcinată la vârsta de 41 de ani. Toată lumea era nebun de fericită. Doctorul de pe LCD a spus imediat - ca unde ar trebui sa nasti un copil batran. Plus, dupa 1 screening vineri, inainte de weekend, a sunat seara si a spus ca felicitari - vei avea un Down 👿 👿 👿 👿 Săraca femeie a plâns tot weekendul, nu s-a putut calma, prietenii au sfătuit să treacă un test prenatal (da, a costat mult - au plătit 29500r) dar au spus că este eficient. Și în 5-6 zile poți găsi sigur dacă există o patologie sau nu.
Nici nu vă puteți imagina ce au fost aceste 5 zile pentru noi. Sora mea a fost spitalizată nervoasă cu o amenințare. Am fost livrați la timp.
După 5 zile a venit rezultatul; copilul este sănătos - nu au fost identificate patologii.
Fat masculin.
Soțul meu aproape că l-a bătut în cuie pe acest doctor în clinica prenatală, a vrut să o dea în judecată.
Dragi viitoare mamici, nu trebuie sa intrati in panica din cauza medicilor incompetenti.
După această poveste, când am rămas însărcinată, nu am făcut screening.
Am făcut o ecografie și o să merg la un test prenatal vineri imediat. Departe de păcat.
Inima copiilor. Bolile copilăriei
Cauzele suflului cardiac la copii. Caracteristicile sistemului cardiovascular la copii
Sarcina la femeile cu defecte cardiace. Strategie.
Sarcina la femeile cu boli ale sistemului cardiovascular
Este format din patru departamente. Acestea sunt atriul drept și ventriculul drept, care alcătuiesc inima dreaptă, și atriul și ventriculul stâng, care formează inima stângă. Sângele bogat în oxigen care vine din plămâni călătorește prin venele pulmonare către atriul stâng, de acolo către ventriculul stâng și apoi către aortă. Sângele venos prin vena cavă superioară și inferioară intră în atriul drept, de acolo în ventriculul drept și apoi prin artera pulmonară până la plămâni, unde este îmbogățit cu oxigen și intră din nou în atriul stâng. Boala cardiacă este o modificare patologică persistentă a structurii inimii care îi perturbă funcția. Defectele cardiace pot fi congenitale sau dobândite. Malformațiile cardiace congenitale sunt mult mai puțin frecvente decât cele dobândite.
A doua spitalizare - în timpul săptămânii de sarcină pentru a monitoriza starea sistemului cardiovascular și, dacă este necesar, pentru a menține funcția inimii în perioada de stres fiziologic maxim. Acest lucru se datorează faptului că în această perioadă sarcina asupra inimii crește în mod normal semnificativ (una dintre perioadele de sarcină fiziologică maximă) - așa-numitul debit cardiac crește cu aproape o treime, în principal datorită creșterii ritm cardiac. A treia spitalizare - săptămâna trecută pentru a se pregăti pentru naștere și a alege metoda de naștere, a întocmi un plan pentru naștere. Când apare un semn.
Secretele inimii. Defecte cardiace la copii. Prima vizită la medic
Este imposibil să vorbim despre toate defectele cardiace congenitale într-un articol, sunt aproximativ 100. Să ne oprim asupra celor mai comune. Acestea includ ductus arteriosus deschis, defectul septului ventricular. Ductus arteriosus patentat Acesta este vasul care leagă aorta (un vas mare care provine din inimă și transportă sânge arterial) și artera pulmonară (un vas care provine din ventriculul drept și transportă sângele venos la plămâni). În mod normal, canalul arterial permeabil există în uter și ar trebui să se închidă în primele două săptămâni de viață. Dacă acest lucru nu se întâmplă, ei vorbesc despre prezența bolilor de inimă. Prezența sau absența manifestărilor externe (respirație scurtă, tahicardie etc.) depinde de mărimea defectului și de forma acestuia. Manifestări externe care sunt vizibile pentru mamă, poate.
„Inteligenta” fara invazie. Metode prenatale non-invazive.
screening prenatal. diagnosticul prenatal. Examene în timpul sarcinii
Prin urmare, cu o probabilitate de %, malformațiile pot fi excluse. Se măsoară și câteva dimensiuni: lungimea părții osoase din spatele nasului (în această săptămână este normală de la 6 la 9,2 mm - conform autorilor autohtoni și de la 6 la 10,4 mm - după cei străini), BDP (dimensiunea biparietală). ), dimensiunea fronto-occipitală, circumferința capului, a abdomenului, lungimea femurului și a humerusului, oasele piciorului și antebrațului. Pe lângă aceste măsurători, asigurați-vă că acordați atenție formei nasului, a frunții, a maxilarelor superioare și inferioare etc. De exemplu, prezența unei depresiuni în regiunea nasului (în combinație cu o serie de alte semne) poate indica.
Prima ecografie. ecografie în timpul sarcinii
Ce se verifică la prima ecografie în timpul sarcinii
Sarcina mea este de 8 saptamani. În acest moment, ultrasunetele au arătat prezența unui ou fetal și a două corpuri galbene egale în el (la „capete” diferite ale oului), dar ritmul cardiac a fost doar o bătaie. Spune-mi, există date statistice, care este probabilitatea de a dezvolta doi embrioni, dacă nici eu, nici soțul meu nu am avut gemeni în familie?
Ciclul este neregulat, în medie 31 de zile, intervalul este de la 28 la 45. Prima zi a ultimei menstruații este 23.04.2008, cele anterioare - 25.03.2008.
Sexul neprotejat a fost între 4.05 și 9.05. Nu a existat sex înainte sau după această perioadă.
28.05.2008, perioada obstetricala 5 saptamani 1 zi - bhCG 14224. Rezultat ecografie - dimensiunile interne ale oului fetal 11x5x8, embrionul nu este vizualizat, sacul vitelin nu este vizualizat, tonusul miometrului este crescut.
06/04/2008 perioada obstetricala 6 saptamani 1 zi. Embrion și sacul vitelin vizibil la ecografie. CTE 11 mm, diametrul oului fetal 30 * 27 (am uitat a treia dimensiune, pentru că rezultatele nu mi-au fost date în mâini). Termenul pentru ecografie este stabilit la 7 săptămâni (ceea ce, după calculele mele, nu poate fi).
Și cel mai important - bătăile inimii nu sunt audibile și nu sunt vizibile.
Am o întrebare: care este vârsta mea gestațională reală? Poate un embrion să fie mai mare decât în mod normal la termen? Cât de probabilă este o eroare în diagnosticul medicilor!
Va rog ajutati, sunt deja epuizat!
Nici mai mult, nici mai puțin. Cât lichid amniotic este necesar?
Cu o examinare externă, părțile fătului sunt clar definite, se aud tonurile inimii, iar uterul este dens. O determinare mai precisă a severității oligohidramniosului este posibilă cu ultrasunete. Diagnosticul de oligohidramnios la ultrasunete se bazează pe determinarea cantității de lichid amniotic și pe calculul indicelui lichidului amniotic (AFI), care este calculat automat de aparatul cu ultrasunete după măsurarea cantității de apă în mai multe locuri. Cantitatea de lichid amniotic este considerată normală dacă valoarea IAI este în intervalul 5 până la 8 cm; IAI de la 2 la 5 cm este considerat ca oligohidramnios moderat, IAI mai mic de 2 cm ca oligohidramnios pronunțat. Studiul Doppler al fluxului sanguin în sistemul „mamă – placentă – făt”, care
Elementele de lichid amniotic pot fi detectate la examinarea scurgerii vaginale; așa-numitul amniotest este cea mai eficientă și rapidă metodă de diagnosticare a rupturii premature a membranelor, bazată pe determinarea proteinei placentare în secreția vaginală. În mod normal, această proteină nu este prezentă în secrețiile vaginale. Dacă scurgerea apei este semnificativă, femeia simte disconfort din cauza faptului că lenjeria ei devine periodic umedă de apă. In cazul depistarii scurgerii de lichid amniotic (ruptura prematura a membranelor) in timpul sarcinii premature, femeia trebuie internata intr-o camera separata, repaus la pat si control obligatoriu h.
Bataia vietii. Controlul ritmului cardiac fetal.
Acest lucru distinge o inimă fetală de o inimă adultă. Aceste caracteristici structurale ale inimii contribuie la faptul că oxigenul pătrunde în toate organele și sistemele fătului. După ce se naște copilul, foramenul oval se închide și canalul arterial se prăbușește. Pentru a evalua activitatea cardiacă a fătului, se utilizează ultrasunete (ultrasunete), EchoCG (ecocardiografie). auscultarea (ascultarea) fătului, CTG (cardiotocografie). Ecografia inimii fetale La începutul sarcinii, inima fetală poate fi determinată cu ajutorul unui examen cu ultrasunete (ultrasunete). Normal cu ultrasunete transvaginale (sondă de intrare.
Ascultând zgomotele cardiace ale fătului, obstetricianul determină ritmul acestora: tonurile pot fi ritmice, adică apar la intervale regulate, iar aritmice (neritmice) - la intervale neregulate. Tonurile aritmice sunt caracteristice malformațiilor cardiace congenitale și hipoxiei intrauterine (deficiență de oxigen) a fătului. Natura tonurilor este determinată și de ureche: se disting tonurile clare și surde ale inimii. Tonurile clare se aud clar și sunt normale. Surditatea tonurilor indică hipoxie intrauterină. Bătăile inimii fetale pot fi auzite slab în cazul: localizarea placentei pe peretele anterior al uterului; polihidramnios sau oligohidramnios; excesul de grosime a peretelui abdominal anterior în obezitate; sarcina multipla; motor crescut.
Deja vizibil? Ecografia în primul trimestru de sarcină.
În acest caz, dimensiunea ovulului este de 2-4 mm. Embrionul se determină din a 5-a săptămână de sarcină cu un studiu TV și de la 6 săptămâni cu un TA ca formațiune liniară albă în cavitatea ovulului fetal. În același timp sau puțin mai târziu, bătăile inimii pot fi determinate. În mod normal, în prezența unui ciclu menstrual regulat, este necesar să se determine prezența unui embrion în ovulul fetal la 6 săptămâni de sarcină cu o scanare TV. În acest moment, nu este necesar să se facă o ecografie, dar dacă se efectuează (la cererea femeii, cu avort spontan), atunci la 6 săptămâni trebuie determinat embrionul. Și dacă ciclul este neregulat, atunci perioada menstruației nu poate fi determinată cu exactitate. Apoi perioada este determinată de ultrasunete și, dacă nu există embrion, se uită din nou. Dacă vreuna este respinsă.
Teste hormonale. Medicina si sanatate
Vă rugăm consultaţi. Am multe kilograme în plus. Vreau să merg la dietă. Înainte de asta, aș dori să-mi verific nivelul hormonal. Cine s-a confruntat - ce hormoni trebuie verificați cu excesul de greutate? Sunt atât de mulți. Vreau să vin la endocrinolog cu analize gata făcute. Multumesc Lena
1) Indicele de masă corporală \u003d Greutatea corporală (kg) / înălțimea (în metri) pătrat (2 grade) Normă pentru o femeie 18,5 - 24,9
2) Distribuția țesutului adipos se evaluează în raport cu circumferința taliei la circumferința șoldurilor - OT/OB. Distribuția Android a grăsimii corespunde unui coeficient ridicat de OT / OB - mai mult de 0,83 pentru femei. Valoarea mare a acestui coeficient indică dezvoltarea complicațiilor metabolice ale obezității (boli cardiovasculare, diabet de tip 2, hipertensiune arterială, hiperlipidemie, rezistență la insulină)
3) Tensiunea arterială
5) Radiografia craniului
6) Cercetare de laborator:
Nivelul glucozei a jeun
activitatea gamma glutamat transferazei
Nivelurile de colesterol LDL și HDL
Apoproteina B și nivelul acidului uric
Hormoni (LH, FSH, prolactină, testosteron, estradiol (E2), TSH și T4 liber.
3. Examen ginecologic
Uneori, în cazul obezității de tip abdominal, se observă simptome similare cu manifestările hipercortizolismului. La astfel de pacienți, se investighează suplimentar ritmul zilnic al secreției de cortizol, excreția de cortizol liber în urină și se efectuează un mic test cu dexometazonă.
1 verificați funcția tiroidiană - faceți-vă testat gratuit T4 și T T G
2 excludeți rezistența la insulină - măsurați talia (pentru femei, nu trebuie să depășească cm), măsurați peptida C pe stomacul gol, faceți o încărcătură de zahăr / curbă de zahăr
3 să fie verificat de un ginecolog - excludeți polichistul
4 control cortizol dimineata, actg
©, 7ya.ru, Certificat de înregistrare în mass-media El Nr. FS.
Retipărirea mesajelor din conferințe este interzisă fără a specifica un link către site și către autorii mesajelor înșiși. Retipărirea materialelor din alte secțiuni ale site-ului este interzisă fără acordul scris al ALP-Media și al autorilor. Opinia editorilor poate să nu coincidă cu opinia autorilor. Drepturile autorilor și ale editorului sunt protejate. Suportul tehnic și externalizarea IT sunt realizate de KT-ALP.
7ya.ru este un proiect de informare pe probleme de familie: sarcină și naștere, parenting, educație și carieră, economie casnică, recreere, frumusețe și sănătate, relații de familie. Pe site funcționează conferințe tematice, bloguri, se mențin evaluări ale grădinițelor și școlilor, se publică zilnic articole și se organizează concursuri.
Dacă găsiți erori, defecțiuni, inexactități pe pagină, vă rugăm să ne anunțați. Mulțumesc!