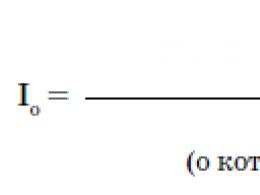Raccolta di anamnesi genealogica. Fasi della raccolta delle informazioni genealogiche
1.1. Redigere un pedigree di una famiglia con un numero di generazioni di almeno 3, che rifletta la presenza o l'assenza di malattie ereditarie;
1.2. Determinazione dell'onere generale della storia con il calcolo dell'indice di carico:
Un indice superiore a 0,7 indica un'anamnesi gravata.
1.3. Determinazione della direzione di gravare la storia genealogica con il calcolo dell'indice di carico per il gruppo nosologico:
Un indice superiore a 0,4 indica un'anamnesi gravata per questo gruppo nosologico.
Grado: 1) la storia genealogica è gravata;
2) la storia genealogica non è gravata.
2. Valutazione della storia biologica.
Tabella 3.1.
Condizioni che caratterizzano la storia biologica
| Termini | Elenco dei fattori avversi |
| Caratteristiche del periodo prenatale | Tossicosi della prima e della seconda metà della gravidanza, minaccia di aborto spontaneo, ipossia fetale intrauterina, malattie extragenitali della madre, rischi professionali dei genitori, interventi chirurgici durante la gravidanza, malattie virali della madre durante la gravidanza |
| Caratteristiche dei periodi intranatale e postnatale | Travaglio prolungato o rapido, taglio cesareo, asfissia, trauma alla nascita, prematurità, malattia emolitica, malattie acute infettive o non infettive |
| Impatti che danneggiano la salute in futuro | Malattie acute ripetute di qualsiasi eziologia, trasferimento precoce all'alimentazione artificiale |
Grado: 1. La storia biologica è favorevole;
2. La storia biologica è sfavorevole
3. Valutazione della storia sociale.
Tabella 3.2.
Parametri della storia sociale
| Opzioni | Il massimo della prosperità |
| Caratteristiche della completezza della famiglia | C'è un padre, una madre e un parente prossimo |
| Livello di istruzione familiare | Istruzione secondaria specializzata (scuola tecnica, scuola professionale) |
| Il clima psicologico della famiglia | 1) L'atteggiamento verso il bambino è pari, affettuoso, amichevole, il bambino è desiderato; 2) I rapporti tra i genitori sono amichevoli; 3) Nessuna cattiva abitudine |
| Condizioni abitative | La famiglia ha un appartamento separato con una superficie di almeno 6m 2 a persona |
| Sicurezza finanziaria della famiglia | 60% del budget minimo di consumo per una famiglia di 4 persone |
| Il livello delle condizioni sanitarie e igieniche per la cura di un bambino e di un appartamento | Minimo-ottimo |
Grado: 1. Storia sociale favorevole.
2. Storia sociale avversa
Conclusione generale.
Conclusione: 1. Non sono state trovate deviazioni nell'ontogenesi.
2. Ci sono deviazioni nell'ontogenesi (indicare quale storia, elencare i fattori avversi)
Durante il patronato primario, il medico deve valutare l'anamnesi genealogica, biologica, sociale. Se una o più delle anamnesi hanno una caratteristica negativa e tutti gli altri criteri che caratterizzano la salute sono positivi, il bambino viene classificato come IIA per motivi di salute. Agli esami successivi, in caso di rivelazione di nuovi parametri caratterizzanti l'anamnesi, vengono rivalutati.
Appendice 4
Valutazione delle variazioni della frequenza cardiaca e della pressione sanguigna durante il test
con 20 squat
| Punteggio di reazione | Impulso, batte in 10 secondi | Pressione arteriosa, mm Hg st | Respiro dopo prova | |||||
| Prima della prova | Dopo la prova | Aumento in % | Tempo per tornare ai valori iniziali, min | Massimo | Minimo | Ampiezza si | ||
| Favorevole | 10-12 | 15-18 | 25-30 | 1-3 | da +10 a +20 | a 10 | Aumento | Nessun cambiamento visibile |
| Ammissibile | 13-15 | 20-23 | 51-75 | 4-5 | da +25 a +40 | da -10 a -20 | Aumento | Un aumento di 4-5 respiri al minuto |
| sfavorevole | 16 e > | Debole, la comparsa di aritmia | 80 e > | 6 e > | La caduta | Nessun cambiamento o aumento | Diminuire | Mancanza di respiro con impallidimento, lamentele di malessere |
Allegato 5
determinazione del gruppo sanitario in funzione della natura e della gravità di alcune deviazioni comuni nello stato di salute.
| Nome della deviazione | Gruppo di salute | Criteri clinici | ||
| Il sistema cardiovascolare | ||||
| Soffio cardiaco funzionale | II | |||
| Ipertrofia giovanile del cuore, forma del cuore mitralico, cuore piccolo (pendente). | II | |||
| Tachicardia, bradicardia, aritmia sinusale, extrasistolia. | II | In assenza di malattie cardiache. | ||
| Abbassamento della pressione sanguigna. | II | Con una diminuzione della pressione sanguigna sistolica nei bambini da 8-12 anni a 80-85 mm Hg, 13-16 anni - fino a 90-95 mm Hg. | ||
| Disfunzione autonomica (NCD per tipo ipotonico) | III | Diminuzione della pressione arteriosa sistolica nei bambini di età compresa tra 8 e 12 anni al di sotto di 80-85 mm Hg. e 13-16 anni al di sotto di 90-95 mmHg. in presenza di maggiore affaticamento, mal di testa, labilità del polso, sudorazione. | ||
| Disfunzione autonomica (NDC per tipo iperteso) | III | Aumenti transitori della pressione sanguigna sistolica fino a 135-140 mm Hg. (raramente fino a 150 mm Hg) in presenza di disfunzione autonomica - sudorazione, tachicardia, condizione subfebrilare e nessun cambiamento nei vasi del fondo e nell'ECG | ||
| Ipertensione arteriosa borderline | IV | Aumenti prolungati della pressione sanguigna sistolica fino a 150-160 mm Hg. Art., il livello è labile. La pressione sanguigna diastolica a volte sale a 85-90 mm Hg. | ||
| Miocardite ad eziologia non reumatica | III-IV | Con remissione clinica completa - III gr., Con remissione clinica incompleta - IV gr. | ||
| Febbre reumatica acuta | III-IV | Senza malattie cardiache o con un difetto, senza segni di circolazione sanguigna insufficiente (NC), in assenza di segni di attività del processo reumatico da 1 a 5 anni - III gr. processo (da 6 mesi a 1 anno) - IV gr. Con malattie cardiache e segni di NK 1 cucchiaio. in assenza di un processo reumatico (da 1 anno e > dopo un attacco) - IV gruppo .. | ||
| Cardiopatia congenita | III-IV | dotto arterioso aperto, difetto del setto ventricolare, senza segni di NK - III gr. con NK 1° - IV gr. | ||
| Sistema respiratorio | ||||
| Bronchite cronica | III-VI | |||
| polmonite cronica | III-IV | In assenza di alterazioni funzionali cliniche degli organi respiratori e di altri apparati - III gr., se presenti - IV gr. | ||
| Asma bronchiale | III-IV | Nel periodo interictale in assenza di disturbi funzionali di vari apparati, organi e sviluppo fisico - III gr., se presenti - IV gr. | ||
| Apparato digerente | ||||
| Carie dentale | II-III | Carie di media attività - II gruppo, alta attività - III gruppo. | ||
| Anomalie del morso | II-III | Le forme iniziali di malocclusione - II gr., Anomalie di malocclusione significativamente pronunciate - III gr. | ||
| Discinesia biliare | II-III | Nella fase di remissione stabile - II gr. Dolori crampiformi di breve durata nell'ipocondrio destro o nella regione ombelicale che si manifestano dopo aver mangiato o non associati all'alimentazione, con condizione generale leggermente disturbata e dati oggettivi lievi - III gr. | ||
| Colecistite cronica | III-IV | Nella fase di remissione stabile - III gruppo, in presenza di segni clinici di subcompensazione - IV gruppo. | ||
| Gastrite cronica | III-IV | Nella fase di remissione completa - III gr., Nella fase di remissione incompleta - IV gr. | ||
| Gastroduodenite cronica | III-IV | Nella fase di remissione completa - III gr., Nella fase di remissione incompleta (lieve dolore nella regione epigastrica e ombelicale, fame o 2 ore dopo aver mangiato) in presenza di palpazione dolorosa della regione piloroduodenale - IV gr. | ||
| Ulcera peptica dello stomaco e 12 ulcera duodenale | III-IV | Con remissione persistente - III gr. Dolore nella regione epigastrica (fame e notturna), eruttazione acida, bruciore di stomaco, vomito, con dolore locale nella regione epigastrica e piloroduodenale, tensione muscolare nella regione epigastrica - IVgr. | ||
| Colite cronica, enterocolite | III-IV | In remissione - III gr., Con vaghi dolori in tutto l'addome, diminuzione dell'appetito, debolezza generale, affaticamento, perdita di peso, contrazione spastica dell'intestino, gonfiore e brontolio - IV gr. | ||
| Elmintiasi | II-III | Senza segni di intossicazione - II gruppo, se presenti - III gruppo. | ||
| sistema genito-urinario | ||||
| Proteinuria benigna in assenza di malattie renali | II | |||
| Pielonefrite cronica | III-IV | Con remissione completa e funzionalità renale preservata - III gruppo, con remissione incompleta e funzionalità renale parzialmente compromessa - IV gruppo. | ||
| criptorchidismo | III | |||
| Violazione del ciclo mestruale durante la formazione degli uomini. funzioni | II | |||
| Dismenorrea | III | |||
| Sistema endocrino e metabolismo | ||||
| Ipertrofia del timo | II | |||
| Allargamento della tiroide I e II st. | II | Allargamento della tiroide I st. (l'istmo della tiroide è palpabile ei lobi laterali sono poco definiti), II st. (la ghiandola è visibile all'occhio durante la deglutizione, i lobi laterali sono facilmente palpabili) fino al periodo prepuberale e puberale, senza funzionalità compromessa. | ||
| Gozzo | III | Allargamento della tiroide III st. e altro ancora, disfunzione | ||
| Gozzo tossico diffuso | III-IV | Con una forma lieve - III gr., Con una moderata - IV gr. | ||
| Peso corporeo in eccesso (a causa del deposito di grasso) | II | Peso corporeo in eccesso del 10-19% a causa della deposizione di grasso in eccesso | ||
| Obesità (esogeno-costituzionale) | III-IV | Obesità I st. (superamento del peso corporeo del 20-29% a causa del deposito di grasso) e II st. (eccesso di peso corporeo del 30-49% per deposito di grasso) - III gr. Obesità III Art. (eccesso di peso corporeo del 50% o più per deposito di grasso) - IV gr. | ||
| Pelle | ||||
| reazioni allergiche | II | Reazioni cutanee allergiche ricorrenti a cibo, farmaci, ecc. | ||
| Diatesi catarrale essudativa senza eczema | II | |||
| Eczema, dermatite, neurodermite | III-IV | A localizzazione limitata - III gr. Con alterazioni cutanee diffuse con fenomeno di intossicazione generale - IV gr. | ||
| Sistema sanguigno | ||||
| Stato preanemico | II | Contenuto di emoglobina 115 – 111 g/l | ||
| Anemia | III-IV | Il contenuto di emoglobina 110 -108 g / l - III gr., 107 - 80 g / l - IV gr. | ||
| Sistema nervoso | ||||
| Manifestazioni asteniche | II | Manifestazioni asteniche leggere (stanchezza, mal di testa, irritabilità, risentimento, pianto, sonno superficiale, ecc.), che scompaiono dopo un breve riposo. | ||
| Abitudini patologiche | II | L'abitudine di mangiarsi le unghie, i colletti, strapparsi i capelli, mordersi, leccarsi le labbra, ecc., che non riducono la funzionalità del corpo. | ||
| Disturbi del linguaggio (lingua legata) | II | |||
| Labilità vegetativa (vegetativa-vascolare). | II | Disturbi somato-vegetativi e vegetativo-vascolari (eccessiva sudorazione, acrocianosi, dermografismo rosso, tendenza alla tachicardia, intolleranza al caldo e al freddo, il gioco dei vasomotori), caratteristici dei periodi prepuberale e puberale e non perturbatori delle prestazioni. | ||
| Disfunzione vegetativa (vegetativa-vascolare). | III-IV | Disturbi nevrotici e simil-nevrosi, espressi come disturbi autonomici o somato-vegetativi permanenti o simili a crisi. Con sintomi lievi - III gruppo, con manifestazioni cliniche gravi e prestazioni ridotte - IV gruppo. | ||
| Neuropatia (nervosismo congenito infantile) | III | Disturbi del sonno (difficoltà ad addormentarsi, terrori notturni, sonno interrotto), appetito, instabilità emotiva, disinibizione psicomotoria. | ||
| Sindrome asteno-nevrotica e cerebrostenica | III-IV | Irritabilità, mal di testa, sonno disturbato e appetito. Con manifestazioni moderate e cliniche - III gr., Con pronunciato - IV gr. | ||
| Nevrosi (nevrosi astenica, isterica, disturbo ossessivo-compulsivo) | III-IV | Con manifestazioni a breve termine - III gr., Con manifestazioni a lungo termine - IV gr. | ||
| Logonevrosi, enuresi, tic, compulsioni motorie | III-IV | Con manifestazioni moderate che non riducono l'adattamento sociale - III gruppo, con più pronunciato - IV gruppo. | ||
| Sviluppo patologico della personalità, sindromi psicopatiche, sviluppo nevrotico della personalità | III-IV | Forme irregolari di comportamento qualificate da psiconevrosi infantile, gruppo sanitario - a seconda della gravità delle manifestazioni cliniche | ||
| Conseguenze della malattia organica del NS centrale o periferico | III-IV | Disturbi motori, sensoriali e di coordinazione, senza diminuzione della funzionalità - III gruppo, con la loro diminuzione - IV gruppo. | ||
| Sindrome ipertensiva-idrocefalica (congenita o acquisita) | III-IV | Nella fase di compensazione stabile e assenza di manifestazioni cliniche - III gr., Se presenti - IV gr. | ||
| Epilessia, sindrome epilettiforme sullo sfondo di lesioni organiche residue del cervello. | IV | |||
| Funzione mentale compromessa | III | |||
| Ritardo mentale | IV | |||
| Organo della vista | ||||
| Miopia lieve, astigmatismo. Ipermetropia moderata, astigmatismo | II | Rifrazione miopica da 0,5 a 3,0 D o ipermetro. rifrazione da 3,25 a 6,0 D nel meridiano dell'ametropia più alta nell'occhio migliore, con acuità visiva con una correzione di almeno 1,0 per ciascun occhio | ||
| Miopia di medio e alto grado, astigmatismo | III-IV | Rifrazione miopica da 3,25 D a 6,0 D nel meridiano dell'ametropia più alta con acuità visiva con una correlazione da 0,5 a 0,9 nell'occhio migliore - III gr. Rifrazione miopica da 8,25 D e oltre nell'occhio migliore nel meridiano dell'ametropia più alta con acuità visiva con correzione nell'occhio migliore di almeno 0,5 - IV gr. | ||
| Ipermetropia di alto grado, astigmatismo | III | Rifrazione ipermetrica da 6,25 D e oltre nel meridiano dell'ametropia più alta con acuità visiva da 0,5 a 0,9 nell'occhio migliore | ||
| Strabismo accomodativo | II | Senza ambliopia con acuità visiva con correzione per entrambi gli occhi di almeno 1,0 senza visione binoculare alterata | ||
| Strabismo non accomodativo | III-IV | Tenendo conto del grado di errore di rifrazione | ||
| Orecchio, gola, naso | ||||
| Vegetazioni adenoidi | II-III-IV | Piccole vegetazioni adenoidi, che ricoprono leggermente il bordo superiore delle coane e non impediscono la respirazione nasale - II gr. Adenoidi di II grado (le coane sono coperte a metà) - III gr. Adenoidi di III grado (le coane sono completamente ricoperte) - IV gr. | ||
| Adenoidite cronica | III | Difficoltà nella respirazione nasale, naso che cola costantemente, secrezione di muco lungo la parte posteriore della gola, condizione subfebbrile prolungata, frequenti raffreddori | ||
| Ipertrofia delle tonsille palatine II-IIIst. | II-III | Con ipertrofia II st. (le tonsille riempiono i due terzi dello spazio tra le arcate palatine e l'ugola) - II gr. Con ipertrofia III st. (le tonsille sono in contatto tra loro) - III gr. | ||
| Setto deviato | II-III | In assenza di violazione della respirazione nasale - II gruppo, in caso di violazione della respirazione nasale - III gruppo. | ||
| laringite cronica | III | Otite esterna e otite media - III gr. | ||
| Otite cronica | III-IV | Epimesotimpanite purulenta - IV gr. | ||
| Rinite cronica | III | |||
| sinusite cronica | III | |||
| Faringite cronica | III | |||
| Tonsillite cronica | III-IV | Forma compensata (alterazioni locali delle tonsille palatine e tonsilliti o frequenti malattie respiratorie nella storia senza manifestazioni patologiche generali senza esacerbazione) - III gr. Forma scompensata o tossico-allergica (le alterazioni locali delle tonsille sono accompagnate da condizione subfebrilare, sindrome tonsillo-cardiaca, ecc.) - IV gr. | ||
| perdita dell'udito | II-III-IV | Unilaterale e bilaterale I st. (percezione del discorso sussurrato da 1 a 5 m) - II gr. Unilaterale II Art. (percezione del discorso sussurrato fino a 1 m) e unilaterale III st. (il sussurro non viene percepito), così come bilaterale II st. - III gr., III art. bilaterale - IV gr. | ||
| neurite cocleare | III-IV | Gruppo sanitario a seconda del grado di disabilità uditiva (vedi. Perdita dell'udito). | ||
| Sviluppo fisico | ||||
| Ritardo generale nello sviluppo fisico | II | La lunghezza del corpo è inferiore a М –2σ, il ritardo nel livello di sviluppo dell'età in termini di numero di denti permanenti, grado di ossificazione dello scheletro della mano, gravità dei caratteri sessuali secondari (rispetto agli standard regionali) nella assenza di patologia endocrina | ||
| Sottopeso significativo | II | Peso corporeo inferiore a M -2σ secondo gli standard regionali (tabella di regressione) senza patologia cronica | ||
| Sistema muscoloscheletrico | ||||
| Disturbo della postura | II | Asimmetria delle spalle, curvatura laterale della colonna vertebrale, postura raddrizzata cifotica lordotica curva. | ||
| Scoliosi | III-IV | Scoliosi I, II art. (rigonfiamento costale o rullo muscolare, l'angolo di curvatura dell'arco principale della colonna vertebrale fino a 10 - I st., fino a 30 - II st.) - III gr. Scoliosi progressiva, nonché scoliosi III e IV grado (rullo muscolare, gobba costale e angolo di curvatura da 30 a 50 - III grado e oltre - IV grado) - IVg. | ||
| appiattimento del piede | II | Violazione del piano di appoggio: l'istmo del piede, che collega l'area del calcagno con l'avampiede, è notevolmente ampliato (fino a 2/3 del diametro totale del piede), sul suo lato interno, un il rullo muscolare compensatorio è solitamente determinato dalla palpazione; la linea del bordo esterno del piede è alquanto convessa. La gravità della violazione è specificata dal plantogramma. | ||
| piedi piatti | III | Violazione della superficie di appoggio del piede: l'istmo che collega l'area del calcagno con l'avampiede, occupa quasi l'intera larghezza del piede. |
Le caratteristiche dell'ontogenesi sono valutate sulla base dei dati ottenuti dall'anamnesi genealogica (familiare), biologica e sociale.
2.1.1. Storia genealogica valutato compilando il pedigree della famiglia del bambino (probando), tenendo conto delle informazioni sulle malattie di 3 (preferibilmente 4) generazioni, compreso il probando. La storia genealogica viene studiata al fine di rintracciare un tratto o una malattia nella famiglia, nel genere, indicando il tipo di legame familiare tra i membri del pedigree.
Stesura di un albero genealogico(vedi allegato 5).
1) F.I.O. del probando. Data di nascita e luogo di nascita. Nazionalità.
2) I genitori sono imparentati, magari lontani?
3) Informazioni sui fratelli del probando (fratelli); età (indicare tenendo conto della sequenza delle gravidanze nella madre e dei loro esiti); stato di salute.
4) Informazioni sulla madre: data di nascita; Luogo di nascita; nazionalità; professione; quali malattie soffre o ha sofferto; se è morta, a che età e per quale motivo? Ci sono stati altri matrimoni? Informazioni sui figli di un altro matrimonio.
5) Informazioni su fratelli, genitori e figli della madre (raccolta secondo lo stesso piano).
6) Informazioni sul padre e sui suoi parenti nella sequenza: fratelli, genitori, fratelli dei genitori e loro prole.
7) Se possibile, vengono raccolte informazioni sui bisnonni. Le generazioni sono designate da numeri romani, a partire dall'alto. Tutti gli individui di una generazione sono posti in ordine di nascita e sono indicati da numeri arabi da sinistra a destra. Gli uomini sono indicati da quadrati, le donne da cerchi. I seguenti segni sono usati per indicare i legami familiari tra i membri di un pedigree: una linea orizzontale che collega un quadrato con un cerchio è la linea del matrimonio; da esso si estende un rocker grafico, su cui ci sono i figli nati da questo matrimonio. I fratelli sono chiamati fratelli. I figli adulti, a loro volta sposati, sono legati da linee matrimoniali ai loro coniugi. I gemelli sono indicati da figure vicine, che si estendono dalla linea comune del giogo. Aborto o nato morto è indicato dalla corrispondente cifra di piccola dimensione. I familiari malati sono indicati da figure in ombra, quelli sani da figure bianche.
Quando si traccia un albero genealogicoè necessario attenersi alle seguenti regole:
1) la distanza tra le generazioni dovrebbe essere la stessa;
2) ogni membro del pedigree deve appartenere alla sua generazione;
3) le linee di attraversamento devono essere chiaramente contrassegnate.
Quando si utilizzano vari simboli per designare determinati caratteri, è necessario allegare al pedigree una descrizione delle designazioni (leggenda).
Dopo aver compilato il pedigree, l'analisi della storia genealogica viene svolta in tre direzioni principali.
●Identificazione di malattie monogeniche e cromosomiche.
●Valutazione quantitativa della storia genealogica gravata.
●Valutazione qualitativa del carico con l'identificazione della predisposizione a determinate malattie.
Per una valutazione quantitativa di screening del carico di una storia genealogica, viene utilizzato un indicatore, chiamato indice di carico di una storia ereditaria (I da), che è determinato dalla formula: I da. = numero totale di parenti malati, escluso il probando/numero totale di parenti affetti, escluso il probando.
Con un indice genealogico:
da 0 a 0,2 - il carico della storia genealogica è valutato basso;
da 0,3 a 0,5 - come moderato;
da 0,6 a 0,8 - come espresso;
da 0,9 e oltre - quanto alto.
I bambini con un carico grave ed elevato sono a rischio di predisposizione a determinate malattie.
Storia biologica
La storia biologica include informazioni sullo sviluppo del bambino in diversi periodi di ontogenesi.
2.1.2.1 Periodo prenatale(separatamente sul corso della prima e della seconda metà della gravidanza):
Tossicosi della prima e della seconda metà della gravidanza; rischio di aborto spontaneo;
Malattie extragenitali nella madre;
Rischi professionali nei genitori;
Affiliazione Rh negativa della madre con aumento del titolo anticorpale;
Interventi chirurgici;
Malattie virali durante la gravidanza;
Una visita di una donna alla scuola delle madri sulla psicoprofilassi del parto.
Sono stati identificati più di 400 agenti teratogeni che causano disturbi nello sviluppo intrauterino del feto.
Le caratteristiche dell'ontogenesi sono valutate sulla base dei dati ottenuti dall'anamnesi genealogica (familiare), biologica e sociale.
VALUTAZIONE DELLA STORIA GENEALOGICA
La storia genealogica viene valutata compilando il pedigree della famiglia del bambino (probando), tenendo conto delle informazioni sulle malattie di 3 (preferibilmente 4) generazioni, compreso il probando.
Il pedigree dovrebbe includere informazioni sui rapporti familiari (se i genitori sono parenti), nazionalità, numero di consanguinei in ogni generazione, età, stato di salute, cause di morte.
Quando si redige un albero genealogico, è necessario attenersi alle seguenti regole.
La distanza genetica tra le generazioni dovrebbe essere la stessa
kov.
Ogni membro del pedigree deve essere inserito nel proprio
ginocchia.
Le linee di attraversamento devono essere chiaramente contrassegnate.
Le generazioni sono indicate da numeri romani, a partire dall'alto.
In ogni generazione, da sinistra a destra, i numeri arabi sono numerati
tutti i membri della generazione.
Quando si utilizzano simboli per designare determinati caratteri, è necessario allegare al pedigree una descrizione delle designazioni (leggenda).
Di seguito sono riportati gli scopi dell'analisi dell'anamnesi genealogica.
Rilevazione di malattie ereditarie monogeniche e cromosomiche
ny (malattia di Down, fenilchetonuria, fibrosi cistica, malattia celiaca, lattasi-
naya insufficienza, ecc.).
Valutazione quantitativa della storia genealogica gravata
per, per cui si utilizza l'indice di onere, pari al rapporto
il numero di consanguinei del probando affetti da cronico
malattie o malformazioni congenite di cui
ci sono informazioni, al numero totale di tutti i parenti, esclusi circa
banda. La storia genealogica è considerata favorevole con un indice
gravato a 0,3, condizionatamente favorevole - a 0,3-0,6 e sfavorevole
ottenuto - a 0,7 o più.
Valutazione qualitativa dell'anamno genealogico gravato
per la determinazione della predisposizione a determinate malattie
niam. In una valutazione qualitativa si nota uniformità, se in
generazioni del pedigree hanno rivelato malattie croniche di alcuni e
degli stessi organi e aggravamento multifattoriale, se in una generazione
il pedigree ha rivelato malattie croniche di vari organi
e sistemi.
RACCOLTA E VALUTAZIONE DELL'ANAMNESI BIOLOGICA
La storia biologica comprende informazioni sullo sviluppo del bambino in diversi periodi dell'ontogenesi: il periodo prenatale, il periodo intranatale, neonatale precoce, neonatale tardivo e postnatale.
Quando valutano il periodo prenatale, scoprono le caratteristiche del flusso
della prima e della seconda metà della gravidanza: gestosi, minaccia di aborto spontaneo,
polidramnios, malattie extragenitali nella madre, professionale
rischi dannosi nei genitori, affiliazione Rh negativa della madre
ri con aumento del titolo di AT al fattore Rh, interventi chirurgici
stva, malattie virali durante la gravidanza, visite alle donne
noah scuola delle mamme sulla psicoprofilassi del parto.
Per studiare il periodo intranatale e neonatale precoce
odes raccolgono informazioni sulla natura del corso del lavoro (molto senza
periodo di acqua, lavoro rapido, lungo e altri indicatori),
prestazioni di parto, parto operatorio (taglio cesareo e
altri interventi), punteggio Apgar, pianto del bambino, diagnosi
naso alla nascita e dimissione dalla maternità, circa il termine della domanda
niya al seno e la natura dell'allattamento nella madre, il periodo di vaccinazione BCG,
contro l'epatite B, sul momento della caduta del cordone ombelicale, sulla condizione dei bambini
e le madri al momento della dimissione dall'ospedale di maternità.
Nel tardo periodo neonatale continuano ad influenzare
il bambino ha subito traumi alla nascita, asfissia, prematurità,
malattia emolitica del neonato, infettiva acuta e non
malattie infettive, trasferimento precoce all'alimentazione artificiale
flusso, condizioni al contorno e loro durata.
Nel periodo postnatale sono importanti per lo sviluppo del bambino
malattie infettive acute ripetute, rachitismo, anemia, razze
trofismo tissutale sotto forma di distrofia (ipotrofia, paratrofismo
fiya), diatesi.
Il pediatra distrettuale riceve informazioni sulla storia biologica da estratti dell'ospedale di maternità, dal patrocinio prenatale e dalle conversazioni con i genitori. Fattori avversi che colpiscono il feto nel periodo prenatale possono avere un impatto sul bambino dopo la nascita. Oltre alle evidenti malformazioni congenite, un bambino può sviluppare cambiamenti funzionali nel sistema nervoso, nel tratto gastrointestinale (GIT) e in altri sistemi, adattamento alterato e un decorso grave della malattia. La valutazione di questi fattori consente di dare una caratterizzazione più obiettiva del livello di salute di un neonato e di un neonato e offre anche l'opportunità di prevedere lo stato di salute nella prima infanzia.
La storia biologica è considerata favorevole in assenza di fattori di rischio in tutti i periodi di ontogenesi precoce, condizionatamente favorevole se i fattori di rischio sono identificati in uno dei periodi di ontogenesi e sfavorevole se sono presenti fattori di rischio in 2 o più periodi di ontogenesi.
Il grado di difficoltà nel periodo di sviluppo intrauterino di un bambino può essere indirettamente giudicato dal numero di stigmi di disembriogenesi. A seconda della forza dei fattori dannosi, il numero degli stigmi di disembriogenesi (piccole anomalie dello sviluppo) può essere diverso. Normalmente, non supera 5-7.
Tabella 5
Il livello di piccole anomalie dello sviluppo
Nota. I bambini con un livello pronunciato e alto di MAP, se necessario, sono soggetti a consultazione con un genetista.Gli studi condotti presso il Dipartimento di pediatria policlinica dell'Accademia medica russa di istruzione post-laurea mostrano che il livello MAP ha un valore prognostico per l'ulteriore formazione della salute del bambino. A questo proposito, la sua definizione è necessaria per l'esame clinico dei bambini in un istituto residenziale.
Stigmi della disembriogenesi(piccole anomalie dello sviluppo)
Caratteristiche della forma del cranio:- brachicefalia (un aumento del diametro trasversale del cranio);
- dolicocefalia (aumento del diametro longitudinale del cranio);
- plagicefalia (volta cranica appiattita);
- teschio a torre;
- cranio asimmetrico;
- cranio "a natica";
- nuca sporgente;
- altre caratteristiche della forma del cranio.
Caratteristiche della struttura degli occhi e del viso:
- microftalmia (piccola dimensione del bulbo oculare);
- fessura palpebrale stretta;
- epicanto (piega cutanea a mezzaluna verticale che discende dalla palpebra superiore al bordo interno dell'occhio);
- ptosi (abbassamento della palpebra superiore);
- ipertelorismo (occhi distanziati);
- ipotelorismo (occhi ravvicinati);
- Incisione mongoloide degli occhi (angoli esterni rialzati delle rime palpebrali);
- incisione anti-mongoloide degli occhi (angoli esterni ribassati delle rime palpebrali);
- eterocromia (diverso colore dell'iride dell'occhio destro e sinistro o colorazione irregolare dell'iride di un occhio);
- coloboma dell'iride (difetti nei tessuti dell'iride);
- altre caratteristiche strutturali degli occhi;
- sopracciglia fuse;
- dorso del naso incavato;
- ponte nasale sporgente;
- il dorso del naso è largo;
- prognatismo (mascella superiore sporgente);
- retrognazia (spostamento della mascella superiore all'indietro);
- micrognazia (piccola dimensione della mascella superiore);
- bocca "pesce (carpa)";
- palato alto
- briglia corta;
- spaccatura di una piccola lingua;
- palato corto
- setto nasale deviato;
- altre caratteristiche strutturali della regione nasolabiale e della bocca.
Anomalie nella struttura degli organi uditivi:
- ipoplasia delle singole strutture del guscio dell'orecchio (sottosviluppo);
- iperplasia delle singole strutture del guscio dell'orecchio (allargamento);
– forma primitiva di conchiglie;
- orecchie basse
- orecchie attaccate alte
- lobo accresciuto;
- antielica alterata;
- orecchio "animale";
- altre deformità della conchiglia.
Caratteristiche della struttura dei denti:
- diastema (spazi eccessivamente ampi tra gli incisivi anteriori della mascella superiore);
- displasia (violazione dello sviluppo del tessuto dentale);
- denti distrofici (malnutrizione dei tessuti dentali);
- altre caratteristiche della struttura dei denti.
Caratteristiche della struttura del collo:
- collo corto
- pieghe pterigoidee;
- collo molto lungo
- altre caratteristiche della struttura del collo.
Caratteristiche della struttura del torace e della colonna vertebrale:
- busto corto o lungo;
- petto asimmetrico;
- ipertelorismo dei capezzoli (ampiamente distanziati);
- posizione bassa dell'ombelico;
- assenza del processo xifoideo;
- processo xifoideo biforcato;
- divergenza delle linee rette dell'addome;
- ampio anello ombelicale;
- altre caratteristiche strutturali del torace e della colonna vertebrale.
Caratteristiche della struttura degli arti:
- brachidattilia (accorciamento delle dita delle mani o dei piedi);
- aracnodattilia (allungamento e assottigliamento delle dita delle mani o dei piedi);
- sindattilia (fusione totale o parziale delle dita delle mani o dei piedi);
- polidattilia (aumento del numero delle dita delle mani o dei piedi);
- piega trasversale sul palmo;
- clinodattilia (curvatura o posizione obliqua delle dita);
- curvatura delle dita;
- un pollice corto sulle mani;
- alluce corto
- accorciamento del mignolo;
- deviazione del mignolo (deviazione);
- il 4° dito è più corto del 2°;
- tacco sporgente;
- piedi a tacco piatto;
- pterodattilia (dita palmate)
- spacco del sandalo;
- bidentale del piede;
- un tridente sul piede;
- altre caratteristiche strutturali della mano e del piede.
Caratteristiche dello sviluppo del sistema genito-urinario:
- criptorchidismo (assenza di uno o entrambi i testicoli nello scroto);
- non chiusura del prepuzio;
- clitoride ingrossato;
- altre caratteristiche dello sviluppo del sistema genito-urinario.
Storia genealogica del bambino e sua valutazione di screening
L'analisi genealogica viene effettuata dopo la compilazione del pedigree. Il pedigree dovrebbe contenere informazioni sui rapporti familiari, il numero di parenti in ogni generazione, la loro età, stato di salute e cause di morte.
Dopo aver compilato il pedigree, l'analisi della storia genealogica viene svolta in tre direzioni principali:
1) rilevamento di malattie monogeniche e cromosomiche;
2) valutazione quantitativa della storia genealogica gravata;
3) una valutazione qualitativa del carico con l'identificazione della predisposizione a determinate malattie.
Per una valutazione quantitativa della gravità di una storia genealogica, viene utilizzato l'indice di accumulo di malattie croniche nella famiglia dei probandi (indice genealogico) - I o, sviluppato presso il Dipartimento di Pediatria Policlinica dell'RMAPO (Z.S. Makarova). È determinato dalla formula:

Valutazione della gravità della storia genealogica (secondo I o):
0-0,2 - basso;
0,3–0,5 - moderato;
0,6–0,8 - pronunciato;
0,9 e oltre è alto.
I bambini con carico grave ed elevato sono a rischio in base alla loro storia genealogica.
Storia sociale
Una breve descrizione della storia sociale e dei suoi parametri è data in Tabella. 6.
Tabella 6
Parametri della storia sociale e loro breve descrizione

I gruppi di rischio in base alla storia sociale sono considerati nella tabella. 7
Tabella 7
Valutazione della storia sociale, identificazione dei gruppi a rischio

Nota. Il gruppo di rischio del dispensario può anche includere la presenza solo di fattori di rischio come l'abbandono di un bambino, la privazione dei diritti dei genitori, un trovatello, il pestaggio costante di un bambino da parte dei genitori e l'assenza di un luogo di residenza permanente per una famiglia.Uno studio completo del primo criterio di salute consente di identificare e valutare tutti i fattori di rischio esistenti nell'ontogenesi precoce di un bambino, nonché di effettuare una previsione efficace della successiva formazione della salute e dell'ulteriore sviluppo del bambino in base alla loro totalità.
II. Il livello di sviluppo fisico e il grado della sua armonia
La valutazione dello sviluppo fisico viene effettuata tenendo conto delle fasce d'età generalmente riconosciute e utilizzando le tabelle percentili. Dipende dalla posizione dei risultati delle misurazioni antropometriche in intervalli percentili. Con una valutazione combinata di lunghezza e peso corporeo, è possibile utilizzare il seguente schema:1) normale sviluppo fisico: la posizione dei parametri di lunghezza del corpo nelle zone percentili 3–7 e il peso corporeo nelle zone 3–6;
2) deviazione nello sviluppo fisico: la posizione dei risultati della misurazione nella zona percentile 2 indica un indicatore ridotto, nella zona percentile 1 - un indicatore basso, nella zona 7 - un indicatore aumentato e nella zona 8 - un indicatore alto.
III. Il livello di sviluppo neuropsichico e il grado della sua armonia
Il livello di sviluppo neuropsichico viene valutato secondo gli indicatori di sviluppo neuropsichico elaborati dal personale del Dipartimento di Pediatria Policlinica del RMAPE (G.V. Pantyukhina, K.L. Pechora, E.L. Fruht) con la definizione di gruppo di sviluppo o gruppo di rischio (K.L. Pechora, Fruht E.L.). Questo criterio è strettamente correlato al livello di salute somatica dei bambini piccoli ed è predittivo dell'ulteriore sviluppo del bambino.IV. Il grado di resistenza del corpo del bambino
Il grado di resistenza è valutato dal numero di episodi di malattia acuta vissuti dal bambino nell'anno precedente l'esame. Nel caso in cui l'osservazione fosse più breve, la valutazione della resistenza viene effettuata secondo l'indice di resistenza (I r), che si calcola con la formula:Punteggio di resistenza:
buono - il numero di episodi di malattie acute 0-3 durante l'anno (I r = 0-0,32);
ridotto - il numero di episodi di malattie acute 4-5 durante l'anno (I r = 0,33-0,49);
basso - il numero di episodi di malattie acute durante l'anno - 6-7 (I r = 0,5-0,6);
molto basso - il numero di episodi di malattie acute è 8 o più durante l'anno (I r > 0,67).
Un bambino è considerato frequentemente malato se soffre di 4 o più malattie acute durante l'anno o il suo indice di resistenza è 0,33 o superiore.
V. Il livello dello stato funzionale del corpo del bambino
Questo criterio viene valutato sulla base dei dati dell'esame clinico, dei metodi di ricerca di laboratorio e strumentali, basati sull'analisi del comportamento, nonché delle capacità adattive del bambino.Comportamento del bambinoè un indicatore importante di deviazioni precoci nella salute e nello sviluppo che non hanno ancora ricevuto un'espressione manifesta. Indicatori di comportamento individuati da E.L. Frutta, quanto segue:
condizione emotiva(per i bambini del 1° anno di vita) - positivo, negativo, instabile, poco emotivo;
umore(per bambini 2-6 anni):
a) allegro, allegro - ha un atteggiamento positivo verso gli altri; contatti volentieri con gli altri, gioca attivamente con interesse; amichevole, reazione
emotivamente colorato, spesso (adeguatamente) sorride, ride; nessuna paura;
b) calmo - ha un atteggiamento positivo verso gli altri, meno contatti con gli altri di propria iniziativa che in uno stato allegro; calmo, attivo; le reazioni sono meno colorate emotivamente;
c) irritabile, eccitato - pianto, irritabilità; si relaziona in modo inadeguato con gli altri; potrebbe essere inattivo o l'attività è instabile; può entrare in conflitto, ci sono esplosioni affettive di eccitazione, rabbia, urla, arrossamento acuto o impallidimento in momenti emotivi acuti
d) depresso - letargico, inattivo, passivo, senza contatto, chiuso, triste, può piangere piano (ad alta voce);
e) instabile - può essere allegro, ridere e piangere rapidamente, entrare in conflitto, essere chiuso, passare rapidamente da uno stato d'animo all'altro;
addormentarsi- calmo, veloce, prolungato, irrequieto, con effetto sul bambino, una combinazione di tutte (molte) forme di disturbo del sonno;
sognare(giorno - notte) - profondo, superficiale, calmo, irrequieto, intermittente, lungo (adeguato all'età), accorciato, eccessivamente lungo, con effetti, una combinazione di tutte (molte) forme di disturbo del sonno;
appetito- buono, instabile, cattivo, selettivo, elevato;
comportamento alimentare- rifiuto del cibo, molti piatti non amati, mangia poco, mangia lentamente, prende in bocca e non mastica, non sa masticare, succhia il cibo, è indifferente al cibo, mangia per forza, mangia avidamente, se ne va (sempre malnutrito), una combinazione di diverse forme di disturbi dell'appetito;
veglia– attivo, inattivo, passivo;
rapporti con gli adulti
rapporto con i bambini- positivo, negativo, mancanza di relazioni, iniziativa, risposta, instabile, una combinazione di più forme;
abitudini negative(automatismo, stereotipi) - nessuna abitudine negativa; succhia su ciuccio, dito, lingua, labbro, vestiti, ondeggia, si tira fuori, attorciglia i capelli, annusa, increspa la fronte o il naso, sbatte frequentemente le palpebre, si masturba, ecc., aggressivo - morsi, graffi, risse, ecc., una combinazione di diverse forme;
altre caratteristiche individuali- contatto, benevolo, maleducato, crudele, affettuoso, ossessivo, curioso, molto interessato agli altri, non interessato agli altri, iniziativa, attivo, facilmente addestrabile, inaddestrabile, curioso, mancanza di iniziativa, motorio disinibito, inibito, mobile, equilibrato, lento , resistente, facile da stancare, impiega molto tempo a riporre i giocattoli, impiega molto tempo a vestirsi, ha paura del buio, degli animali, dell'ignoto, ecc., una combinazione di diverse forme.
Valutazione del comportamento e identificazione dei gruppi di rischio
Nessuna deviazione.
Deviazioni minori (gruppo di attenzione) - deviazione in un indicatore.
Deviazioni moderate (gruppi di rischio) - deviazioni nel comportamento in due o tre indicatori.
Deviazioni espresse (gruppo ad alto rischio) - deviazioni nel comportamento in quattro-cinque indicatori.
Deviazioni significative (gruppo di rischio dispensario) - deviazioni nel comportamento in sei o più indicatori.
Capacità adattive dei bambini la prima età può essere valutata dalle caratteristiche del percorso di adattamento alle mutate condizioni microsociali, in particolare all'ammissione a casa del bambino. La gravità, il polimorfismo e la ciclicità delle manifestazioni cliniche nei bambini dei primi anni di vita ci consentono di considerarla una "malattia adattativa" (secondo Z.S. Makarova).
Classificazione di adattamento
Tipo
1. Disturbi funzionali del sistema nervoso centrale (deviazioni comportamentali e deviazioni somatovegetative).
2. Diminuzione della resistenza (malattie acute ripetute e deviazioni somatovegetative).
3. Tipo misto (deviazioni nel comportamento, malattie acute ripetute e deviazioni somatovegetative).
Con il flusso
1. Acuto(fino a 30 giorni).
2. subacuto(30-120 giorni).
3. Ricorrente(durante l'anno si hanno periodi di miglioramento, alternati alla ripresa della sintomatologia clinica precedente).
Per gravità
1. Luce(piccole deviazioni nel comportamento, assenza di malattie acute o rare, senza complicazioni, I oz = 0 - 0,4; assenza di anomalie somatovegetative).
2. medio(deviazioni pronunciate nel comportamento. Ma non richiedono correzione medica; malattie acute ripetute senza complicazioni I = 0,5 - 0,9; lievi deviazioni somatovegetative).
3. pesante(deviazioni pronunciate nel comportamento che richiedono correzione medica, consultazioni con uno psiconeurologo; malattie acute frequenti con complicazioni, I oz = 1,0 - 1,75; deviazioni somatovegetative pronunciate).
Fasi di adattamento
1. Manifestazioni cliniche gravi (periodo acuto).
2. Regressione dei sintomi.
3. Adattabilità.
VI. Presenza o assenza di malattie croniche, malformazioni congenite, deviazioni funzionali o morfofunzionali dello stato di salute
Il criterio viene valutato sulla base dei risultati degli esami clinici da parte di un pediatra, delle conclusioni di specialisti, nonché di ulteriori metodi di ricerca strumentale e di laboratorio.Una valutazione completa dello stato di salute dei bambini nell'orfanotrofio viene effettuata da un pediatra sulla base di uno studio di tutti e sei i criteri elencati, i risultati degli esami, i dati dei metodi di laboratorio e strumentali, nonché le opinioni di esperti. Viene data loro una conclusione sull'appartenenza del bambino a uno dei cinque gruppi sanitari disponibili.
In base alla gravità delle manifestazioni cliniche, si distinguono il livello delle capacità compensative e il grado di aumento del rischio di sviluppare malattie croniche all'interno del II gruppo sanitario, dei gruppi PA, PB e PV (Tabella 8).
Tabella 8
Criteri per l'assegnazione dei gruppi di PA, PB e PV all'interno del II gruppo sanitario (Z.S. Makarova)

Soffermiamoci più in dettaglio sulle caratteristiche dei cinque gruppi sanitari, che sono il risultato di una valutazione globale condotta dal pediatra del domicilio del bambino e riflettono il livello della "misura sanitaria" individuale di ogni particolare bambino.
io gruppo salute - bambini sani che non hanno deviazioni in nessuno dei sei criteri di salute principali;
gruppo IIA salute - bambini che presentano deviazioni solo nel primo (condizionamento sanitario) criterio di salute (disturbi disontogenetici, storia genealogica e/o sociale gravata); il superamento della soglia di anomalie dello sviluppo minori può fungere da marker;
gruppo IIB salute - bambini con deviazioni funzionali e morfofunzionali nello stato di salute che non hanno manifestazioni cliniche pronunciate, con la conservazione o una leggera diminuzione delle capacità compensative e adattative. Per esempio:
diminuzione della resistenza con aumento del numero di episodi di malattie acute durante l'anno fino a 4–7 (I r = 0,33–0,6);
diminuzione delle capacità adattative con lo sviluppo di una malattia adattativa che si manifesta in forma moderata;
la presenza di deviazioni nello sviluppo fisico: peso corporeo aumentato (zona percentile 7) o ridotto (zona percentile 2); lunghezza corporea ridotta (zona percentile 2);
la presenza di deviazioni nello sviluppo neuropsichico (ritardo dello sviluppo di un periodo di epicrisi - gruppo di sviluppo II; alto sviluppo - anticipo nello sviluppo di più di due periodi di epicrisi);
deviazioni di comportamento minori o moderate;
condizioni pre-emiche (diminuzione dell'emoglobina ai limiti inferiori della norma);
soffio cardiaco funzionale;
dysbacteriosis intestinale nella fase di compensazione o sottocompensazione (I, II grado);
rachitismo I grado, manifestazioni iniziali;
anomalie della costituzione (diatesi);
manifestazioni minori di cibo, allergie ai farmaci;
adenoidi I grado; ipertrofia delle tonsille I-II grado;
encefalopatia perinatale senza manifestazioni cliniche pronunciate, ecc.
gruppo IIB salute - bambini con deviazioni funzionali e morfo-funzionali nello stato di salute, accompagnate da manifestazioni cliniche manifeste, diminuzione delle capacità compensative e adattative. Per esempio:
diminuzione della resistenza con aumento del numero di episodi di malattie acute fino a 8 o più durante l'anno (I r = 0,67 e oltre);
diminuzione delle capacità adattive con lo sviluppo di una malattia adattativa che si manifesta in una forma grave e ha anche un decorso recidivante;
la presenza di deviazioni nello sviluppo fisico: peso corporeo alto (zona percentile 8) o basso (zona percentile 1); lunghezza corporea alta (zona percentile 8) o bassa (zona percentile 1) (in assenza di patologia endocrina);
la presenza di deviazioni nello sviluppo neuropsichico (ritardo dello sviluppo per 2 o più periodi di epicrisi - gruppo di sviluppo 3-4);
deviazioni pronunciate o significative nel comportamento, sviluppo di disturbi nevrotici o simili a nevrosi (paure, azioni abituali patologiche, enuresi, tic, ecc.);
lieve anemia;
piccole anomalie del cuore (finestra ovale aperta, corda localizzata in modo anomalo);
dysbacteriosis intestinale nella fase di scompenso (II, III grado);
rachitismo I-II grado;
manifestazioni di cibo, allergie ai farmaci che persistono a lungo (1-2 anni);
adenoidi I-II, II grado senza adenoidite, ipertrofia delle tonsille II, II-III grado;
encefalopatia perinatale con manifestazioni cliniche conclamate, ecc.
III gruppo salute - bambini con malattie croniche nella fase di compensazione.
IV gruppo salute - bambini con malattie croniche in stato di subcompensazione.
Gruppo V salute - bambini con malattie croniche in stato di scompenso. Bambini con disabilità.
I criteri e i metodi principali forniti per una valutazione completa dello stato di salute dei bambini piccoli, nonché una differenziazione più dettagliata del II gruppo di salute (gruppo di rischio), forniscono, oltre all'approccio clinico generalmente accettato, con la determinazione di a livello individuale, la “misura della salute” di ogni specifico bambino sotto la supervisione di un pediatra presso il domicilio del bambino, e consentono anche di effettuare una previsione del suo successivo sviluppo con la nomina di adeguate misure preventive e di miglioramento della salute e riabilitative e valutare l'efficacia degli interventi riabilitativi con successiva analisi di efficacia.
2. Caratteristiche della salute dei bambini cresciuti in un orfanotrofio
Secondo le statistiche ufficiali (rapporto "Sullo stato di salute dei bambini nella Federazione Russa basato sui risultati dell'esame medico tutto russo nel 2002"), nel periodo dal 1992 al 2002, il numero di bambini cresciuti negli orfanotrofi è aumentato del 10%. Allo stesso tempo, il numero degli orfanotrofi è diminuito (da 257 a 249) a causa della riduzione degli istituti a bassa capacità e della creazione di quelli più grandi, il numero dei posti in cui va da 100 a 160. Attualmente sono 19.337 i bambini essendo cresciuto in 249 orfanotrofi in Russia. La maggior parte dei bambini che vengono allevati nelle case dei bambini sono orfani sociali e bambini lasciati senza cure parentali (75,87%); i figli trasferiti dai genitori costituiscono il 24,13%. Il numero di veri orfani per molti anni non supera il 10%. La quota di orfani, bambini i cui genitori sono privati della potestà genitoriale e i cui genitori sono sconosciuti, è aumentata di 1,6 volte nel periodo dal 1992 al 2002. Il numero dei bambini abbandonati è in costante aumento. Gli studi condotti presso il Dipartimento di pediatria policlinica dell'Accademia medica russa di istruzione post-laurea hanno dimostrato che tra i bambini con disabilità i cosiddetti alunni abbandonati sono più dell'80%.
L'analisi della composizione per età ha mostrato che oltre il 60% dei bambini è ricoverato in un istituto residenziale nel primo anno di vita. La percentuale di bambini nel primo anno di vita è aumentata di 1,4 volte in 10 anni.
La maggior parte dei bambini negli orfanotrofi ha una storia socio-biologica gravata. Secondo M.V. Leshchenko, l'85,4% delle madri e l'80,3% dei padri bevono regolarmente alcolici, circa il 40% delle madri fuma. Il 46,9% delle madri aveva un'età sfavorevole per la gravidanza al momento della nascita di un bambino. La scarsità di dati anamnestici non consente una valutazione completa del "peso" genetico dei bambini degli orfanotrofi, tuttavia almeno il 34,6% dei bambini ha madri affette da malattie neuropsichiatriche.
Al momento dell'ammissione all'orfanotrofio, la maggior parte dei bambini ha una storia biologica sfavorevole. Un corso complicato del periodo prenatale (in conformità con la documentazione medica che accompagna il bambino) è stato notato in quasi il 70% dei casi, intranatale - nel 60,8% dei bambini. Vi è una tendenza all'aumento del numero di donne (socialmente svantaggiate) che non vengono osservate in clinica prenatale durante la gravidanza, nonché un aumento del numero di parti in casa. Indubbiamente, queste circostanze sono gravi fattori di rischio per la salute dei bambini. Negli ultimi anni è aumentato il numero di bambini cresciuti da madri affette da infezioni sessualmente trasmissibili, che è un problema medico e sociale, poiché richiede la verifica della diagnosi di infezione intrauterina e un approccio differenziato alla gestione di tali bambini.
Le note caratteristiche della storia biologica e sociale spiegano l'elevata percentuale di bambini nati prematuramente tra i bambini negli orfanotrofi. Secondo M.V. Leshchenko, i bambini prematuri costituiscono il 36,6-48,8% (a seconda della regione), mentre i bambini profondamente prematuri costituiscono il 5,7%. Più alto che nella popolazione nel suo insieme e il numero di bambini con ritardo della crescita intrauterina (oltre il 50% di tutti i prematuri). C'è un alto livello di morbilità nel periodo neonatale, che è 1890 per 1000 bambini, che supera quello della popolazione. La patologia del periodo neonatale è osservata in quasi l'80% dei bambini. Questi indicatori sembrano naturali, dato l'alto grado di anamnesi biologica e sociale gravata in questi bambini.
Il periodo sfavorevole dell'ontogenesi precoce si riflette nella maggior parte dei bambini con un alto livello di stigmatizzazione: il 63,7% degli alunni ha 8-9 stigmi, il 20% ha 10 o più segni di alterato sviluppo ontogenetico. Di particolare importanza per un efficace lavoro diagnostico, preventivo, terapeutico e riabilitativo è la conoscenza da parte dei medici delle case dei bambini delle caratteristiche dell'ontogenesi dei bambini che entrano nell'educazione.
Secondo i materiali presentati nel rapporto "Sullo stato di salute dei bambini nella Federazione Russa sulla base dei risultati dell'esame medico tutto russo nel 2002", la percentuale di alunni in ritardo nello sviluppo fisico è del 55%. Una valutazione dello sviluppo fisico dei bambini ha rivelato che solo il 28,3% dei bambini al momento del ricovero ha uno sviluppo fisico normale. La differenza è connessa, a quanto pare, con un esame più dettagliato dei bambini.
Lo svantaggio principale è la mancanza di lunghezza, che è presente nel 27,3% degli alunni, indicatori di altezza e peso bassi - nel 30,3%. Lo studio della dinamica dello sviluppo fisico ha rivelato che alla fine della permanenza dei bambini nell'orfanotrofio, solo il 33,3% dei bambini ha uno sviluppo fisico armonioso normale e il 43,3% ha un deficit di lunghezza del corpo. Inoltre, il 60,2% degli alunni ha disturbi della postura e il 62% dei bambini di età superiore ai quattro anni ha una formazione errata dell'arco del piede. Per la maggior parte degli alunni degli orfanotrofi è caratteristica una sproporzione nelle dimensioni volumetriche del busto, degli arti superiori e inferiori. I fattori che determinano i disturbi dello sviluppo fisico sono le violazioni della deposizione e della maturazione del tessuto muscolare e osseo durante il periodo prenatale dell'ontogenesi, la successiva disregolazione dello sviluppo dal sistema nervoso centrale danneggiato perinatale, la prematurità di un numero significativo di alunni, la prevalenza del "background" patologia (anemia, rachitismo, ecc.). .). Probabilmente, le violazioni dello sviluppo fisico possono essere interpretate come possibili conseguenze del danno perinatale al sistema nervoso nei bambini con una storia biologica gravata, che si formano nelle condizioni di educazione nella casa di un bambino.
Dipartimento di Pediatria e Propedeutica del Policlinico
Malattie dell'infanzia con corso PO
Testa Dipartimento, Dottore in Scienze Mediche, Professore Associato
Galaktionova M.Yu.
Insegnante:
STORIA DI SVILUPPO DEL BAMBINO
Nome completo, età del bambino
Curatore:
Studente (nome completo), gruppo
Krasnojarsk, 2011
Cognome, nome, patronimico del bambino
Età
Data di nascita
Denunce, contestazioni figlio (o madre) es. il motivo principale che ti ha fatto vedere un medico o un infermiere.
vera malattia , cioè. una presentazione coerente di tutti i dettagli sui reclami dall'inizio della malattia.
Storia della vita del bambino:
La fonte delle informazioni anamnestiche sono i genitori, i parenti, il caregiver, le informazioni dalla scheda ambulatoriale, un estratto dalla storia medica e altri documenti medici. È anche necessario parlare con un bambino più grande, ma va ricordato che il bambino è suggestionabile, non può definire chiaramente i suoi sentimenti e talvolta può fuorviare deliberatamente l'operatore sanitario.
Per un pediatra, l'interrogatorio è di particolare importanza perché durante questo periodo è necessario stabilire un contatto con il bambino e i suoi parenti.
È molto importante essere estremamente amichevoli, calmi, sicuri di sé.
Dovresti ascoltare con calma i tuoi genitori e allo stesso tempo ottenere le informazioni necessarie con domande e chiarimenti importanti.
Invia una storia alla madre a seconda della situazione
Durante l'intervista, non trarre conclusioni, soprattutto negative, sia su una possibile malattia che su quelle misure che sono state utilizzate dai colleghi.
I bambini piccoli possono essere interessati a un giocattolo o oggetti di suo interesse, puoi giocare con il bambino.
Quando si determina l'anamnesi della vita nei bambini di età inferiore ai 3 anni, è necessario prestare particolare attenzione alle caratteristiche dei periodi prenatale, intranatale e postnatale precoce.
Quando si raccoglie un'anamnesi della vita nei bambini più grandi, si dovrebbe prestare particolare attenzione alle caratteristiche delle condizioni e dello stile di vita.
Tali qualità di un operatore sanitario come gentilezza nel trattamento, rispetto, comprensione, simpatia, gentilezza contribuiscono all'efficace raccolta dell'anamnesi.
Anamnesi di vita bambini piccoli include: storia ostetrica della madre, alimentazione e sviluppo del bambino, malattie precedenti, dati di test di laboratorio e vaccinazioni.
Dovresti scoprire:
Da quale gravidanza e parto è nato il bambino;
se la madre ha avuto un aborto o un aborto spontaneo prima di questa gravidanza e come è terminato il parto precedente.
È molto importante chiarire le caratteristiche del corso della gravidanza:
Le condizioni di lavoro della madre, se il figlio era desiderato in famiglia;
Se c'erano tossicosi;
se la madre aveva malattie virali acute (se sì, in quale trimestre);
Se si è verificata un'esacerbazione di malattie croniche durante la gravidanza, quali farmaci ha assunto la donna.
luogo di nascita del bambino (vi sono differenze nella prevalenza di alcune malattie nelle diverse aree geografiche)
Si individuano quindi i fattori di rischio per la salute del bambino durante il parto, dopo il parto e nel periodo neonatale:
se il parto è avvenuto prima del termine, puntualmente o dopo il termine;
La durata del I e II periodo di travaglio, il tempo di scarico del liquido amniotico;
ostetricia (taglio cesareo, pinza, ecc.),
Complicazioni durante il parto
se il bambino ha pianto immediatamente o c'era asfissia
Punteggio di Apgar;
momento della prima attività di allattamento e allattamento
peso e lunghezza alla nascita, RTO
la gravità e la durata dell'ittero;
condizione della ferita ombelicale;
Quale percentuale di peso ha perso il bambino dopo la nascita (perdita di peso fisiologica) ed entro quale giorno è stato ripristinato il peso iniziale.
Dinamica dello sviluppo psicomotorio e fisico: a che età tiene la testa, si gira su un fianco, si siede, gattona, cammina, quando ha cominciato a sorridere, camminare, riconoscere sua madre, pronunciare singole sillabe, parole, frasi;
aumento del peso corporeo e della lunghezza nel primo anno di vita e negli anni successivi;
ora e ordine della dentizione;
Tipo di alimentazione: naturale(petto ooh), misto, artificiale ;
Quando il bambino si attacca per la prima volta al seno? (entro i primi 30 minuti dopo la nascita, successivamente)
come ha preso il seno (beh, succhiato attivamente, succhiato lentamente)
Regime alimentare (a "richiesta" del bambino, dopo circa 3-3,5 ore; rigorosamente ogni ora 3-3,3 ore con una pausa notturna di 6 ore);
allattamento fino a: indicare l'età del bambino;
· alimentazione mista o artificiale: il motivo del passaggio all'alimentazione artificiale, a che età, quali sostituti del latte femminile sono stati utilizzati?
il tempo e l'ordine di introduzione degli alimenti complementari;
trasferimento a un tavolo comune (età)
nutrizione del bambino dopo 1 anno;
Caratteristiche dell'alimentazione del momento (appetito, piatti preferiti);
Malattie passate;
Contatti con pazienti infetti;
Vaccinazioni preventive: contro quali infezioni è stato vaccinato il bambino, se sono stati osservati i termini delle vaccinazioni, se ci sono state reazioni alle vaccinazioni e in cosa si sono manifestate.
Anamnesi di vitaper i bambini più grandi:
Qual è il numero del bambino. Come ti sei sviluppato durante la prima infanzia?
il comportamento del bambino a casa e nella squadra, per gli scolari - rendimento scolastico a scuola, quali materie preferisce
malattie e interventi chirurgici passati
Test della tubercolina e loro risultati. Contatto con malati di tubercolosi
Sviluppo sessuale del bambino (i tempi della comparsa dei caratteri sessuali secondari e la loro sequenza).
Storia famigliare:
L'età dei genitori (alla nascita di un bambino, poiché è noto, ad esempio, che l'età dei genitori al momento della nascita del bambino supera i 40 anni, quindi il bambino ha una maggiore incidenza di alcuni anomalie determinate);
la loro salute;
· cattive abitudini;
Quanti bambini ci sono in famiglia, la loro salute;
Tutte le malattie nei consanguinei.
· Albero genealogico, dal bambino ai nonni in alto - in verticale, ea fratelli e sorelle - in orizzontale. Se necessario, l'ambito della ricerca genetica può essere ampliato. I dati ottenuti dovrebbero riflettersi nella mappa genetica.
Schema per la costruzione di un albero genealogico
Storia sociale - condizioni sociali che possono influenzare lo sviluppo del bambino. In questa parte dell'anamnesi, dovresti scoprire:
la natura del lavoro dei genitori;
la loro partecipazione all'educazione del bambino a casa o in un istituto per l'infanzia, se lo visita;
Chiarire la modalità di vita (sonno, passeggiate, carico di lavoro, tempo trascorso in programmi TV, giochi per computer);
la sicurezza finanziaria della famiglia;
Se il bambino ha un letto separato o dorme con uno dei bambini o dei genitori;
C'è abbastanza biancheria, vestiti per la stagione;
Rispetto delle abilità igieniche, con quale frequenza si fa la doccia o il bagno; il comportamento del bambino in casa e nella squadra, gli interessi, le cattive abitudini, le reazioni a un brutto voto, i commenti, le punizioni, i rapporti con i bambini e gli adulti.